jul
24
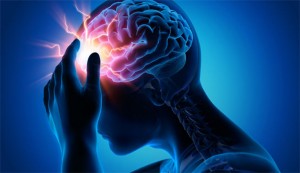
 La Organización Mundial de la Salud (OMS) advierte de la «amplia falta de disponibilidad» de fármacos neurológicos en todo el mundo, especialmente en epilepsia y Parkinson, con motivo del Día Mundial del Cerebro, que se conmemora este lunes.
La Organización Mundial de la Salud (OMS) advierte de la «amplia falta de disponibilidad» de fármacos neurológicos en todo el mundo, especialmente en epilepsia y Parkinson, con motivo del Día Mundial del Cerebro, que se conmemora este lunes.
Así se recoge en su informe ‘Mejorar el acceso a los medicamentos para los trastornos neurológicos‘, que describe exhaustivamente la situación del acceso a los medicamentos para los trastornos neurológicos en todo el mundo.
Estas enfermedades son la principal causa de discapacidad a nivel global y el acceso a los medicamentos esenciales para las mismas sigue siendo un reto sanitario mundial «crítico».
Utilizando la epilepsia y la enfermedad de Parkinson como condiciones de referencia, la OMS también pone de relieve la amplia falta de asequibilidad de estos medicamentos y explora las diferentes barreras del sistema sanitario que afectan al acceso.
COMPONENTES QUE AFECTAN AL ACCESO A LOS MEDICAMENTOS NEUROLÓGICOS
La OMS ha encontrado componentes específicos que tienen un impacto directo en el acceso a los medicamentos para trastornos neurológicos, mientras que otros, aunque también influyen directamente en el acceso a dichos medicamentos, representan aspectos más amplios de los sistemas sanitarios.
Los componentes clave identificados por tener un impacto directo en el acceso a los medicamentos son: estigma y concienciación; selección y uso de medicamentos esenciales; registro de medicamentos y autorización de comercialización; disponibilidad y asequibilidad de los medicamentos y, por último, personal sanitario formado.
Los aspectos más amplios de los sistemas sanitarios incluyen los sistemas de información sanitaria como componente transversal, la fabricación regional y local, las cadenas de suministro (incluidas la previsión, la adquisición y la distribución) y aspectos normativos adicionales, como la calidad de los medicamentos y la farmacovigilancia.
EL ESTIGMA, UNA BARRERA IMPORTANTE
En primer lugar, la OMS señala que el estigma es una barrera «importante» para acceder a los medicamentos y a los servicios sanitarios en general. Tanto el autoestigma como el estigma de otras personas hacia un individuo son comunes entre las personas con trastornos neurológicos y están muy extendidos en todas las regiones de la OMS. se ha demostrado que afecta al acceso a la educación y al trabajo de las personas con epilepsia y Parkinson.
Por ejemplo, los niños con epilepsia de las regiones africana y mediterránea oriental de la OMS tienen menos probabilidades de asistir a la escuela que los niños con epilepsia, mientras que las personas con epilepsia se enfrentan a barreras laborales en la Región de las Américas y la Región del Pacífico Occidental de la OMS.
Abordar estos retos desde la educación es «clave» para mejorar el acceso a los medicamentos y reducir las lagunas en el tratamiento de los trastornos neurológicos. A nivel político, mejorar el acceso a los medicamentos requiere el apoyo de políticas y leyes en favor de las personas con trastornos neurológicos.
Por otro lado, la Lista de Medicamentos Esenciales (LME) de la OMS, que se actualiza cada dos años, indica los medicamentos que deben estar disponibles en los sistemas de salud de los países, en cantidades adecuadas, con calidad garantizada e información adecuada, y a un precio asequible para el individuo y la comunidad.
La LME de la OMS es una guía para elaborar listas nacionales a este respecto. Sin embargo, los retos en la selección de medicamentos en las LME nacionales, junto con la ausencia de orientaciones clínicas adecuadas, son obstáculos para el acceso a los medicamentos neurológicos en todas las regiones de la OMS.
Por ejemplo, la inclusión de medicamentos para el Parkinson en las LME nacionales de los países de la región africana es limitada, al igual que la inclusión de algunos medicamentos para la epilepsia (por ejemplo, lamotrigina y levetiracetam) y formulaciones específicas (por ejemplo, para niños).
Además, muchas LME nacionales no se han actualizado desde hace varios años. Así, es poco probable que se dé prioridad a los medicamentos no incluidos en la LME de un país para su adquisición o reembolso, lo que limita su accesibilidad.
Por todo ello, para la OMS, es «crucial» reforzar la selección de medicamentos esenciales para que los Estados miembros mejoren el acceso a los medicamentos de trastornos neurológicos.
«Las LME nacionales y las directrices deben actualizarse periódicamente siguiendo métodos basados en la evidencia y deben basarse en la LME de la OMS y las tendencias epidemiológicas locales», señalan desde el organismo sanitario de las Naciones Unidas.
Además, recalcan que las LME nacionales y las directrices terapéuticas normalizadas también deben considerar la inclusión de medicamentos neurológicos para niños, que son vitales para garantizar la cobertura a lo largo de toda la vida.
AUTORIZACIÓN DE COMERCIALIZACIÓN
Por otro lado, muchos países no tienen capacidad suficiente para llevar a cabo una autorización de comercialización de medicamentos y productos médicos.
Los medicamentos que no están registrados por las autoridades nacionales de reglamentación (ANR) no disponen de licencia para su venta y distribución en el país.
La OMS alerta de la falta de registro de medicamentos esenciales para trastornos neurológicos en las regiones de África, el Mediterráneo Oriental y el Pacífico Occidental en el caso de la epilepsia y Parkinson. Por ejemplo, los análisis de documentos de Kenia y Pakistán revelaron que no se había registrado ningún medicamento esencial para el Parkinson.
El subregistro de medicamentos esenciales es un obstáculo importante para el acceso y representa una oportunidad de intervención. Es fundamental fomentar el registro de los medicamentos esenciales que figuran y su autorización de uso, así como permitir la adquisición, venta y distribución. El registro de los medicamentos neurológicos en el país puede facilitar la adquisición pública, mejorando así el acceso.
BAJOS NIVELES DE FINANCIACIÓN PÚBLICA
Según el informe, los bajos niveles de financiación pública de los trastornos neurológicos obligan a muchas personas de todo el mundo a pagar sus medicamentos de su bolsillo, lo que a menudo supone un gasto considerable; o bien se ven obligados a prescindir de ellos. En resumen, el precio y la asequibilidad de los medicamentos es uno de los obstáculos más importantes para acceder a los medicamentos contra los trastornos neurológicos.
Varios estudios han investigado el precio y la asequibilidad de los medicamentos neurológicos, con la abrumadora conclusión de que los medicamentos son inasequibles en países de África, América, el Sudeste Asiático y el Pacífico Occidental, a pesar de que la mayoría de ellos no están protegidos por patentes, existen fórmulas genéricas y los precios en el mercado internacional son bajos.
Por ejemplo, la compra de medicamentos anticonvulsivos para un mes, o medicamentos para la enfermedad de Parkinson, puede costar, en algunos casos, más de 30 días de salario del trabajador público peor pagado.
«Es necesario mejorar el acceso a los paquetes de prestaciones financiados con fondos públicos (que incluyen medicamentos esenciales para los trastornos neurológicos) para evitar un gasto de bolsillo catastrófico y empobrecedor en atención sanitaria y para lograr la cobertura sanitaria universal», reclaman desde la OMS.
El organismo propone varias medidas para reducir el coste de los de los medicamentos, tanto para los gobiernos como para los hogares: la regulación de los márgenes, el uso de precios de referencia, el fomento de la confianza en las fórmulas genéricas de alta calidad y la promoción de la transparencia de los precios.
22 julio 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
23
 Casi un 90 % de los casos de ictus, un 40 % de los casos de demencia o cerca del 30 % de los casos de epilepsia se podrían evitar llevando a cabo hábitos cerebrosaludables, según ha señalado el presidente de la Sociedad Española de Neurología (SEN), Jesús Porta-Etessam, en relación con los últimos estudios publicados.
Casi un 90 % de los casos de ictus, un 40 % de los casos de demencia o cerca del 30 % de los casos de epilepsia se podrían evitar llevando a cabo hábitos cerebrosaludables, según ha señalado el presidente de la Sociedad Española de Neurología (SEN), Jesús Porta-Etessam, en relación con los últimos estudios publicados.
Con motivo del Día Mundial del Cerebro, que se conmemora este lunes, la SEN ha querido sumarse a su propósito de concienciar sobre la importancia de fomentar la salud neurológica y poner el foco sobre la relevancia de la prevención de las enfermedades neurológicas. A este respecto, Porta-Etessam ha subrayado que «no se trata solo de reaccionar ante la aparición de algún tipo de enfermedad neurológica, sino de tratar de inculcar una cultura de prevención de las enfermedades neurológicas desde edades tempranas».
Desde la SEN han puesto de relieve el último estudio publicado al respecto, ‘Global, regional, and national burden of disorders affecting the nervous system, 1990-2021:a systematic analysis for the Global Burden of Disease Study 2021′, divulgado en marzo de este año. En él se señala que más del 84 % de los casos de ictus son potencialmente prevenibles mediante la reducción de la exposición a 18 factores de riesgo identificados, siendo la hipertensión (57,3 %) el mayor de ellos.
Por su parte, controlar la exposición al plomo podría reducir la carga de discapacidad intelectual en un 63 % y controlar la diabetes podría reducir la carga de la enfermedad de Alzheimer y de otras demencias en casi un 15 %.
Además, el tabaquismo también se asocia con un aumento del riesgo de enfermedades neurológicas como la esclerosis múltiple, las demencias o el ictus, y el abuso en el consumo de alcohol supone para la epilepsia un riesgo casi cuatro veces mayor en hombres (11 %) que en mujeres (3 %). Factores como los trastornos del sueño, el estrés y el aislamiento social, cada vez son más reconocidos como grandes contribuyentes al desarrollo de afecciones neurológicas, al igual que el tipo de la dieta y el ejercicio que se realice.
Actualmente, más del 43 % de la población mundial padece algún tipo de enfermedad neurológica pero, además, la discapacidad que provocan ha aumentado en más de un 18 % en los últimos 20 años, lo que hace que las enfermedades neurológicas sean ya la principal causa de discapacidad en el mundo. Más de 3 400 millones de personas en todo el mundo sufren algún tipo de discapacidad por padecer alguna enfermedad neurológica y más de 11 millones de personas fallecen cada año por alguna de estas enfermedades.
En España, más de 23 millones de personas padecen algún tipo de enfermedad neurológica, con una prevalencia un 18 % superior respecto a la media mundial y también un 1,7 % superior a la media de los países occidentales europeos debido, principalmente, al envejecimiento de la población. Además, también son la principal causa de discapacidad, siendo las responsables del 44 % de la discapacidad por enfermedad crónica. El año pasado, según el Instituto Nacional de Estadística (INE), fueron las responsables del 14 % de los fallecimientos.
22 julio 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ene
25
 La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) emitió un comunicado advirtiendo sobre el riesgo de posibles alteraciones en el neurodesarrollo de niños tras la exposición paterna a valproato durante los meses previos a la concepción. ¿Para quién está indicado este medicamento? ¿Y por qué puede causar ese grave perjuicio?
La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) emitió un comunicado advirtiendo sobre el riesgo de posibles alteraciones en el neurodesarrollo de niños tras la exposición paterna a valproato durante los meses previos a la concepción. ¿Para quién está indicado este medicamento? ¿Y por qué puede causar ese grave perjuicio?
El valproato o ácido valproico es uno de los primeros fármacos antiepilépticos comercializados en España, aunque hoy también se emplea como eutimizante (estabilizador del ánimo) en pacientes con trastorno bipolar. Pertenece a una amplia familia de compuestos terapéuticos de la que también forman parte la fenitoína, la carbamazepina, las populares benzodiacepinas, la pregabalina, la gabapentina, el levetiracetam o el topiramato.
Una familia de fármacos interesante
Todos están diseñados para modificar la excitabilidad neuronal a través de diferentes vías moleculares y mecanismos de acción. Hablamos de un grupo farmacológico muy importante debido a que, además de ser eficaces frente a la epilepsia, presentan otras aplicaciones terapéuticas. Por ejemplo, la pregabalina y la gabapentina alivian el dolor neuropático, mientras que el topiramato sirve para prevenir la migraña.
El valproato se deriva de un ácido graso cuyos efectos antiepilépticos son conocidos desde los años 60. Se dispensa en diferentes presentaciones: comprimidos gastrorresistentes, comprimidos de liberación prolongada, solución oral o inyectables. Aunque existen otros fármacos antiepilépticos más nuevos y con mejor perfil de seguridad, el valproato sigue teniendo predicamento por sus beneficios en pacientes bipolares.
Nuestra misión es compartir el conocimiento y enriquecer el debate.
Esos efectos anticonvulsivantes y estabilizadores del ánimo se deben fundamentalmente al aumento de la actividad en el cerebro del neurotransmisor GABA, cuyos efectos sedantes se producen al reducir la actividad neuronal. Su eficacia posiblemente también se explica por otro mecanismo: la inhibición de canales de sodio, que también disminuye la excitabilidad neuronal en ciertas regiones del cerebro.
Graves alteraciones fetales
Pero, como apuntábamos antes, el valproato puede producir dramáticos efectos adversos. A pesar de los años que lleva empleándose, uno de los principales fabricantes y comercializadores de medicamentos basados en este compuesto saltó a las noticias en 2022, cuando un juzgado de Madrid le condenó a pagar indemnizaciones millonarias a familias cuyas madres consumieron una de sus marcas, Depakine, durante el embarazo.
La Asociación de Víctimas por Síndrome de Ácido Valproico (Avisav) reconoce esta sentencia como pionera, ya que pone coto a un fármaco con graves efectos tras la exposición intrauterina.
La teratogenicidad es la capacidad para producir alteraciones en la estructura o función del feto, y entró en escena en el ámbito farmacológico a raíz del caso de la talidomida, en los años 50 y 60. Pues bien, el ácido valproico se considera un principio activo con alto potencial teratógeno (categoría D), con efectos tóxicos demostrados tanto en embriones animales como humanos.
Hoy se estima que aproximadamente un 10 % de los hijos con exposición intrauterina al ácido valproico podrían presentar malformaciones como espina bífida, paladar hendido y alteraciones cardiacas o genitales. Y nada menos que un 30-40 % serían susceptibles de sufrir anomalías en el desarrollo como retraso al caminar, dificultades en el habla, lenguaje o memoria y trastornos del espectro autista.
Los hombres también deben estar alerta
La novedad es que los efectos no se limitan a las madres gestantes. Un estudio observacional realizado en países escandinavos apunta a que alrededor de un 5 % de los niños cuyos padres varones tomaban valproato también podrían presentar alteraciones en su neurodesarrollo.
Estos datos confirman los resultados de otro trabajo publicado en 2020. Los investigadores mostraban que el semen de los hombres que tomaban valproato era de menor calidad (presentaban menos espermatozoides, así como alteraciones en su movilidad y su morfología) que el de varones tratados con antiepilépticos más nuevos, como la lamotrigina o el levetiracetam.
La AEMPS recuerda que los hombres que consumen valproato deben ser conscientes de estos efectos y seguir las siguientes precauciones: informar a su médico, no donar semen, consultar con el facultativo otras alternativas si desean ser padres, usar anticonceptivos e informar si han tomado este fármaco en el momento de la concepción.
Referencia: Agencia Española de medicamentos y productos sanitarios. Recomendaciones sobre el uso de valproato en varones para evitar el posible riesgo de trastornos del neurodesarrollo en sus hijos tras la exposición paterna
22 enero 2024│ Fuente: The Conversation │ Tomado de Global
nov
24
 El Instituto de bioingeniería de Cataluña (IBEC) coordinará el proyecto PHOTOTHERAPORT que se desarrollará con la financiación del programa Pathfinder Open del Consejo de Innovación Europeo.
El Instituto de bioingeniería de Cataluña (IBEC) coordinará el proyecto PHOTOTHERAPORT que se desarrollará con la financiación del programa Pathfinder Open del Consejo de Innovación Europeo.
Pau Gorostiza, profesor de investigación ICREA e investigador principal del grupo de Nanosondas y Nanoconmutadores del Instituto de bioingeniería de Cataluña (IBEC) y del CIBER-BBN, coordinará el proyecto PHOTOTHERAPORT financiado por el prestigioso programa Pathfinder Open del Consejo de Innovación Europeo (EIC, por sus siglas en inglés). Con esta iniciativa el EIC impulsa la exploración de ideas atrevidas para tecnologías radicalmente nuevas, apoyando colaboraciones científicas de vanguardia, interdisciplinarias y de alto riesgo/alta recompensa que sustentan avances tecnológicos.
PHOTOTHERAPORT se centra en el desarrollo de implantes luminiscentes como puertos para terapias de luz, en analogía a los que se emplean en quimioterapia para administrar fármacos. Un consorcio de 8 instituciones de 4 países, coordinado por el IBEC, llevará a cabo el proyecto con una financiación de 3 millones de euros durante los próximos 3 años.
Las terapias basadas en la luz están cobrando importancia en medicina debido a su capacidad para dirigirse a regiones específicas del cuerpo. A pesar de su demostrado potencial terapéutico, estas terapias se enfrentan a un desafío común: la atenuación de la luz visible a través de tejidos blandos y huesos antes de que llegue de manera efectiva al lugar de interés. Esta atenuación es mayor cuanto más profundos son los tejidos y órganos que se pretende alcanzar.
La plataforma PhotoTheraPort ofrece una solución a este desafío. Se trata de unos implantes diseñados para que emitan luz localmente al iluminarlos con una fuente de luz externa. Estos dispositivos incorporan nanopartículas de upconversion (conversión ascendente, en inglés), que al iluminarlas con luz infrarroja emiten fotones de mayor energía (luz visible o ultravioleta). De este modo, la emisión de luz por parte de las nanopartículas se puede controlar de forma remota y no invasiva, aplicando externamente luz infrarroja, que sí penetra a través del tejido y el hueso. La forma y el color de emisión de los PhotoTheraPorts podrán ajustarse a diversos propósitos terapéuticos. El consorcio de investigación empleará inicialmente esta plataforma para producir efectos analgésicos únicamente mediante luz, lo que se conoce cómo fotobiomodulación contra el dolor, y lo compararán con lámparas que ya se utilizan clínicamente. El propósito es tratar el dolor inflamatorio de manera más efectiva en regiones ocultas de la columna vertebral.
A continuación, los PhotoTheraPort se aplicarán a terapias de neuromodulación fotofarmacológica. Para ello se desarrollarán fotofármacos diseñados para trabajar juntamente con la plataforma de emisores de luz. Estos fármacos se activan únicamente cuando se exponen a un color de luz específico. Esta segunda tecnología se probará para reducir el dolor neuropático iluminando en ciertas regiones de la columna vertebral. También se intentará inhibir la hiperactividad neuronal característica de la epilepsia focal, que afecta a una zona limitada del cerebro y es intratable en el 30% de pacientes epilépticos.
“Nuestra meta es demostrar, dentro de cinco años, la seguridad y no toxicidad de la plataforma y acercar esta nueva terapia de fotobiomodulación al uso clínico. Los plazos de desarrollo de los fotofármacos son impredecibles, pero se prevén más largos. Si obtenemos buenos resultados preclínicos para la neuromodulación, sería la primera molécula de este tipo que cumpla con los requisitos regulatorios.” explica Gorostiza.
Una vez probada la eficacia de los PhotoTheraPort para estas patologías, la plataforma tiene el potencial de poder aplicarse a otras condiciones que requieren de tratamientos con acción localizada, como son la artritis, las enfermedades autoinmunes, las infecciones o los trasplantes. La simplicidad y versatilidad de esta innovadora plataforma pretende mejorar el tratamiento del dolor y la calidad de vida de los pacientes, además de ofrecer al sistema sanitario formas de optimizar costes médicos y ampliar sus beneficios.
El consorcio PHOTOTHERAPORT está formado por el Instituto Letón de Síntesis Orgánica, la Universidad de Tampere (Finlandia), el instituto de Tecnología Technion (Israel), la Universidad Stradins de Riga (Letonia), la Universidad de Cádiz, el Instituto de Investigaciones Biomédicas de Barcelona (IIBB-CSIC) y el Instituto Teamit, y está coordinado por el IBEC.
Ver más información:
Institute for Bioengineering of Catalonia (IBEC) . Luminescent Nanoparticle-based Implants for Pain and Epilepsy Treatment.
24 noviembre 2023 Fuente: EurekAlert Tomado de Prensa
nov
16
 Para las personas con epilepsia, hacer yoga puede ayudar a reducir los sentimientos de estigma sobre la enfermedad junto con la reducción de la frecuencia de las convulsiones y la ansiedad, según una nueva investigación desarrollada por científicos del All India Institute of Medical Sciences en Nueva Delhi (India) y publicada en Neurology. Las personas con epilepsia a menudo se enfrentan a un estigma que puede hacer que se sientan diferentes a los demás debido a su propia condición de salud y que puede tener un impacto significativo en su calidad de vida. Este estigma puede afectar a la vida de una persona de muchas maneras, entre ellas el tratamiento, las visitas a urgencias y una mala salud mental. El estudio demostró que hacer yoga puede aliviar la carga de la epilepsia y mejorar la calidad de vida en general al reducir este estigma percibido.
Para las personas con epilepsia, hacer yoga puede ayudar a reducir los sentimientos de estigma sobre la enfermedad junto con la reducción de la frecuencia de las convulsiones y la ansiedad, según una nueva investigación desarrollada por científicos del All India Institute of Medical Sciences en Nueva Delhi (India) y publicada en Neurology. Las personas con epilepsia a menudo se enfrentan a un estigma que puede hacer que se sientan diferentes a los demás debido a su propia condición de salud y que puede tener un impacto significativo en su calidad de vida. Este estigma puede afectar a la vida de una persona de muchas maneras, entre ellas el tratamiento, las visitas a urgencias y una mala salud mental. El estudio demostró que hacer yoga puede aliviar la carga de la epilepsia y mejorar la calidad de vida en general al reducir este estigma percibido.
Para este trabajo los investigadores analizaron a personas con epilepsia con una edad media de 30 años en la India. Midieron el estigma basándose en las respuestas de los participantes a preguntas como: «¿Siente que otras personas le discriminan?». «¿Siente que no puede aportar nada en la sociedad?» y «¿Se siente diferente de los demás?». A continuación, los investigadores identificaron a 160 personas que cumplían los criterios para experimentar estigma. Los participantes tenían una media de una crisis epiléptica a la semana y tomaban una media de al menos dos medicamentos anticonvulsivos. A continuación, asignaron aleatoriamente a los participantes a recibir terapia de yoga o terapia de yoga simulada. La terapia de yoga incluía ejercicios de relajación muscular, respiración, meditación y afirmaciones positivas.
Los investigadores descubrieron que, en comparación con las personas que no practicaban yoga, las que sí lo hacían tenían más probabilidades de reducir el estigma percibido de la enfermedad. Las personas que hicieron yoga tenían una puntuación media de siete al inicio del estudio y de cuatro al final, mientras que las que hicieron yoga simulado pasaron de una puntuación media de seis al inicio del estudio a una de siete al final. Los investigadores también descubrieron que las personas que practicaban yoga tenían más de cuatro veces más probabilidades de reducir en más de un 50% la frecuencia de sus crisis al cabo de seis meses que las que hacían yoga simulado.
Referencia
Kaur K, Sharma G, Dwivedi R, Nehra A, Parajuli N, Upadhyay A, et al. Effectiveness of Yoga Intervention in Reducing Felt Stigma in Adults With Epilepsy: A Randomized Controlled Trial. Neurology [Internet]. 2023[citado 15 nov 2023]; 8:10.1212/WNL.0000000000207944. doi: 10.1212/WNL.0000000000207944.
16 noviembre 2023|Fuente: Neurología.com| Tomado de Noticia
may
29
Angelini Ventures, la sociedad internacional de capital riesgo de Angelini Industries, ha invertido 6 millones de dólares en Cadence Neuroscience, una start-up estadounidense que está desarrollando, en colaboración con investigadores de la Clínica Mayo una nueva terapia de neuromodulación para el tratamiento de la epilepsia focal resistente a fármacos en niños y adultos, basada en un software capaz de captar las señales asociadas a la epilepsia en el trazado del electroencefalograma y contrarrestarlas con una estimulación eléctrica puntual destinada a eliminar o reducir las crisis.
Los 6 millones de dólares invertidos por Angelini Ventures forman parte de la financiación global de 26 millones de dólares, que representa la «ronda Serie B», la segunda fase de crecimiento de Cadence Neuroscience, destinada a completar los ensayos clínicos y obtener la aprobación de la Food and Drug Administration (FDA). La ronda está liderada por Angelini Lumira Bioscience Fund (el fondo norteamericano creado por Lumira Ventures y Angelini Ventures), y ha contado con la participación de F-Prime Capital, LivaNova PLC, Angelini Ventures, Spectrum Financial Services y la Clínica Mayo, además de JAZZ Venture Partners.
«Inversiones como ésta, que realizamos con Angelini Ventures», comenta Sergio Marullo di Condojanni, consejero delegado de Angelini Industries, «responden plenamente a nuestra estrategia de crecimiento en el área terapéutica de los trastornos neurológicos y están en perfecta sintonía con la visión a largo plazo que un grupo empresarial como el nuestro lleva en su ADN. Además de ser una oportunidad potencial en términos de desarrollo, esta participación también responde plenamente a nuestra misión, que es, ante todo, cuidar de los pacientes y de su calidad de vida».
«La tecnología desarrollada por Cadence Neuroscience tiene el potencial de convertirse en un punto de referencia para el tratamiento de la epilepsia resistente a fármacos y otras enfermedades que afectan al cerebro», destaca Paolo Di Giorgio, CEO de Angelini Ventures. «Esta inversión se enmarca en nuestra estrategia de centrarnos a nivel internacional en empresas innovadoras y de alta tecnología en los sectores de las ciencias de la vida, la salud digital y la biotecnología, con el fin de identificar, financiar e implementar soluciones que innoven los modelos sanitarios tradicionales».
Con inversiones previstas por valor de 300 millones de euros en Europa, Norteamérica e Israel, Angelini Ventures contribuye la estrategia de crecimiento de Angelini Industries, un grupo industrial multinacional con 5.800 empleados y unos ingresos de 2.000 millones de euros en los sectores de la salud, los bienes de consumo, la tecnología industrial y los servicios financieros.
Mayo 29/2023 (IMmédico) – Tomado de Equipo Hospitalario, Neurología Copyright 2023: Publimas Digital