nov
19
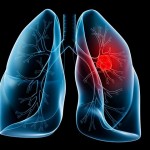 Ocho de cada 10 argentinos con Enfermedad Pulmonar Obstructiva Crónica (EPOC) no están diagnosticados, advirtió hoy la Asociación Argentina de Medicina Respiratoria (AAMR).
Ocho de cada 10 argentinos con Enfermedad Pulmonar Obstructiva Crónica (EPOC) no están diagnosticados, advirtió hoy la Asociación Argentina de Medicina Respiratoria (AAMR).
La Sociedad de Tisiología y Neumonología de la Provincia de Buenos Aires (STNBA) se sumó a la alerta hecha pública por la AAMR sobre el alto subdiagnóstico de este padecimiento respiratorio, y entre las dos impulsan una campaña para la realización de espirometrías gratuitas en todo el país.
El próximo 19 de noviembre es el Día Mundial de la EPOC, una enfermedad de alta prevalencia y muy subdiagnósticada en Argentina, y por ese motivo la AAMR y la STNBA impulsan una campaña conjunta para fomentar su diagnóstico, señala un comunicado conjunto.
La EPOC afecta a más de 2,3 millones de argentinos, pero la gran mayoría desconoce que la padece. Según el estudio EPOC.AR —el estudio epidemiológico más importante realizado en Argentina— el 77% de las personas que la sufren no están diagnosticados, lo que equivale a ocho de cada diez casos sin detectar.
La EPOC es una enfermedad respiratoria crónica, generalmente causada por la exposición al humo del tabaco, aunque también puede deberse a contaminantes ambientales o laborales. El tratamiento precoz, junto con la cesación tabáquica y la rehabilitación pulmonar, mejora notablemente la calidad de vida.
El Dr. Sebastián Ferreiro, Coordinador de la sección de Inmunología y Enfermedades Obstructivas de la Asociación Argentina de Medicina Respiratoria, alerta que este padecimiento puede pasar desapercibido durante años porque sus síntomas suelen confundirse con el envejecimiento o el tabaquismo, pero detectarla a tiempo cambia por completo el pronóstico”, señala.
El diagnóstico se realiza mediante una espirometría, un estudio simple, indoloro y rápido que mide la capacidad respiratoria. Este examen está disponible en hospitales públicos con indicación médica.
La iniciativa, que se desarrolla bajo el lema «Podría ser EPOC», busca poner el tema en la agenda de pacientes y profesionales para favorecer el diagnóstico temprano.
La campaña tiene alcance nacional y se difunde a través de redes sociales, medios radiales, gráficas en farmacias, y spots en universidades, centros médicos y supermercados.
Por otro lado, trascendió que aumentaron los casos del Virus Sincicial Respiratorio (VSR) en Argentina que se apresura a seguir dos estrategias de prevención disponibles para proteger a los bebés: la vacunación materna y la inmunización con un anticuerpo monoclonal.
El VSR, que afecta principalmente a los más pequeños, representa una amenaza significativa que requiere atención inmediata, indicaron autoridades médicas.
En el país, hoy casi el 40% de las consultas en las guardias pediátricas se deben a cuestiones respiratorias, señala en una nota el diario Tiempo Argentino.
12 noviembre 2025 | Fuente: Prensa Latina | Tomado de | Noticia
nov
12
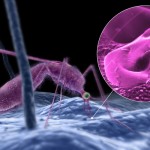 La Organización Panamericana de la Salud (OPS) llamó hoy a redoblar esfuerzos para garantizar que las personas en riesgo de contraer malaria tengan acceso oportuno al diagnóstico y tratamiento, especialmente en las comunidades remotas e indígenas, donde es endémica.
La Organización Panamericana de la Salud (OPS) llamó hoy a redoblar esfuerzos para garantizar que las personas en riesgo de contraer malaria tengan acceso oportuno al diagnóstico y tratamiento, especialmente en las comunidades remotas e indígenas, donde es endémica.
También llamada paludismo, se trata de una enfermedad febril aguda causada por el parásito Plasmodium, que se transmite por la picadura de un mosquito Anopheles hembra infectado.
Los síntomas, que incluyen fiebre, dolor de cabeza y escalofríos, pueden ser leves, pero si no se trata, puede evolucionar a formas graves e incluso causar la muerte.
“Cada caso de malaria es prevenible y tratable”, afirmó el doctor Jarbas Barbosa, director de la OPS, en ocasión de celebrarse este jueves el Día de la Malaria en las Américas.
“Contamos con las herramientas para eliminar la malaria, pero esto solo será posible si los servicios de salud y las comunidades trabajan juntos para que las pruebas y el tratamiento estén disponibles para todos, en todas partes”, señaló.
La OPS destacó los avances en la región, donde Surinam se convirtió este año en el primer país de la cuenca amazónica en recibir la certificación de libre de malaria por parte de la Organización Mundial de la Salud, uniéndose a Paraguay (2018), Argentina (2019), El Salvador (2021) y Belice (2023).
Otros países también registran progresos importantes: Costa Rica, República Dominicana, Ecuador, Guayana Francesa y México reportan el número más bajo de casos de malaria y están cerca de lograr la eliminación.
En tanto, Honduras y Nicaragua han reducido los casos de Plasmodium falciparum en un 70% y 52 %, respectivamente, acercando a Centroamérica a la eliminación total de este parásito.
En 2024, las Américas registraron más de 537 000 casos de malaria, un aumento del seis por ciento en comparación con 2023 (505 000 casos).
06 noviembre 2025 | Fuente: Prensa Latina | Tomado de | Noticia
sep
15
 El análisis proteómico mediante inteligencia artificial se perfila como herramienta diagnóstica y de monitorización en la fase de pródromo de la enfermedad.
El análisis proteómico mediante inteligencia artificial se perfila como herramienta diagnóstica y de monitorización en la fase de pródromo de la enfermedad.
Un equipo internacional de investigadores ha identificado 17 proteínas circulantes que, junto a variables demográficas, distinguen a los pacientes con esclerosis lateral amiotrófica (ELA) de los individuos sanos. Mediante la aplicación de inteligencia artificial, los científicos han demostrado que estas proteínas pueden ser utilizadas con propósito diagnóstico, ofreciendo una fiabilidad del hasta el 96 %.
Ésta se mantuvo elevada incluso después de excluir la contribución del biomarcador NEFL, considerado clínicamente relevante en esta patología. El potencial de estas proteínas fue puesto de manifiesto en un análisis adicional, que identificó un subconjunto de 8 componentes que distinguen a los pacientes que presentan expansiones en la región C9orf72 de los que no presentan esta anomalía genómica.
Los niveles de otras 6 proteínas se encontraron elevados en pacientes sintomáticos C9orf72+, lo que indica que pueden ser utilizadas como biomarcadores de fenoconversión.
Así lo afirma Bryan Traynor, investigador de los Institutos Nacionales de la Salud de los EE.UU. y director del estudio, quien prosigue indicando que las proteínas identificadas están asociadas a procesos biológicos relativos al desarrollo y degeneración del músculo esquelético, al metabolismo energético y a la excitotoxicidad mediada por el neurotransmisor NMDA, corroborando observaciones previas.
Notablemente, las alteraciones en los biomarcadores circulantes seleccionados no mostraron ningún vínculo con las variaciones de los correspondientes genes, asegura el científico. Traynor concluye indicando que la implementación de estas proteínas en un modelo de Machine Learning ha posibilitado la generación de un índice cuyo progresivo aumento se asocia a mayor riesgo de aparición de los síntomas, en pacientes que todavía no los presentan.
Los resultados fueron publicados en la revista Nature Medicine.
12 septiembre 2025 | Fuente: IM Médico | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
14
 «Los nuevos criterios permitirán realizar un diagnóstico de la Esclerosis Múltiple (EM) con mayor precocidad y certeza, lo que se trata de un aspecto imprescindible para actuar de forma efectiva sobre la progresión de la enfermedad», ha detallado el jefe de sección de Neurología del Hospital Virgen de la Arrixaca y coordinador del CSUR de Esclerosis Múltiple y Unidad de Neuroinmunología Clínica, José Meca Lallana, en las jornadas ‘Conexión Nacional EM’, organizadas por Biogen.
«Los nuevos criterios permitirán realizar un diagnóstico de la Esclerosis Múltiple (EM) con mayor precocidad y certeza, lo que se trata de un aspecto imprescindible para actuar de forma efectiva sobre la progresión de la enfermedad», ha detallado el jefe de sección de Neurología del Hospital Virgen de la Arrixaca y coordinador del CSUR de Esclerosis Múltiple y Unidad de Neuroinmunología Clínica, José Meca Lallana, en las jornadas ‘Conexión Nacional EM’, organizadas por Biogen.
En España, se calcula que unas 55 000 personas viven con esclerosis múltiple, una enfermedad que abarca una gran diversidad de síntomas. Su diagnóstico suele producirse entre los 20 y los 40 años, motivo por el que resulta aún más necesaria la personalización en medicina para cubrir las necesidades de los pacientes.
Durante el encuentro, se ha puesto de relieve la importancia de identificar a los pacientes con EM de alta actividad, que debe ser el «principal reto» del especialista desde el momento del diagnóstico, según Meca.
Este tipo de pacientes requieren un abordaje más individualizado y eficaz, al presentar un mayor riesgo de progresión de la enfermedad por los graves procesos inflamatorios que afectan al sistema nervioso central. A este respecto, se ha abordado la necesidad de aplicar y estandarizar estos enfoques en el entorno clínico, garantizando su correcta implementación.
DIAGNÓSTICO DE PACIENTES DE ALTA ACTIVIDAD
Para la identificación de los pacientes de alta actividad, Meca ha apuntado que, en la actualidad, existen herramientas y criterios como la evaluación clínica, las pruebas radiológicas y las de biomarcadores. En este punto, ha destacado el papel de la medición de los neurofilamentos de cadena ligera (NfL) en suero, que permite evaluar la gravedad de la EM.
Según ha detallado el jefe de sección de Neurología del Hospital la Arrixaca, si existe un diagnóstico de alta actividad, resulta «fundamental» adaptarse a las necesidades del paciente, estableciendo un plan de monitorización y «evitando caer» en la inercia terapéutica.
El evento también ha servido para enfatizar la seguridad del paciente, con especial énfasis en cómo identificar y mitigar posibles riesgos asociados al manejo y abordaje de la enfermedad. Además, se ha abordado el papel central del paciente en el manejo de la esclerosis múltiple, destacando cómo los avances en el control de la enfermedad están contribuyendo significativamente a mejorar su calidad de vida.
09 abril 2025 | Fuente: Europa Press | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
oct
8
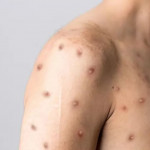 La Organización Mundial de la Salud (OMS) ha incluido el ensayo ‘Alinity m MPXV’, de Abbott Molecular, como primer diagnóstico in vitro (IVD) de mpox en su procedimiento de Listado de Uso de Emergencia (EUL, por sus siglas en inglés), un paso importante para mejorar el acceso global a las pruebas de viruela símica (mpox).
La Organización Mundial de la Salud (OMS) ha incluido el ensayo ‘Alinity m MPXV’, de Abbott Molecular, como primer diagnóstico in vitro (IVD) de mpox en su procedimiento de Listado de Uso de Emergencia (EUL, por sus siglas en inglés), un paso importante para mejorar el acceso global a las pruebas de viruela símica (mpox).
La aprobación para el uso de emergencia de esta prueba permitirá ampliar la capacidad de diagnóstico en países que enfrentan brotes de mpox, donde la necesidad de pruebas rápidas y precisas ha aumentado drásticamente. El diagnóstico temprano de mpox permite el tratamiento y la atención oportunos, así como el control del virus.
De ello podrán beneficiarse los países africanos donde, según la OMS, persisten la capacidad limitada para realizar pruebas y las demoras en confirmar los casos de mpox, lo que contribuye a la propagación continua del virus. En 2024, se han notificado más de 30 000 casos sospechosos en toda la región, con las cifras más altas en la República Democrática del Congo, Burundi y Nigeria. Además, la OMS ha señalado que en la República Democrática del Congo solo se han realizado pruebas al 37 % de los casos sospechosos este año.
La presencia del virus de la viruela del simio se confirma mediante pruebas de amplificación de ácidos nucleicos (NAAT), como la reacción en cadena de la polimerasa (PCR) convencional o en tiempo real, como se indica en la Guía provisional de la OMS sobre pruebas diagnósticas para el virus de la viruela del simio (MPXV, por sus siglas en inglés). El tipo de muestra recomendado para la confirmación diagnóstica de la infección por MPXV en casos sospechosos es el material de la lesión.
El ensayo ‘Alinity m MPXV’ es una prueba de PCR en tiempo real que permite la detección del ADN del virus de mpox (clado I/II) en muestras de lesiones cutáneas humanas. Está diseñado específicamente para que lo utilice personal de laboratorio clínico capacitado que sea competente en técnicas de PCR y procedimientos de diagnóstico in vitro. Al detectar el ADN de muestras de erupciones pustulosas o vesiculares, los trabajadores de laboratorio y de la salud pueden confirmar casos sospechosos de mpox de manera eficiente y eficaz.
«Esta primera prueba diagnóstica mpox incluida en el procedimiento de Listado de Uso en Emergencias representa un hito importante en la ampliación de la disponibilidad de pruebas en los países afectados», ha resaltado la subdirectora general de la OMS para el Acceso a Medicamentos y Productos Sanitarios, Yukiko Nakatani.
Hasta el momento, la OMS ha recibido tres solicitudes adicionales para su evaluación en el marco de la autorización de uso de sustancias y se están llevando a cabo conversaciones con otros fabricantes de dispositivos de diagnóstico ‘in vitro’ de mpox para garantizar una gama más amplia de opciones de diagnóstico de calidad garantizada. Esto ayudará a los países que no han aprobado los productos médicos a través de sus propios procesos de aprobación a adquirir las pruebas que se necesitan de manera crítica a través de organismos de las Naciones Unidas y otros socios.
04 octubre 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jun
27
 Investigadores de las universidades RMIT de Australia y la Estatal de São Paulo, Brasil, desarrollaron una herramienta de detección facial en teléfonos inteligentes que permite identificar un accidente cerebrovascular en solo segundos, trascendió hoy.
Investigadores de las universidades RMIT de Australia y la Estatal de São Paulo, Brasil, desarrollaron una herramienta de detección facial en teléfonos inteligentes que permite identificar un accidente cerebrovascular en solo segundos, trascendió hoy.
Hemos desarrollado una herramienta sencilla para teléfonos inteligentes que los paramédicos pueden utilizar para determinar instantáneamente si un paciente ha sufrido un derrame cerebral y luego informar al hospital antes de que la ambulancia abandone la casa del paciente, detallaron los autores del estudio.
Consideraron fundamental la detección temprana del accidente cerebrovascular, pues el tratamiento oportuno puede mejorar significativamente los resultados de la recuperación, reducir el riesgo de discapacidad a largo plazo y salvar vidas, según publicó la revista Computer Methods and Programs in Biomedicine.
La herramienta, con una precisión del 82 % para detectar accidentes cerebrovasculares, no reemplazaría las pruebas clínicas integrales de diagnóstico, pero podría ayudar a identificar a las personas que necesitan tratamiento mucho antes.
Los síntomas del accidente cerebrovascular incluyen confusión, pérdida parcial o total del control del movimiento, problemas del habla y disminución de las expresiones faciales.
Según los expertos casi el 13 % de los accidentes cerebrovasculares pasan desapercibidos en los departamentos de emergencia y en los hospitales, mientras que el 65 % de los pacientes sin un examen neurológico documentado experimentan un accidente cerebrovascular no diagnosticado.
Explicaron que uno de los parámetros clave que afecta a las personas que sufren un accidente cerebrovascular es que sus músculos faciales normalmente se vuelven unilaterales, por lo que un lado de la cara se comporta de manera diferente que el otro.
Tenemos herramientas de inteligencia artificial y de procesamiento de imágenes que pueden detectar si hay algún cambio en la asimetría de la sonrisa, esa es la clave para la detección en nuestro caso, concluyeron los investigadores.
25 junio 2024|Fuente: Prensa Latina |Tomado de |Noticia

