dic
7
 En los pacientes mayores de 80 años con síndromes coronarios agudos sin elevación del segmento ST (SCA-SEST, la estrategia terapéutica invasiva obtuvo mejores resultados en la evolución clínica en comparación con un abordaje conservador; asimismo, la supervivencia fue considerablemente mejor.
En los pacientes mayores de 80 años con síndromes coronarios agudos sin elevación del segmento ST (SCA-SEST, la estrategia terapéutica invasiva obtuvo mejores resultados en la evolución clínica en comparación con un abordaje conservador; asimismo, la supervivencia fue considerablemente mejor.
El artículo publicado en la revista Journal of the American College of Cardiology destaca la escasez de información sobre el manejo de esta patología en mayores de 80 años, pese a que la enfermedad cardiovascular es una causa importante de morbilidad, mortalidad y de compromiso de la calidad de vida en personas de edad avanzada.
A medida que se incrementa la cantidad de pacientes octogenarios, con una expectativa de vida superior a 10 años se espera que siga aumentando la prevalencia absoluta de las enfermedades cardiovasculares.
Las guías de manejo recomiendan la optimización clínica seguida de procedimientos de revascularización con intervenciones coronarias percutáneas o mediante injertos puente (bypass) en pacientes con síndromes coronarios agudos sin elevación del segmento ST. Sin embargo, estas recomendaciones no son específicas para ninguna edad en particular.
Según los autores, entre los médicos a menudo surgen dudas sobre el manejo de los pacientes de edad avanzada debido a las incertidumbres del beneficio del tratamiento en comparación a sus riesgos si se consideran las comorbilidades, la polifarmacia, la fragilidad física y la declinación cognitiva.
Objetivos y participantes
La escasa la información disponible sobre los resultados clínicos a largo plazo obtenidos con distintas intervenciones en mayores de 80 años, motivó a los autores a investigar si la evolución de estos pacientes estabilizados tras un episodio de SCA-SEST era mejor con una estrategia terapéutica invasiva o con una más conservadora. La referencia se centró en los desenlaces de infarto de miocardio, necesidad de revascularización urgente, accidente cerebrovascular y muerte.
Los investigadores dividieron de manera aleatoria, en dos grupos de tratamiento a 457 pacientes con SCA-SEST mayores de 80 años, clínicamente estables, sin afecciones concomitantes graves que limitaran su expectativa de vida o trastornos mentales significativos que afectaran su capacidad para cumplir las indicaciones.
El abordaje invasivo incluía angiografía coronaria temprana con evaluación inmediata para la revascularización mediante intervenciones coronarias percutáneas (ICP) o injertos puente y tratamiento clínico óptimo (TCO).
El grupo asignado a la estrategia no invasiva sólo recibió TCO. En caso de nuevos infartos, angina refractaria a pesar del TCO, arritmias ventriculares malignas o síntomas crecientes de insuficiencia cardíaca, los pacientes se derivaban para una angiografía coronaria urgente y ulterior decisión sobre la estrategia de revascularización más adecuada.
El criterio de valoración primario fue un parámetro compuesto por infarto de miocardio, necesidad de revascularización urgente, accidente cerebrovascular y muerte.
Sobre el total de 457 pacientes, 229 pertenecían al grupo de tratamiento invasivo y 228, al del conservador. Las medias de edad fueron de 84.7 y 84.9 años, respectivamente.
En el seguimiento a largo plazo, la estrategia invasiva fue mejor que la conservadora en la disminución del criterio de valoración primario, con aumento temprano y persistente de la supervivencia sin eventos y menores tasas de nuevos infartos.
Si bien la mortalidad total o la causa de muerte no difirieron entre ambas estrategias, la incidencia acumulativa de muerte por causas cardiovasculares, considerando el riesgo continuo de muerte por otras causas, demostró una disminución de las muertes por razones cardiovasculares en los primeros 6 años, sin significación estadística.
El artículo destaca como dato de interés clínico que el grupo de pacientes de alto riesgo con diabetes e insuficiencia renal tratados con la estrategia invasiva demostraron un beneficio mayor que el resto de los participantes comparables en las tasas supervivencia sin eventos en los diferentes momentos de medición analizados.
En el seguimiento a largo plazo, la estrategia invasiva fue mejor que la conservadora. Los pacientes del grupo que recibió la primera ganaron en promedio 276/337 días de supervivencia sin eventos a los 5/10 años.
La disminución del criterio de valoración utilizado se logró a expensas de la reducción de la cantidad de infartos de miocardio y de los procedimientos de revascularización.
El beneficio se observó poco tiempo después de la aleatorización y persistió durante todo el período de seguimiento a largo plazo.
En opinión de los investigadores, ambos componentes del criterio de valoración compuesto reflejan eventos clínicos significativos que requieren hospitalización, con el aumento concomitante del riesgo de eventos adversos y discapacidad asociada a la hospitalización.
Otras opiniones
En la población noruega en general se demostraron los efectos perjudiciales a largo plazo de los SCA-SEST sobre la supervivencia, independientemente de la estrategia de tratamiento.
Aunque los autores consideren que no es posible comparar los resultados de su estudio con otras investigaciones, el artículo menciona que anteriormente distintos países habían mencionado mejores resultados en la disminución de la mortalidad, de nuevas hospitalizaciones por causas cardiovasculares y de accidentes cerebrovasculares tras 1 año de seguimiento en pacientes octogenarios con niveles elevados de troponina al ingreso tratados con procedimientos de revascularización coronaria.
Diversos estudios en poblaciones mayores de 80 años sugirieron tendencias similares.
Los autores señalan que, además, al calcular el tiempo medio de supervivencia utilizando sólo el infarto de miocardio y la muerte por todas las causas como componentes del criterio de valoración con estos parámetros restringidos, continuaron observando a favor de la estrategia invasiva una ganancia significativa del tiempo de supervivencia sin complicaciones.
Si bien la condición de abierto podría considerarse una limitación del estudio por los riesgos de sesgo de desempeño y detección, los autores opinan que la estrategia invasiva en pacientes de edad avanzada con SCA-SEST es superior a un abordaje conservador.
El efecto se comprobó por la disminución de los infartos de miocardio y de la necesidad de revascularizaciones de urgencia, lo que dio lugar a un aumento de la supervivencia sin eventos.
La estrategia invasiva fue más beneficiosa en todos los subgrupos de pacientes considerados, incluso en los octogenarios de más alto riesgo con insuficiencia renal, diabetes mellitus o ambas.
A pesar de los resultados del estudio realizado, los autores concluyen que cualquier terapia en la población de edad muy avanzada también se debe adaptar individualmente debido a la comorbilidad grave que a menudo está presente; por otra parte, recomiendan incluir la calidad de vida entre los parámetros a evaluar.
Ver más información: Berg ES, Tegn NK, Abdelnoor M, Røysland K, Ryalen P, Aaberge L, et al. Long-Term Outcomes of Invasive vs Conservative Strategies for Older Patients With Non–ST-Segment Elevation Acute Coronary Syndromes. J Am Coll Cardiol[Internet].2023[citado 6 dic 2023];82(21):2021-2030. https://doi.org/10.1016/j.jacc.2023.09.809
7 diciembre 2023| Fuente: SIIC Salud| Tomado de |Noticias biomédicas
nov
4
 El toque terapéutico (TT) y la música ayudan a mejorar la calidad del sueño, la calidad de vida y a reducir los síntomas de la menopausia, según un estudio publicado en línea el 24 de octubre en Menopause.
El toque terapéutico (TT) y la música ayudan a mejorar la calidad del sueño, la calidad de vida y a reducir los síntomas de la menopausia, según un estudio publicado en línea el 24 de octubre en Menopause.
Fatma Keskin Töre, Ph.D., de la Universidad Kahramanmaras Sutcu Imam, y Yurdagül Yağmur, Ph.D., de la Universidad Inonu en Malatya, ambas en Turquía, examinaron los efectos del TT y la música en la calidad del sueño, los síntomas menopáusicos y la calidad de vida en mujeres menopáusicas. El análisis incluyó a 108 mujeres menopáusicas asignadas a un grupo de TT (una vez por semana durante cuatro semanas), un grupo de música (30 minutos antes de acostarse todos los días durante cuatro semanas) y un grupo de control.
Los investigadores encontraron que, en comparación con el grupo de control, hubo diferencias estadísticamente significativas en las puntuaciones post-test de las participantes en los grupos de TT y música en las dimensiones del Índice de Calidad del Sueño de Pittsburgh de calidad subjetiva del sueño, latencia del sueño y trastornos del sueño. Al ajustar por las puntuaciones pre-test, se observaron diferencias estadísticamente significativas en las puntuaciones post-test de las participantes en los grupos de TT y música en la Escala de Valoración de la Menopausia y la Escala de Calidad de Vida Específica de la Menopausia en comparación con el grupo de control.
«Este pequeño estudio destaca algunos beneficios potenciales de la música y el toque terapéutico para los síntomas de la menopausia», dijo Stephanie Faubion, M.D., directora médica de la Sociedad Norteamericana de Menopausia, en un comunicado. «Aunque estas terapias pueden ser económicas y seg4uras, se necesita un estudio adicional en un mayor número de mujeres para confirmar su eficacia en el manejo de los síntomas de la menopausia».
Referencia
Keskin Töre F, Yağmur Y. The effects of therapeutic touch and music on sleep quality, menopausal symptoms, and quality of life in menopausal women. Menopause [Internet].2023[citado 3 nov 2023]:10.1097/GME.0000000000002269. DOI: 10.1097/GME.0000000000002269
4 noviembre 2023|Fuente: HealthDay | Tomado de Noticias Salud
sep
5
Los pacientes que se sometieron a rehabilitación cardíaca (RC) después de una cirugía de bypass o 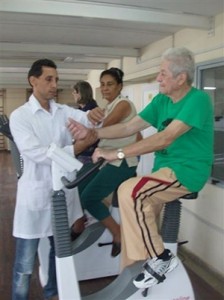 tuvieron una tasa de mortalidad reducida absoluta del 3 al 5% en los dos años posteriores al procedimiento.
tuvieron una tasa de mortalidad reducida absoluta del 3 al 5% en los dos años posteriores al procedimiento.
El artículo publicado por la revista The Annals of Thoracic Surgery evalúa la relación entre la práctica de RC y la mortalidad a largo plazo. Los resultados del análisis son descriptos en el estudio Cardiac Rehabilitation Reduces Two-Year Mortality After Coronary Artery Bypass Grafting.
El estudio encuentra que los participantes de programas en RC tienen un menor riesgo de mortalidad años después de la cirugía, con tendencia hacia mejores resultados en aquellos asistentes que concurren a un mayor número de sesiones. La mayor reducción de la mortalidad se encontró en quienes completaron 36 o más sesiones, número recomendado para pacientes con injerto de derivación de arteria coronaria.
Si bien la literatura existente demuestra que la rehabilitación cardíaca mejora los resultados y la calidad de vida afectada por cirugía cardíaca, los autores destacan la dificultad que enfrentan los médicos para lograr que los pacientes cumplan con el programa prestablecido.
Los investigadores exploraron la respuesta al uso de rehabilitación cardíaca de los pacientes después de un injerto de derivación de arteria coronaria o bypass, entre 2015 y finales de 2019.
El estudio multicéntrico concluyó que las personas que asumieron la rehabilitación cardíaca después de una cirugía de derivación cardíaca tuvieron una tasa de mortalidad reducida absoluta del 3 al 5 % en los dos años posteriores al procedimiento. La mayor reducción en la mortalidad se encontró en quienes completaron 36 o más sesiones, cantidad recomendada para los casos de de intervención por bypass.
El artículo remarca que la asistencia a una sesión de rehabilitación cardíaca es preferible a no concurrir a ninguna, ya que la información recabada en la investigación demuestra que los mayores beneficios se obtuvieron por asistencia a más sesiones. Es decir, tanto la concurrencia como la adherencia al programa implican beneficios para sus destinatarios.
La predisposición a participar en la rehabilitación cardíaca después de un injerto de derivación de la arteria coronaria se verificó en pacientes mayores, cuando alcanzaban el alta hospitalaria al hogar (en comparación con un centro de atención prolongada) y pasaban menos tiempo en el hospital.
Un poco más de la mitad de los pacientes asistieron a una sola sesión de RC, mientras solo el 12 % completó las 36 indicadas. Esto ocurrió a pesar de que los sistemas de salud derivaron pacientes al programa el 94 % de las veces.
Al referirse a sus hallazgos, los autores sugieren la realización de esfuerzos adicionales tendientes a mejorar la calidad y mayor participación puesto que el traslado al hogar en sí mismo no es suficiente para garantizar la adhesión a la RC. En este sentido, advierten la importancia de cerrar la brecha entre la remisión a rehabilitación cardíaca y su verdadero aprovechamiento con el fin de ofrecer a cada paciente una oportunidad de vida larga y saludable.
Después de tener en cuenta los factores de riesgo, solo el 5 % de los pacientes fueron afetados en el uso de la rehabilitación cardíaca por causas atribuibles al hospital donde se llevó acabo el procedimiento.
Diferencias sociales en la indicación de RC
En un estudio de 2022, los investigadores encontraron que los pacientes afroamericanos que se sometieron a una angioplastia con globo o stent por arterias obstruidas fueron derivados a rehabilitación cardíaca en tasas significativamente más bajas que los pacientes blancos. Según los Centros para el Control y la Prevención de Enfermedades (Centers for Disease Control and Prevention) de EE.UU., las mujeres, las minorías, los adultos mayores y las personas con afecciones médicas adicionales no se derivan a rehabilitación cardíaca.
El artículo destaca que la eliminación de las barreras para la RC con que se enfrentan las poblaciones minoritarias y desatendidas, mejorará su alta hospitalaria, asistencia y adherencia y representaría una estrategia eficaz para mitigar las disparidades de larga data en los resultados cardiovasculares.
Referencia
Tyler M. Bauer, Jessica M. Yaser, Temilolaoluwa Daramola, Alexandra I. Mansour, Gorav Ailawadi, Francis D. Pagani, Patricia Theurer, Donald S. Likosky, Steven J. Keteyian, Michael P. Thompson. Cardiac Rehabilitation Reduces 2-Year Mortality After Coronary Artery Bypass Grafting. The Annals of Thoracic Surgery, 2023, ISSN 0003-4975, https://doi.org/10.1016/j.athoracsur.2023.05.044
https://www.sciencedirect.com/science/article/pii/S0003497523006227)
30/08/2023(SIICSalud) Tomado- Noticias Biomédicas Copyright siicsalud© 1997-2023
ago
30
Ayudan a la reducción del estrés y el alivio de la tensión con un ambiente tranquilo y relajado creado por el sonido de las olas, la brisa marina y el contacto con la naturaleza.
 La calidad de vida de las personas aumenta durante la temporada estival debido a varias razones entre las que se encuentran la ausencia de obligaciones laborales y la realización de actividades que ayudan a relajarse y a disfrutar de los paisajes naturales, como los paseos por la playa. Esta práctica aumenta su atractivo en verano, no solo por el escenario en sí sino también porque resulta revitalizante para la salud y el bienestar.
La calidad de vida de las personas aumenta durante la temporada estival debido a varias razones entre las que se encuentran la ausencia de obligaciones laborales y la realización de actividades que ayudan a relajarse y a disfrutar de los paisajes naturales, como los paseos por la playa. Esta práctica aumenta su atractivo en verano, no solo por el escenario en sí sino también porque resulta revitalizante para la salud y el bienestar.
Desde el servicio de Cirugía Vascular del Departamento de Salud de Manises se establece que los paseos por la playa estimulan el sistema cardiovascular, siendo una práctica física moderada que facilita la reducción del peso y activa nuestro sistema circulatorio. El Dr. Bader Al – Raies, jefe de Servicio de Cirugía Vascular del Departamento de Salud de Manises, explica que «es un ejercicio que permite tonificar y fortalecer la musculatura de las piernas y activar el flujo sanguíneo del tren inferior».
Además, esos paseos por la playa ayudan a la reducción del estrés y el alivio de la tensión con un ambiente tranquilo y relajado creado por el sonido de las olas, la brisa marina y el contacto con la naturaleza. «Los paseos por la playa reportan un efecto relajante y de antiestrés, lo que mejora el estado de ánimo» explica Bader Al-Raies. Como consecuencia, estos paseos estimulan la actividad mental, favoreciendo la claridad e impulsando la creatividad.
¿Arena mojada o seca?
Caminar por la playa ofrece múltiples beneficios para la salud física y mental de las personas, ahora bien, no es lo mismo caminar sobre la arena mojada que seca. La recomendación de los profesionales del Departamento de Salud de Manises es clara: caminar sobre la arena mojada, antes que sobre la seca.
El terreno arenoso seco genera una mayor tensión en la planta del pie, así como en la musculatura de la pierna al caminar en plano y con el talón hundido. Algunas de las consecuencias de convertir esta práctica en habitual son la aparición de fascitis plantar y la sobrecarga en los gemelos.
Por otro lado, la arena húmeda es ideal para aliviar el dolor de piernas. Según Al-Raies «lo mejor es intercalar el paseo por la arena con paseos dentro del agua del mar hasta las rodillas para que el efecto sea aún más beneficioso».
De hecho, desde el Departamento de Salud de Manises recomiendan hacer de dos a tres paseos diarios, de una hora por la arena con el fin de conseguir un alivio de dolor de varices significativo, siempre y cuando la arena sea húmeda. Para ello, hay que evitar las horas de más calor durante el verano, que son de 12 a 17h, para no cansarse en exceso ni provocar efectos negativos en la piel.
En este sentido, el Doctor Al-Raies establece que «lo más recomendable es hacerlos a primera hora de la mañana y a última hora de la tarde, cuando la temperatura es más fresca y agradable para caminar».
29 agosto 2023 (IMMedico) Tomado – Noticias Medicina Interna Copyright 2023: Publimas Digital
ago
28
Además de reducir el peso, la semaglutida tiene ese efecto en personas con insuficiencia cardiaca y fracción de eyección preservada, según los resultados del estudio STEP HFpEF.
 La semaglutida, el famoso fármaco para adelgazar del que tanto se ha hablado en los últimos meses, demuestra ahora no solo reducir el peso, sino también mejorar la calidad de vida y el pronóstico de los pacientes con insuficiencia cardiaca con fracción de eyección preservada. Son las conclusiones del estudio STEP HFpEF, que se acaba de presentar en el Congreso Europeo de Cardiología (ESC Congress) de Ámsterdam.
La semaglutida, el famoso fármaco para adelgazar del que tanto se ha hablado en los últimos meses, demuestra ahora no solo reducir el peso, sino también mejorar la calidad de vida y el pronóstico de los pacientes con insuficiencia cardiaca con fracción de eyección preservada. Son las conclusiones del estudio STEP HFpEF, que se acaba de presentar en el Congreso Europeo de Cardiología (ESC Congress) de Ámsterdam.
La semaglutida es un fármaco perteneciente al grupo terapéutico de los llamados análogos de la GLP1. Su acción fundamental, y para lo que está indicado en la actualidad, es para el tratamiento de la diabetes mellitus tipo 2. Sin embargo, también se ha visto que produce una reducción importante de peso. Tanto es así que ha habido problemas de desabastecimiento en las farmacias porque se ha usado para perder peso, incluso, en personas no diabéticas.
“Esta indicación de la pérdida de peso también existe, pero en España la semaglutida solo está financiada por el Sistema Nacional de Salud en aquellos pacientes diabéticos mal controlados con otros fármacos y que, además, tienen obesidad. Para el resto de las indicaciones, lo tiene que pagar el paciente”, explica Manuel Anguita, portavoz de la Sociedad Española de Cardiología (SEC).
Expectativas
Al controlar la diabetes y lograr reducir el peso, existían muchas expectativas de se pudiera asociar también a una mejoría del riesgo cardiovascular. Algo que hasta la fecha no estaba absolutamente demostrado. El estudio STEP HFpEF se ha llevado a cabo en pacientes con y sin diabetes, obesidad e insuficiencia cardiaca con fracción de eyección preservada (ICFEP).
Los resultados demuestran beneficio en los pacientes tratados con semaglutida, tanto en mejoría de la calidad de vida como en la reducción de peso. Asimismo, en objetivos secundarios se demuestra beneficio pronóstico en estos pacientes: número de episodios de insuficiencia cardiaca, disminución de marcadores como NT-proBNP y mejoría en el test de los seis minutos.
Obesidad: «Sólo con medicamentos, que no están financiados por el SNS, no lograremos su manejo óptimo»
Un estudio demuestra el éxito de Ozempic para tratar la obesidad en adolescentes
Semaglutida, un nuevo análogo de GLP-1 para el tratamiento de la diabetes tipo 2
Alejandro Recio, presidente de la Asociación de Insuficiencia Cardiaca de la SEC hace una valoración muy positiva de los resultados del estudio: «Ha demostrado cómo la semaglutida, en pacientes obesos, diabéticos y no diabéticos, con insuficiencia cardiaca con fracción de eyección preservada muy sintomáticos, es capaz de reducir el peso de estos, lo que se acompaña de una clara mejoría de la sintomatología, así como de los niveles de NT-proBNP. Esto nos hace pensar que tratando la comorbilidad de la obesidad somos capaces de prevenir la insuficiencia cardiaca».
«Estos resultados son muy importantes porque van a cambiar la práctica clínica diaria de los cardiólogos, añadiendo este tratamiento a este tipo de pacientes», valora Mª Rosa Fernández Olmo, presidenta de la Asociación de Riesgo Cardiovascular y Rehabilitación Cardiaca de la SEC.
Por su parte, Domingo Marzal, coordinador del Grupo de Trabajo de Diabetes y Obesidad de la SEC, junto con Almudena Castro subraya que el estudio STEP HFpEF pone la obesidad en la mesa de los cardiólogos: «Debemos entender que existe una íntima relación entre la obesidad y la insuficiencia cardiaca. Es un estudio que demuestra, más allá de la reducción de peso, cómo impacta directamente en biomarcadores y en resultados clínicos en insuficiencia cardiaca».
Asignatura pendiente
Por otro lado, Castro dice: «Claramente, este estudio refleja que aprender sobre obesidad en cardiología es una asignatura pendiente. La cardiología es una enfermedad muy compleja que va más allá de la pérdida de peso como bien no ha enseñado este estudio con la disminución de marcadores inflamatorio y péptidos, por lo que desde el Grupo de Trabajo de Diabetes y Obesidad de la SEC tenemos mucho trabajo que hacer».
Recientemente se han publicado además los resultados preliminares del estudio SELECT, realizado también con semaglutida, en este caso, en pacientes obesos no diabéticos que tienen enfermedad cardiovascular. Los datos preliminares indican que, en este grupo de pacientes (prevención secundaria de enfermedad cardiovascular), también mejora el pronóstico y reduce la mortalidad.
«Desde la Sociedad Española de Cardiología queremos transmitir que, cuando un fármaco demuestra que es muy eficaz porque mejora la calidad de vida de nuestros pacientes, en este caso con insuficiencia cardiaca, o incluso el pronóstico, es muy importante que en España existan los canales necesarios para que estos fármacos se puedan utilizar lo más rápidamente posible, y que no haya inequidades entre las diferentes comunidades autónomas», declara Julián Pérez-Villacastín, presidente de la SEC.
El ESC Congress, cuyo lema es Unir fuerzas para proteger el corazón, pone el foco este año en la insuficiencia cardiaca, enfermedad con una elevada y creciente prevalencia e incidencia, así como una de las principales causas de muerte en el mundo occidental. En España, afecta al 2,7% de la población mayor de 45 años y al 8,8% de los mayores de 74. Además, es la primera causa de hospitalización por encima de los 65 años y representa entre el 2 y el 3% del gasto sanitario español.
25/08/2023 Fuente: Diario Médico
abr
20
Una investigación sobre la incidencia de las experiencias cercanas a la muerte (ECM) en pacientes ingresados en unidades de cuidados intensivos (UCI) durante al menos 7 días revela que el 15% declaró haber experimentado una ECM. La aparición de estas experiencias parece verse favorecida por la propensión a los síntomas disociativos y por las creencias y prácticas espirituales de los pacientes.
Como afirma Bruce Greyson, las ECM son «experiencias intensamente vívidas y a menudo transformadoras de la vida, que suelen ocurrir en condiciones fisiológicas extremas, como traumatismos que ponen en peligro la vida, paradas cardiacas o anestesia profunda». Hasta la fecha, pocos estudios prospectivos sobre las ECM se habían llevado a cabo únicamente en pacientes de la UCI con etiologías homogéneas, como supervivientes de paradas cardiacas o traumatismos.
En este contexto, investigadores de las universidades de Lieja (Bélgica) y Laval (Canadá) realizaron un estudio para evaluar la incidencia de las ECM entre los supervivientes de UCI, independientemente de la enfermedad crítica a la que hubieran sobrevivido. La investigación también abarcó los factores que pueden afectar a la frecuencia de las ECM y evaluó la calidad de vida de los pacientes un año después de la experiencia.
Los resultados fueron publicados en la revista Critical Care.
En el estudio participaron 126 adultos con más de 7 días de estancia en la UCI, los que fueron entrevistados luego de haber sido dados de alta. De esta muestra, 19 pacientes (15%) declararon haber experimentado una ECM según la escala de ECM creada por Greyson. Además, se evaluaron las experiencias disociativas, la espiritualidad, la religiosidad y las creencias personales de los participantes, así como decenas de parámetros médicos. Un año después, se contactó con ellos por teléfono para medir su calidad de vida, utilizando el cuestionario EuroQol de cinco dimensiones.
En el artículo, el equipo dirigido por Charlotte Martial y Anne-Françoise Rousseau revela que en el estudio realizado, además de una incidencia de ECM del 15%, los factores cognitivos y espirituales superaron a los parámetros médicos como predictores de la aparición de ECM.
Mientras que los análisis univariantes asociaron la ventilación mecánica, la sedación, la analgesia, el motivo del ingreso, la disfunción orgánica primaria y las propensiones disociativas y espirituales con la aparición de ECM, el análisis de regresión logística multivariante sólo indicó una mayor propensión a los síntomas disociativos y un mayor bienestar espiritual y personal como factores predictores de la aparición de ECM. Una evaluación realizada un año después demostró que la ECM no estaba significativamente asociada con la calidad de vida.
Aunque reconocen que se necesitan más estudios para confirmar estos hallazgos en cohortes más grandes o en supervivientes de una estancia más corta en la UCI, los autores concluyen que «el recuerdo de una ECM no es tan raro en la UCI». Dado que las ECM «suelen relatarse como transformadoras y pueden asociarse a emociones negativas, consideramos [que] es clínicamente significativo entrevistar a los pacientes sobre cualquier posible recuerdo al despertar», revelan.
Abril 20/2023 (MedicalXpress) – Tomado de Diseases, Conditions, Syndromes https://medicalxpress.com/news/2023-04-near-death-icu-survivors.html Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator

