may
17
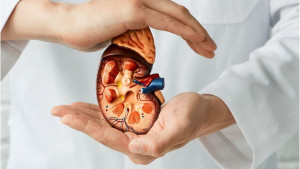
Investigadores de la Universidad China de Hong Kong (CUHK) han desarrollado un enfoque computacional para predecir si una persona con diabetes tipo 2 desarrollará enfermedad renal, una complicación frecuente y peligrosa de la enfermedad. Sus resultados, publicados en ´Nature Communications´, podrían ayudar a prevenir o controlar mejor la enfermedad renal en personas con diabetes tipo 2.
«Se observa un progreso significativo en el desarrollo de tratamientos para la enfermedad renal en personas con diabetes. Sin embargo, puede ser difícil evaluar el riesgo de un paciente individual de desarrollar enfermedad renal basándose únicamente en factores clínicos, por lo que determinar quién tiene mayor riesgo de desarrollar enfermedad renal diabética es una necesidad clínica importante», indicó el coautor principal, Ronald Ma, profesor de diabetes y jefe de división de Endocrinología y Diabetes, en el Departamento de Medicina y Terapéutica en Facultad de Medicina de CUHK.
«Este estudio brinda una visión del impresionante futuro del diagnóstico predictivo», añadió el coautor principal, Kevin Yip , profesor y director de bioinformática en Sanford Burnham Prebys, que también ha participado en este proyecto. «Nuestro equipo ha demostrado que al combinar datos clínicos con tecnología de punta, es posible desarrollar modelos computacionales que ayuden a optimizar el tratamiento de la diabetes tipo 2 y prevenir la enfermedad renal».
Funcionamiento del nuevo algoritmo
El nuevo algoritmo depende de las mediciones de un proceso llamado metilación del ADN, que ocurre cuando se acumulan cambios sutiles en nuestro ADN. La metilación del ADN puede codificar información importante sobre qué genes se activan y desactivan, y se puede medir fácilmente a través de análisis de sangre.
«Nuestro modelo computacional puede usar marcadores de metilación de una muestra de sangre para predecir tanto la función renal actual como cómo funcionarán los riñones en el futuro, lo que significa que podría implementarse fácilmente junto con los métodos actuales para evaluar el riesgo de enfermedad renal de un paciente», señaló el profesor Yip.
Los investigadores desarrollaron su modelo utilizando datos detallados de más de 1200 pacientes con diabetes tipo 2 en el Registro de Diabetes de Hong Kong. También probaron su modelo en un grupo separado de 326 nativos americanos con diabetes tipo 2, lo que ayudó a garantizar que su enfoque pudiera predecir la enfermedad renal en diferentes poblaciones.
«Este estudio destaca la fortaleza única del Registro de Diabetes de Hong Kong y su enorme potencial para impulsar nuevos descubrimientos que mejoren nuestra comprensión de la diabetes y sus complicaciones», agregó la coautora del estudio, Juliana Chan, profesora titular de Medicina y Terapéutica en CU Medicine, quien estableció el Registro de Diabetes de Hong Kong hace más de dos décadas.
«El Registro de Diabetes de Hong Kong es un tesoro científico», agregó la primera autora, la Dra. Kelly Li Yichen, científica postdoctoral en Sanford Burnham Prebys. «Hace un seguimiento de los pacientes durante muchos años, lo que nos brinda una imagen completa de cómo la salud humana puede cambiar durante décadas en las personas con diabetes».
Los investigadores están trabajando actualmente para refinar aún más su modelo. También están ampliando la aplicación de su enfoque para incorporar otros datos que puedan mejorar aún más su capacidad para predecir otros resultados relacionados con la diabetes.
«Nuestra colaboración con expertos en diabetes clínica, ciencia computacional y bioinformática comenzó en Hong Kong», agregó el profesor Ma. «Los hallazgos de este estudio pueden mejorar la atención futura y facilitar la determinación de quién se beneficiará más de estos nuevos tratamientos para prevenir el daño renal causado por la diabetes. La ciencia aún está evolucionando, pero estamos trabajando para incorporar información adicional en nuestro modelo para potenciar aún más la medicina diabética de precisión».
Mayo 16/2023 (IMMédico) – Tomado de Atención primaria – I+ D+I –Endocrinología y Nutrición Copyright 2023 Copyright: Publimas Digital.
abr
22
Ha transcurrido algo más de un siglo desde el descubrimiento de la insulina, un periodo de tiempo durante el cual se han ampliado y perfeccionado los poderes terapéuticos de la hormona. La insulina es un tratamiento esencial para la diabetes de tipo 1 y, a menudo, también para la de tipo 2. Unos 8,4 millones de estadounidenses utilizan insulina, según la Asociación Americana de la Diabetes.
Cien años de investigación han hecho avanzar enormemente los conocimientos médicos y bioquímicos sobre cómo funciona la insulina y qué ocurre cuando falta, pero lo contrario, cómo se previene la hiperreactividad a la insulina, potencialmente mortal, ha seguido siendo un misterio persistente.
En un nuevo estudio, publicado en la edición en línea del 20 de abril de 2023 de Cell Metabolism, un equipo de científicos de la Facultad de Medicina de la Universidad de California en San Diego, con colegas de otros lugares, describen un actor clave en el mecanismo de defensa que nos protege contra el exceso de insulina en el organismo.
«Aunque la insulina es una de las hormonas más esenciales, cuya insuficiencia puede provocar la muerte, un exceso de insulina también puede ser mortal», afirma el autor principal del estudio, el doctor Michael Karin, Profesor Distinguido de Farmacología y Patología de la Facultad de Medicina de la UC San Diego.
«Aunque nuestro cuerpo sintoniza finamente la producción de insulina, los pacientes que son tratados con insulina o fármacos que estimulan la secreción de insulina a menudo experimentan hipoglucemia, una condición que si no se reconoce y no se trata puede dar lugar a convulsiones, coma e incluso la muerte, que en conjunto definen una condición llamada shock insulínico.»
La hipoglucemia (bajada de azúcar en sangre) es una importante causa de muerte entre los diabéticos.
En el nuevo estudio, Karin, el primer autor Li Gu, Ph.D., becario postdoctoral en el laboratorio de Karin, y sus colegas describen «la defensa natural del cuerpo o válvula de seguridad» que reduce el riesgo de shock insulínico.
Esa válvula es una enzima metabólica llamada fructosa-1,6-bisfosfato fosfatasa o FBP1, que actúa controlando la gluconeogénesis, un proceso en el que el hígado sintetiza glucosa (la principal fuente de energía utilizada por células y tejidos) durante el sueño y la segrega para mantener un suministro constante de glucosa en el torrente sanguíneo.
Algunos fármacos antidiabéticos, como la metformina, inhiben la gluconeogénesis, pero sin efectos nocivos aparentes. Los niños que nacen con un raro trastorno genético en el que no producen suficiente FBP1 también pueden mantenerse sanos y vivir mucho tiempo.
Pero en otros casos, cuando el organismo está hambriento de glucosa o hidratos de carbono, una deficiencia de FBP1 puede provocar una hipoglucemia grave. Sin una infusión de glucosa, pueden producirse convulsiones, coma y posiblemente la muerte.
Para agravar y confundir el problema, la deficiencia de FPB1 combinada con la inanición de glucosa produce efectos adversos no relacionados con la gluconeogénesis, como un hígado graso y agrandado, daños leves en el hígado y elevación de los lípidos o grasas en sangre.
Para comprender mejor las funciones de la FBP1, los investigadores crearon un modelo de ratón con deficiencia hepática específica de FBP1, que imita con exactitud la afección humana. Al igual que los niños con deficiencia de FBP1, los ratones parecían normales y sanos hasta que eran sometidos a ayuno, lo que rápidamente provocaba una hipoglucemia grave y las anomalías hepáticas e hiperlipidemia descritas anteriormente.
Gu y sus colegas descubrieron que la FBP1 tenía múltiples funciones. Además de participar en la conversión de fructosa en glucosa, la FBP1 tenía una segunda función no enzimática, pero crítica: Inhibía la proteína quinasa AKT, que es el conducto principal de la actividad de la insulina.
«Básicamente, la FBP1 mantiene a raya a la AKT y protege contra la hiperreactividad a la insulina, el shock hipoglucémico y la enfermedad aguda del hígado graso», explica Gu, el primer autor.
En colaboración con Yahui Zhu, científico visitante de la Universidad china de Chongqing y segundo autor del estudio, Gu desarrolló un péptido (una cadena de aminoácidos) derivado de FBP1 que interrumpía la asociación de FBP1 con AKT y otra proteína que inactiva AKT.
«Este péptido actúa como un mimético de la insulina, activando la AKT», explica Karin. «Cuando se inyecta en ratones que se han vuelto resistentes a la insulina, una afección prediabética muy común, debido al consumo prolongado de una dieta rica en grasas, el péptido (apodado E7) puede revertir la resistencia a la insulina y restablecer el control glucémico normal».
Karin afirmó que a los investigadores les gustaría seguir desarrollando el E7 como alternativa clínicamente útil a la insulina «porque tenemos motivos para creer que es improbable que provoque un choque insulínico.»
Abril 22/2023 (MedicalXpress) – Tomado de Diabetes https://medicalxpress.com/news/2023-04-insulin-dangerous.html Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
feb
24
Un estudio internacional en el que ha participado el CIberObn ha determinado que la ingesta de leche no se relaciona con un aumento del riesgo cardiovascular. Además, tras analizar los datos de 20 000 personas los investigadores han determinado que el biomarcador genético, MCM6-rs3754686 SNP, es un buen indicador de la ingesta de lácteos, principalmente leche, en la población mediterránea y americana. Read more
feb
8
Un equipo del Centro Nacional de Investigaciones Cardiovasculares ha descubierto diferencias en la regulación del metabolismo de los macrófagos —células esenciales del sistema inmunitario—, en función del órgano en el que residen. El hallazgo constituye una nueva vía terapéutica frente a enfermedades relacionadas con el sobrepeso y las enfermedades cardiovasculares. Read more
dic
1
Más de una década después de que el Departamento de Agricultura de Estados Unidos dejara de recomendar la longeva y muy conocida pirámide alimentaria, pocos estadounidenses han oído hablar de MyPlate (MiPlato), un logotipo en forma de plato que enfatiza que las frutas y las verduras deben constituir la mitad de todas las comidas. Read more
nov
15
Solo el 46 % de las personas con diabetes de África subsahariana son conscientes de su enfermedad, el menor porcentaje de todas las regiones, el mundo, lo que aumenta las posibilidades de que muchos diabéticos fallezcan por esta dolencia, advirtió la Organización Mundial para la Salud (OMS). Read more