mar
13
 Las llamadas drogas recreativas como el cannabis, cocaína y anfetaminas aumentan significativamente el riesgo de sufrir un accidente cerebrovascular, incluso entre los consumidores más jóvenes, reveló hoy una fuente especializada.
Las llamadas drogas recreativas como el cannabis, cocaína y anfetaminas aumentan significativamente el riesgo de sufrir un accidente cerebrovascular, incluso entre los consumidores más jóvenes, reveló hoy una fuente especializada.
Según la revista International Journal of Stroke, el consumo de cocaína y anfetaminas es doblemente peligroso.
De hecho, la primera aumenta el riesgo en 96 por ciento, las anfetaminas en 122, mientras que el cannabis lo incrementaba en aproximadamente 37.
Según un estudio de la Universidad de Cambridge, Reino Unido, cada vez hay más pruebas de que estos medicamentos pueden aumentar el riesgo de sufrir un accidente cerebrovascular, pero a menudo estas pruebas son de diferente calidad y sólo observacionales.
En opinión de los expertos, los trastornos por consumo de cocaína se asociaron particularmente con hemorragia cerebral y el accidente cerebrovascular cardioembólico, es decir que se forma un coágulo de sangre en el corazón y viaja al cerebro, bloqueando el flujo sanguíneo y dañando el tejido cerebral.
Los trastornos provocados por el cannabis fueron relacionados con el accidente cerebrovascular en general, en particular con el accidente cerebrovascular de arterias grandes.
Recuerda la fuente que el accidente cerebrovascular es un importante problema de salud mundial, de hecho, es la tercera causa principal de muerte y discapacidad combinadas.
Los investigadores aclaran que los factores de riesgo son modificables, de ahí que deban mejorarse los hábitos alimenticios, realizar ejercicios físicos, entre otras cuestiones relacionadas con el estilo de vida.
10 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
mar
11
 La Secretaría de Salud (Sesal) de Honduras confirmó hoy una nueva muerte por tosferina en esta nación centroamericana, con lo que la cifra de fallecidos por la enfermedad asciende a ocho desde inicios de 2026.
La Secretaría de Salud (Sesal) de Honduras confirmó hoy una nueva muerte por tosferina en esta nación centroamericana, con lo que la cifra de fallecidos por la enfermedad asciende a ocho desde inicios de 2026.
La víctima es una niña de dos meses de edad originaria de Tegucigalpa, informó a periodistas Leticia Puerto, representante del Programa Ampliado de Inmunización (PAI) de la Sesal.
Según Puerto, los ocho decesos notificados hasta la fecha son menores de edad que no habían completado su esquema de vacunación.
Aunque esta enfermedad bacteriana es evitable, “hay mucho descuido” en el país, lamentó la funcionaria, quien señaló que Honduras contabiliza 76 casos positivos en lo que va de año.
Indicó que los departamentos de Francisco Morazán (centro, donde se encuentra esta capital) y Cortés (norte) registran las mayores concentraciones de contagios.
La experta recomendó a las mujeres embarazadas vacunarse a partir de las 26 semanas de gestación para transferir anticuerpos al neonato y, posteriormente, cumplir con el calendario de inmunización de los menores.
Más temprano, la cartera de Salud advirtió que la cifra de muertes por tosferina (pertusis) este 2026 refleja el impacto de la caída en la vacunación infantil y materna, lo cual -enfatizó- ha permitido el avance de este padecimiento respiratorio altamente contagioso.
Puerto insistió en que las embarazadas deben aplicarse la vacuna TDAP (tétanos, difteria y pertusis), la cual protege a los bebés cuando están en el vientre de la madre.
La TDAP permite generar anticuerpos que la madre transmite al recién nacido, reduciendo su vulnerabilidad ante la infección, remarcó la responsable del PAI.
Además, indicó que los bebés deben recibir la inmunización a los dos meses de edad, luego a los cuatro meses y un refuerzo a los seis meses.
Los síntomas son parecidos a un resfriado común, pero después de dos semanas empeoran, la mucosidad espesa se acumula en las vías respiratorias y causa una tos incontrolable.
La mejor forma de prevenir la tosferina es mediante la vacuna, que en Honduras está disponible de manera gratuita en todos los centros de salud, aseveró la Sesal.
Remarcó que la inmunidad materna es decisiva, pues los niños menores de dos meses aún no tienen edad para recibir la vacuna y constituyen el grupo más expuesto a complicaciones o muerte por Bordetella pertussis, bacteria responsable de la enfermedad.
10 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
mar
9
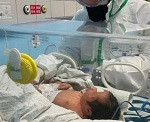 El Hospital Sant Joan de Déu ha implantado el marcapasos más pequeño del mundo, de 2 cm, a una recién nacida de 2,1 kilos tras detectar una grave alteración cardíaca durante el embarazo.
El Hospital Sant Joan de Déu ha implantado el marcapasos más pequeño del mundo, de 2 cm, a una recién nacida de 2,1 kilos tras detectar una grave alteración cardíaca durante el embarazo.
El centro sanitario ha informado este miércoles de que, después de la operación, la pequeña ha evolucionado favorablemente y, tras 20 días de ingreso hospitalario, ha recibido el alta.
Los marcapasos convencionales miden alrededor de 6 cm, un tamaño excesivamente grande para un recién nacido y que puede causar complicaciones como compresión de órganos o infecciones.
Ante esta limitación, el equipo del hospital trabajó con la empresa Abbott para disponer de un marcapasos sincronizado basado en la plataforma AVEIR específicamente adaptado a bebés, de 2 cm.
Grave enfermedad cardíaca
El diminuto marcapasos fue implantado horas después del nacimiento de la bebé, el pasado 2 de febrero, tras haber detectado durante el embarazo una grave enfermedad cardíaca.
Concretamente, durante el segundo trimestre del embarazo, los profesionales detectaron que el corazón del feto latía demasiado despacio y que estaba muy dilatado debido a un bloqueo auriculoventricular completo.
Se trata de una alteración grave del sistema eléctrico del corazón que impide que los impulsos eléctricos pasen correctamente entre sus cavidades.
Como consecuencia, el corazón late mucho más despacio de lo normal (bradicardia), lo que puede provocar que no llegue suficiente sangre y oxígeno al organismo.
Además, para intentar compensar la lentitud del ritmo cardíaco, el corazón aumenta de tamaño, como ocurrió en este caso.
Parto prematuro
A finales de enero, los especialistas de Sant Joan de Déu observaron un empeoramiento y decidieron adelantar el parto. La niña nació de forma prematura el 2 de febrero con solo 2,1 kilos de peso y una bradicardia severa que provocó un deterioro clínico, con riesgo de fallo cardíaco.
En sus primeras horas de vida se le implantó un marcapasos provisional para estabilizarla, pero el problema es que los dispositivos convencionales son demasiado grandes para un recién nacido tan pequeño.
Este reto se solucionó con el nuevo marcapasos, de aproximadamente 2 cm —el más pequeño del mundo en su categoría—, que permite estimular y coordinar el latido del corazón de forma adecuada, algo fundamental en un órgano tan pequeño y previamente dilatado, ha explicado la jefa del Servicio de Cardiología Pediátrica del hospital, Georgia Sarquella-Brugada.
Pocas horas después del nacimiento, el equipo de cirugía cardíaca, liderado por el doctor Stefano Congiu, realizó la implantación definitiva.
En la intervención participaron 16 profesionales de distintas especialidades, además de ingenieros especializados en dispositivos médicos.
La pequeña ha evolucionado favorablemente y, tras 20 días de ingreso hospitalario, ha recibido el alta. Según los médicos, podrá llevar una vida normal y solo deberá seguir controles periódicos en el hospital.
04 marzo 2026 | Fuente: EFE | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
mar
3
 Los pediatras han valorado la propuesta de prohibir la venta de bebidas energéticas a menores de 16 años «alineada con la evidencia científica y con las advertencias que se venían trasladando sobre el impacto en su salud» y piden reforzar también la protección frente al vapeo.
Los pediatras han valorado la propuesta de prohibir la venta de bebidas energéticas a menores de 16 años «alineada con la evidencia científica y con las advertencias que se venían trasladando sobre el impacto en su salud» y piden reforzar también la protección frente al vapeo.
Para las sociedades pediátricas se trata de «una medida necesaria y coherente» y subrayan que el consumo habitual de bebidas energéticas en este grupo de población se asocia a insomnio, ansiedad, irritabilidad, cefaleas y problemas cardiovasculares y metabólicos.
“Las bebidas energéticas no son inocuas, contienen altas dosis de cafeína, azúcares y otras sustancias estimulantes cuyos efectos son especialmente perjudiciales en cerebros aún en desarrollo”, señala la doctora Paula Armero, coordinadora del Comité de Salud Mental de la Asociación Española de Pediatría. “Limitar su acceso a menores es una medida de protección ante un problema de salud pública que preocupa a los pediatras”.
Bebidas energéticas y alcohol
Los profesionales han observado que se repite con frecuencia entre los menores la combinación de esas bebidas con el alcohol. Según la encuesta sobre Uso de Drogas en Enseñanzas Secundarias en España (Estudes) cerca del 20 % de los estudiantes españoles admitió haber consumido bebidas energéticas junto con alcohol en el último mes.
“En los servicios de Urgencias vemos con preocupación este patrón de consumo porque, además de facilitar el desarrollo de intoxicaciones etílicas graves, al potenciar el efecto desinhibidor del alcohol aumenta el riesgo de realizar conductas peligrosas”, explica Lidia Martínez, de la Sociedad Española de Urgencias de Pediatría.
Al mismo tiempo, los expertos advierten de otro fenómeno creciente que están detectando en las consultas: el aumento del uso de vapeadores entre menores.
La misma encuesta muestra que el 38 % de los estudiantes de entre 14 y 18 años declaró haber consumido bebidas energéticas en el último mes y más del 27 % afirmó haber utilizado vapeadores en ese mismo periodo.
La nicotina tiene consecuencias sobre la atención, el aprendizaje y el control emocional de los menores, además de causar efectos deletéreos en pulmones y corazón, advierten en un comunicado conjunto, la Sociedad Española de Pediatría, la Sociedad Española de Urgencias de Pediatría, la Sociedad Española de Medicina de la Adolescencia, la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria y la Asociación Española de Pediatría de Atención Primaria.
26 febrero 2026 | Fuente: EFE | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
feb
19
 El Gobierno de España anunció hoy que instará a la Fiscal General del Estado a promover acciones ante contenidos ilícitos publicados en redes sociales.
El Gobierno de España anunció hoy que instará a la Fiscal General del Estado a promover acciones ante contenidos ilícitos publicados en redes sociales.
A través del Ministerio de la Presidencia, Justicia y Relaciones con las Cortes, se hizo un llamado “en defensa del interés público, la seguridad y dignidad de la infancia española en su conjunto”.
Meta, TikTok, X y su inteligencia artificial, Grok, ya están siendo investigadas por la Comisión Europea, y países como Francia, Brasil y Canadá han presentado denuncias contra Grok por la difusión de contenidos ilícitos y otras posibles infracciones, apuntó la fuente.
Destacó que la idea de involucrar a la Fiscalía de Estado en este asunto, es la primera de las medidas previstas en el paquete para la regulación de las redes sociales anunciado por el presidente del Gobierno, Pedro Sánchez, en Dubái.
Busca perseguir posibles delitos de violencia sexual digital, cometidos contra menores en las principales redes sociales. Esta decisión, que se ampara en el artículo ocho del Estatuto Orgánico del Ministerio Fiscal, fue adoptada por el Consejo de Ministros y se apoya en un informe técnico elaborado por varias carteras.
“No podemos permitir que a través del algoritmo se puedan amplificar o amparar” estos delitos, recalcó la ministra portavoz, Elma Saiz, en rueda de prensa.
“Está en juego la seguridad de nuestros hijos, la protección de su imagen, de su intimidad, de su libertad”, apostilló.
A través de las ultrafalsificaciones (deepfakes) y la manipulación de imágenes reales para crear otras de contenido sexual explícito y menoscabar la dignidad de las víctimas, ocupan espacios en las redes sociales, indicó el informe.
En enero pasado, el Ministerio de Juventud e Infancia ya alertó de la necesidad de que la Fiscalía estudiase estos posibles delitos cometidos.
Esta acción responde al surgimiento de un ecosistema de riesgo sin precedentes para la explotación sexual en el ámbito digital, especialmente de menores.
La convergencia de la Inteligencia Artificial (IA) generativa y las redes sociales masivas generan un entorno propicio para la creación y difusión de ultrafalsificaciones hiperrealistas, y para la proliferación de canales opacos que distribuyen y monetizan estos contenidos.
En España, una de cada cinco personas jóvenes, especialmente niñas y adolescentes, afirma haber sufrido la difusión de falsos desnudos suyos creados con IA siendo menores.
17 febrero 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
ene
30
 Seis países europeos perdieron el estatus de libres de sarampión, tras el descenso de la vacunación, vía efectiva de prevención, alertó la Comité Regional Europeo de Verificación para la Eliminación del Sarampión y la Rubeola (CRV).
Seis países europeos perdieron el estatus de libres de sarampión, tras el descenso de la vacunación, vía efectiva de prevención, alertó la Comité Regional Europeo de Verificación para la Eliminación del Sarampión y la Rubeola (CRV).
Estos son: España, Reino Unido, Armenia, Austria, Azerbaiyán y Uzbekistán.
En 2024 se notificaron un total de 35 212 casos de sarampión en toda la Unión Europea, 10 veces más que el año anterior, según datos del Centro Europeo para la Prevención y el Control de las Enfermedades.
“La situación en 2024 puso de relieve la urgente necesidad de un mayor compromiso político y financiero por parte de los países y las organizaciones internacionales”, dijo este comité independiente de la Organización Mundial de la Salud (OMS).
Reiteró que, teniendo en cuenta que la gran mayoría de los casos notificados se dieron entre personas no inmunizadas, para lograr la eliminación del sarampión y la rubéola, tal y como recomienda la OMS, es necesaria una cobertura sostenida de al menos el 95 % con dos dosis de vacunas.
El sarampión presenta una circulación persistente en trece países europeos; entre ellos, Francia, Alemania e Italia han evolucionado desde un escenario de interrupción de la transmisión a una situación de transmisión sostenida.
Se trata de una de las enfermedades virales más contagiosas conocidas, la cual puede ser mortal, especialmente en niños no vacunados.
Sin embargo, sigue siendo totalmente prevenible con una vacuna altamente efectiva, con un excelente historial de seguridad establecido desde la década de 1960.
Según la OMS, a pesar de la disponibilidad de una vacuna segura y rentable, en 2024 se estimaron 95 000 muertes por sarampión en todo el mundo, principalmente entre niños menores de cinco años no vacunados o con una vacunación insuficiente.
Un país pierde su estatus de eliminación del sarampión si el virus reaparece y la transmisión se mantiene de forma continua durante más de un año.
27 enero 2026 | Fuente: Prensa Latina | Tomado de | Noticia

