ago
16
 Hay personas que dicen haber notado un bajón repentino con cierta edad, una sensación de que todo el cuerpo se deteriora a la vez. Ahora, un nuevo estudio encuentra una posible explicación científica: muchas de nuestras moléculas y microorganismos aumentan o disminuyen drásticamente alrededor de los 40 y los 60 años.
Hay personas que dicen haber notado un bajón repentino con cierta edad, una sensación de que todo el cuerpo se deteriora a la vez. Ahora, un nuevo estudio encuentra una posible explicación científica: muchas de nuestras moléculas y microorganismos aumentan o disminuyen drásticamente alrededor de los 40 y los 60 años.
Para llegar a sus conclusiones, los investigadores evaluaron miles de moléculas diferentes en personas de 25 a 75 años, así como sus microbiomas -bacterias, virus y hongos que viven en el interior del organismo y en la piel-, y descubrieron que su abundancia -la de la mayoría- no cambia de forma gradual y cronológica.
Se experimentan, por el contrario, dos períodos de cambios rápidos a lo largo de la vida, de promedio alrededor de los 44 y los 60 años, afirman científicos de la Universidad de Stanford que publican su estudio en la revista Nature Aging.
«No solo cambiamos gradualmente con el paso del tiempo, sino que se producen cambios realmente drásticos. Resulta que a mediados de los 40 es un momento de cambios drásticos, al igual que a principios de los 60″, indica Michael Snyder, para quien es probable que esto repercutan en la salud.
El número de moléculas relacionadas con las enfermedades cardiovasculares mostró cambios significativos en ambos momentos, y las relacionadas con la función inmunitaria cambiaron en personas de 60 años, señala un comunicado de Stanford Medicine.
Datos de 108 personas
Los científicos utilizaron datos de 108 personas a las que siguieron para comprender mejor la biología del envejecimiento. Entre otros, constataron cuatro ageotipos distintos -patrones de envejecimiento-, que muestran que los riñones, el hígado, el metabolismo y el sistema inmunitario envejecen a ritmos diferentes en cada persona.
Analizaron muestras biológicas cada pocos meses a lo largo de varios años y rastrearon miles de moléculas diferentes, incluidos ARN, proteínas y metabolitos, así como cambios en los microbiomas de los participantes.
Sorprenden los cambios a los 40
El gran número de cambios a mediados de los 40 fue algo «sorprendente». Al principio, los científicos supusieron que la menopausia o la perimenopausia provocaban grandes cambios en las mujeres, lo que sesgaba todo el grupo, pero cuando dividieron el grupo de estudio por sexos, descubrieron que el cambio también se producía en los hombres de alrededor de 40 años.
«Esto sugiere que, si bien la menopausia o la perimenopausia pueden contribuir a los cambios observados en mujeres de unos 40 años, es probable que haya otros factores más significativos que influyan en estos, tanto en hombres como en mujeres. Identificar y estudiar estos factores debería ser una prioridad», afirma Xiaotao Shen, ahora en la Universidad Tecnológica Nanyang de Singapur.
En las personas de 40 años, se observaron cambios significativos en el número de moléculas relacionadas con el metabolismo del alcohol, la cafeína y los lípidos, las enfermedades cardiovasculares, y la piel y los músculos.
En las de 60 años, los cambios estaban vinculados con el metabolismo de los hidratos de carbono y la cafeína, la regulación inmunitaria, la función renal, las enfermedades cardiovasculares y la piel y los músculos.
Según Snyder, es posible que algunos de estos cambios estén relacionados con el estilo de vida o con factores conductuales, en lugar de obedecer a factores biológicos. Por ejemplo, la disfunción del metabolismo del alcohol podría deberse a un aumento de su consumo a mediados de los 40, un período de la vida que suele ser estresante, dice.
El equipo tiene previsto estudiar las causas de estos cambios. Pero, sean cuales sean, se constata la necesidad de prestar atención a la salud especialmente entre los 40 y 60 años, advierten los autores Por ejemplo, aumentando el ejercicio para proteger el corazón y mantener la masa muscular o disminuyendo el consumo de alcohol a los 40, ya que la capacidad de metabolizarlo se ralentiza.
15 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
16
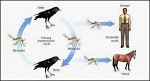 Como ocurre con muchos problemas, y no solo derivados de enfermedades, en el caso del virus del Nilo la prevención es clave para atajar un problema que este año ya se ha cobrado tres vidas en la provincia de Sevilla, con lo que pelear contra las larvas en primavera sería más efectivo que contra los insectos en verano.
Como ocurre con muchos problemas, y no solo derivados de enfermedades, en el caso del virus del Nilo la prevención es clave para atajar un problema que este año ya se ha cobrado tres vidas en la provincia de Sevilla, con lo que pelear contra las larvas en primavera sería más efectivo que contra los insectos en verano.
Así lo defiende el profesor de investigación del CSIC en la Estación Biológica de Doñana, Jordi Figuerola, quien ha señalado la importancia de seguir ejemplos como el de la Diputación de Huelva, que desde hace muchos años tiene instaurado un sistema de trabajo para el control de los mosquitos que funciona durante todo el año, y no en momentos concretos del verano cuando hay una mayor población en determinados núcleos.
Ubicada en la Isla de la Cartuja de Sevilla, la Estación Biológica de Doñana (EBD) es un instituto de investigación dedicado al estudio de la ecología, la evolución y la conservación de la biodiversidad, perteneciente al Consejo Superior de Investigaciones Científicas (CSIC), y allí trabajan unas 250 personas en distintas labores. Una de ellas es identificar los puntos donde hay una mayor proliferación de estos insectos, para atacarlos en su terreno e intentar evitar que lleguen a los núcleos de población.
Para Figuerola, está claro que es «mucho más fácil matar a la larva, porque tiene que estar en el agua sí o sí», de modo que «se pueden concentrar los tratamientos en las pocas zonas que tienen agua» y pelear contra ellas en su terreno antes de desarrollar el ejemplar adulto.
Medidas de control en los arrozales
Aunque el virus del Nilo parece algo nuevo, en la EBD lo identificaron hace más de diez años. La experiencia de los expertos marca que se han identificado las zonas que están más expuestas a estos casos, «y una de las que está claramente más expuesta es la del cultivo del arroz del Bajo Guadalquivir», lo que indica que hay que adoptar «medidas para controlar a los mosquitos en estos arrozales, antes de que se empiecen a detectar los primeros casos en humanos».
Para Jordi Figuerola, el asunto no tiene matices: «Si el arroz se inunda a finales de mayo o principios de junio, a mediados de junio, se tendrían que iniciar ya los tratamientos con larvicidas para evitar la proliferación de mosquitos en estas zonas, al menos en los arrozales más cercanos a las zonas habitadas. Y estos tratamientos se tendrían que repetir varias veces al año».
Se trataría de imitar un ejemplo que está funcionando, el de la Diputación de Huelva, provincia en la que «todos los municipios de costa tenían graves problemas de molestias debido a los mosquitos, y por esa razón crearon este servicio de control», que cada año emplea a entre 50 y 60 personas para realizar los tratamientos.
De hecho, el servicio de control de mosquitos de la Diputación de Huelva trabaja incluso en invierno, «identificando las zonas más problemáticas por la presencia de larvas, viendo maneras de evitar que se vuelva a repetir la situación», un servicio que es financiado al 80 % por la Diputación de Huelva y los municipios cubren el 20 % restante del coste del funcionamiento.
Con este método es más fácil trabajar, porque se ataca a la larva en el agua, donde «se pueden concentrar los tratamientos», ya que «al tener que estar en el agua es mucho más sencillo que cuando son adultos, que vuelan, se pueden esconder, y hay que tener en cuenta que el producto que se usa para matar adultos tiene que entrar en contacto con el cuerpo del mosquito», de modo que puede eludirlo «si está refugiado en una tubería, debajo de una planta, de una hoja o en un agujero del tronco, y por mucho que tú tires producto», ese mosquito, cuando el veneno se deposite, «sale volando y no le ha pasado nada».
Prevención y vacuna
En los pueblos de la provincia de Sevilla más afectados se ha creado una plataforma con epicentro en La Puebla del Río. Su portavoz, Juan José Sánchez, reclama varias medidas, «aparte de la fumigación anual», como que haya mejores protocolos de actuación en los centros médicos, que puedan contar con una analítica que identifique la enfermedad, y se puedan tener cifras reales de los infectados.
Pero, además, recuerda la importancia de investigar una vacuna «que está testada en la tercera fase, y que por temas económicos no se ha desarrollado», un tratamiento de choque como ocurrió con el coronavirus que terminaría con la pesadilla que se vive en casi 15 pueblos de la provincia sevillana.
14 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
15
 El Consejo Indio de Investigación Médica (ICMR) y Panacea Biotec anunciaron hoy el inicio del primer ensayo clínico de fase tres de la vacuna tetravalente nacional contra el dengue, DengiAll.
El Consejo Indio de Investigación Médica (ICMR) y Panacea Biotec anunciaron hoy el inicio del primer ensayo clínico de fase tres de la vacuna tetravalente nacional contra el dengue, DengiAll.
De acuerdo con el Ministerio de Salud y Bienestar Familiar, en esta etapa se evaluará la eficacia de DengiAll, desarrollada por Panacea Biotec, una empresa de biotecnología que realiza investigación y desarrollo, fabricación, ventas, distribución y comercialización de productos farmacéuticos y vacunas.
Con ese fin, este miércoles resultó vacunado el primer participante de 10 335 voluntarios adultos sanos de este ensayo en el Instituto de Postgrado de Ciencias Médicas Pandit Bhagwat Dayal Sharma (PGIMS), Rohtak.
Al comentar este hito, el titular del sector sanitario, J.P. Nadda, aseguró que marca un avance crítico en la lucha contra el dengue y refleja el compromiso de enfrentar esa enfermedad generalizada en la nación surasiática.
Asimismo subraya las capacidades de la India en la investigación y el desarrollo de vacunas, precisó el funcionario.
Actualmente, no existe ningún tratamiento antiviral ni vacuna autorizada contra el dengue en la India y el desarrollo de una opción eficaz es complejo debido a la necesidad de lograr una buena eficacia para los cuatro serotipos, señalan expertos.
La cepa de la vacuna tetravalente contra el dengue (TV003/TV005) fue desarrollada por los Institutos Nacionales de Salud (NIH) de Estados Unidos y muestra resultados prometedores en ensayos preclínicos y clínicos en todo el mundo, según confirmó la fuente.
Panacea Biotec, una de las tres empresas indias que la recibieron, se encuentra en la etapa más avanzada de desarrollo, pues trabaja en una formulación de vacuna completa avalado por una patente de proceso.
Los ensayos clínicos de fase uno y dos de la formulación de la vacuna india se completaron en 2018-19, y arrojaron conclusiones esperanzadoras, aseguró el Ministerio de Salud indio.
En colaboración con el ICMR, Panacea Biotec llevará a cabo el ensayo clínico de fase tres en 19 sitios de 18 estados y territorios de la Unión.
Financiado principalmente por el ICMR con apoyo parcial de Panacea Biotec, el estudio está programado para realizar un seguimiento de los inoculados durante dos años.
Esta iniciativa representa un paso importante hacia el desarrollo de una vacuna autóctona para uno de los problemas de salud pública más urgentes de la India, pues la nación surasiática se encuentra entre los 30 países con mayor incidencia del dengue, según datos de la Organización Mundial de la Salud.
En la India, aproximadamente el 80 % de los contagiados son asintomáticos, pero estas personas aún pueden transmitir la infección a través de la picadura de mosquitos Aedes, y cerca del 25 % de los casos en los que los síntomas son clínicamente evidentes, los niños tienen un riesgo significativo mayor de hospitalización y mortalidad.
En los adultos, la enfermedad puede agravarse y provocar afecciones como la fiebre hemorrágica y el síndrome de choque, y como el virus del dengue tiene cuatro serotipos con baja protección cruzada entre sí, los afectados pueden experimentarla en repetidas ocasiones.
14 agosto 2024|Fuente: Prensa Latina |Tomado de |Noticia
ago
14
 Costa Rica anunció hoy la elaboración de un plan de respuesta para evitar el contagio en el país del Oropouche, una enfermedad viral trasmitida por mosquitos y parecida al dengue, pero más benigna.
Costa Rica anunció hoy la elaboración de un plan de respuesta para evitar el contagio en el país del Oropouche, una enfermedad viral trasmitida por mosquitos y parecida al dengue, pero más benigna.
El Ministerio de Salud descartó la presencia de infectados dentro del territorio nacional, pero activó el programa profiláctico para prevenir que la enfermedad sea trasladada desde los cuatro Estados afectados en la región, Bolivia, Brasil, Colombia y Perú.
La nación centroamericana «inició preparativos ante la posibilidad de introducción del virus», reafirma un reporte de esa cartera, que incluyó este lunes por primera vez en su boletín semanal de vigilancia epidemiológica a este virus, cuya propagación «causó alerta en la Organización Panamericana de la Salud«.
Según esas fuentes el principal síntoma es la fiebre y el virus que la causa fue aislado por primera vez en 1955 en Trinidad y Tobago durante un brote y, posteriormente, en 1960, fue identificado en Brasil en el análisis de un oso perezoso.
La enfermedad –explica el Ministerio de Salud- es transmitida a los humanos principalmente mediante la picadura del mosquito Culicoides paraensis (también conocido como jején, purruja o mosquito de la arena), así como por el Culex quinquefasciatus, que habita ampliamente en el país.
De acuerdo con estudios, el Oropouche se caracteriza por síntomas similares a los del dengue, como fiebre alta, cefalea, mialgias y artralgias, lo que hace esencial una diferenciación diagnóstica precisa, la cual se confirma mediante pruebas de laboratorio.
12 agosto 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
13
 Un nuevo estudio de la Universidad Privada del Danubio (DPU), en Austria, vincula la reducción del consumo de bebidas envasadas en plástico con una disminución y mejora de la presión arterial, especialmente entre las mujeres.
Un nuevo estudio de la Universidad Privada del Danubio (DPU), en Austria, vincula la reducción del consumo de bebidas envasadas en plástico con una disminución y mejora de la presión arterial, especialmente entre las mujeres.
La investigación, publicada en la revista científica Microplastics, es la primera en examinar los posibles efectos de evitar el uso diario de estos envases en la salud cardiovascular.
El estudio incluyó a ocho adultos sanos que, durante un período de cuatro semanas, se abstuvieron de consumir bebidas embotelladas en plástico, limitando su ingesta de líquidos exclusivamente a agua de grifo.
Los resultados mostraron una notable disminución de la presión arterial en las mujeres, especialmente en la presión sistólica del brazo derecho en un período de dos a cuatro semanas de observación.
La presión arterial sistólica o máxima, considerada elevada si supera los 140 milímetros de mercurio (mmHg), es la medida de las arterias cuando el corazón se contrae para bombear sangre.
La diastólica, con un valor normal por debajo de los 90 mmHg, es la presión en las arterias cuando el corazón está en reposo entre latidos.
En contraste, no se observaron cambios significativos en la presión arterial sistólica de los varones, lo que los investigadores atribuyen a la gran variabilidad entre los sujetos.
Según el equipo de investigación, liderados por Maja Henjakovic, profesora en fisiología de la Universidad Privada del Danubio, se indica por primera vez que una reducción en el uso de plástico estaría asociada a una disminución de la presión arterial.
Esto es, según los científicos, debido a un menor volumen de partículas de plástico en el torrente sanguíneo, lo que sugiere una relación entre su consumo y la salud.
«Mientras que la forma física, la dieta, la edad, el sexo y la genética son factores reconocidos que influyen en el desarrollo de la hipertensión, las nuevas pruebas sugieren que las partículas de plástico también pueden influir en estos valores», añaden.
Estas partículas, de acuerdo con Henjakovic y su equipo, tienen el potencial de interactuar con las células sanguíneas, desencadenando respuestas inflamatorias y promoviendo la formación de placas en las arterias.
Aunque los investigadores aún no conocen del todo la relación causal, enfatizan la urgencia de evitar el consumo de bebidas envasadas en plástico para prevenir efectos adversos en la salud.
12 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
12
 En lo que va de agosto la Organización Panamericana de la Salud (OPS) llamó a los países de las Américas a reforzar la vigilancia y control sanitario sobre tres virus: mpox, Oropouche y dengue.
En lo que va de agosto la Organización Panamericana de la Salud (OPS) llamó a los países de las Américas a reforzar la vigilancia y control sanitario sobre tres virus: mpox, Oropouche y dengue.
Este viernes el organismo instó a mantenerse vigilantes ante la posible introducción en la región de una nueva variante de mpox (como se denomina la viruela símica) detectada en África Subsahariana.
El llamado llega en momentos en que circula la variante del clado I del virus de la viruela símica (MPXV) en la región africana —mayormente en la República Democrática del Congo—, la cual se asocia a una transmisión sostenida y a la ocurrencia de casos en un mayor rango de edades, incluyendo a menores.
Desde principios de 2022 hasta el 1 de julio de 2024 en las Américas se notificaron 62 572 casos de viruela símica, incluidas 141 defunciones en 31 países y territorios.
La vigilancia genómica identificó al clado IIb en todos los casos analizados, el cual sigue siendo el único detectado hasta la fecha en esta zona.
Mpox es una enfermedad viral causada por el virus de la viruela del mono, una especie del género Orthopoxvirus, cuyos síntomas comunes son erupción cutánea o lesiones en las mucosas que pueden durar de dos a cuatro semanas, fiebre, dolores de cabeza, musculares y de espalda, poca energía y ganglios linfáticos inflamados.
Dicho virus puede transmitirse a través del contacto físico con alguien enfermo, con materiales contaminados o con animales infectados.
Días antes una alerta epidemiológica emitida por la OPS puso la mirada en el Oropouche, virus antes concentrado en la región amazónica, pero que actualmente se ha extendido a países que carecían de incidencias reportadas, como Bolivia y Cuba, debido, esencialmente, a factores como el cambio climático, la deforestación y la urbanización no planificada.
Desde inicios de enero hasta finales de julio de 2024 se notificaron 8 078 casos confirmados de este arbovirus (transmitido por mosquitos) en la región, con dos defunciones ocurridas en Brasil, nación que también reportó la investigación de casos de transmisión de la enfermedad de mujeres embarazadas al feto.
Los contagios notificados están distribuidos en cinco países: Bolivia (356 casos), Brasil (7 284), Colombia (74), Cuba (74) y Perú (290).
Expertos destacan que aunque la fiebre de Oropouche se ha descrito históricamente como leve, la expansión de la transmisión y la detección de casos más graves subrayan la necesidad de una mayor vigilancia y caracterización de posibles manifestaciones más severas.
Los síntomas incluyen fiebre repentina, dolor de cabeza intenso, y en las articulaciones y músculos, y, en algunos casos, exantema, fotofobia, diplopía (visión doble), náuseas, vómitos y diarrea, por un periodo de cinco a siete días.
En la mayoría de los casos no deja secuelas, aunque pueden presentarse complicaciones graves con meningitis aséptica.
Sin embargo, debido a que la presentación clínica del Oropouche es similar a la de otras infecciones arbovirales (como el dengue) y a la falta de una vigilancia sistemática en muchos países, existe la posibilidad de que los sistemas de vigilancia subestimen la frecuencia de la enfermedad.
En tanto, el pasado jueves la OPS informó que redobló la ayuda a Centroamérica para enfrentar un incremento del 98 % en los casos de dengue este año en comparación con 2023.
Estadísticas del organismo dan cuenta de que a nivel de las Américas, 2024 se ha convertido en un año récord, con más de 11 millones de casos reportados y más de 5 900 muertes relacionadas.
En respuesta a esta epidemia, la OPS desplegó una serie de medidas estratégicas, entre ellas, la implementación de un plan integral que abarca capacitaciones en gestión, diagnóstico, manejo clínico y control de vectores.
Esta iniciativa incluyó la actualización de protocolos y la provisión de reactivos para mejorar la vigilancia epidemiológica y en laboratorios, además de la creación de una sala de situación accesible en todo momento para los equipos técnicos de los países centroamericanos, lo que apoya la toma de decisiones en prevención y control.
El dengue, transmitido por el mosquito Aedes aegypti, es una enfermedad que afecta a personas de todas las edades, con síntomas que varían entre una fiebre leve a una incapacitante, acompañado de dolor intenso de cabeza, dolor detrás de los ojos, en músculos y articulaciones, y eritema.
Este padecimiento puede progresar a formas graves, caracterizada principalmente por choque, dificultad respiratoria y daño de órganos.
10 agosto 2024|Fuente: Prensa Latina |Tomado de |Noticia

