ago
21
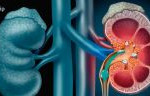 Un grupo de investigadores de la Universidad de Leipzig (Alemania) han demostrado que la enfermedad renal crónica (ERC) conduce a una activación de las células microgliales, lo que tiene una serie de efectos negativos en el cerebro y, en particular, altera la homeostasis (autorregulación) del potasio en las células nerviosas.
Un grupo de investigadores de la Universidad de Leipzig (Alemania) han demostrado que la enfermedad renal crónica (ERC) conduce a una activación de las células microgliales, lo que tiene una serie de efectos negativos en el cerebro y, en particular, altera la homeostasis (autorregulación) del potasio en las células nerviosas.
En concreto, las microglías son células inmunitarias especializadas del cerebro que desempeñan un papel clave en la transformación de las funciones neuronales. La activación de estas células suele asociarse a procesos inflamatorios, que a su vez influyen en el cerebro y las funciones cognitivas.
Para investigar los mecanismos de la enfermedad renal crónica en el cerebro, los científicos de Leipzig crearon un modelo quirúrgico de ratón en el que se extirparon 5/6 del tejido renal. Los datos del estudio, publicado en Kidney International, mostraron que estos ratones obtenían peores resultados en pruebas cognitivas y presentaban un menor recambio neuronal de potasio.
El análisis de la expresión génica mostró que varias vías de señalización relacionadas con enfermedades como el Alzheimer, Huntington y Parkinson estaban afectadas en los grupos de células neuronales de los modelos de ratón con enfermedad renal crónica.
Los análisis de los planteamientos experimentales del estudio, tanto en cultivos celulares como en modelos de ratón, demostraron que la insuficiencia renal crónica altera la barrera de las células endoteliales cerebrales.
Por tanto, los investigadores de Leipzig demostraron que la toxicidad urémica progresiva en la insuficiencia renal altera la permeabilidad vascular en el cerebro. Esta alteración de la barrera hematoencefálica permite que las sustancias tóxicas lleguen al cerebro y desencadenen reacciones inflamatorias. Este proceso altera a su vez el equilibrio de potasio en las células microgliales.
Los investigadores consiguieron restablecer la homeostasis del potasio en las células bloqueando un receptor de las células nerviosas con un inhibidor, lo que también redujo el deterioro cognitivo.
«Hemos logrado identificar un mecanismo en el cerebro que tiene una función central en el desarrollo del deterioro cognitivo. Y creemos que basta con tratar este mecanismo para mejorar la cognición en los pacientes afectados», ha afirmado el profesor Berend Isermann, autor correspondiente del estudio.
«Nuestra investigación muestra que la regulación del flujo de potasio en las células microgliales y la preservación de la función neuronal podrían ser enfoques prometedores para el tratamiento del deterioro cognitivo. Esperamos que nuestros hallazgos ayuden a descifrar mejor estos mecanismos y a desarrollar terapias específicas para el deterioro cognitivo en la enfermedad renal crónica. Otra visión que tenemos es investigar nuevos biomarcadores que puedan indicar el desarrollo del deterioro cognitivo en una fase temprana», ha afirmado la primera autora del estudio e investigadora del Centro Médico de la Universidad de Leipzig, Silke Zimmermann.
20 agosto 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
15
 El uso del fármaco dopaminérgico levodopa mejora la calidad del sueño en enfermos de Parkinson, según un estudio realizado por científicos brasileños y franceses publicado en Journal of Sleep Research.
El uso del fármaco dopaminérgico levodopa mejora la calidad del sueño en enfermos de Parkinson, según un estudio realizado por científicos brasileños y franceses publicado en Journal of Sleep Research.
La investigación mostró que cuando los pacientes tomaron el medicamento, la cantidad de veces que se despertaron durante la noche disminuyó un 25 % y el tiempo que permanecían despiertos se redujo un 30 % en promedio.
Durante la pesquisa, investigadores de la Universidad Estadual Paulista, en Brasil, y de la Universidad de Grenoble Alpes, en Francia, monitorizaron durante cuatro noches, con la ayuda de un actígrafo portátil, los patrones de sueño y vigilia de los pacientes con Parkinson, algunos de los cuales recibieron el fármaco, en tanto otros no.
La respuesta proporcionada por los pacientes no sugirió ninguna diferencia en la calidad del sueño con y sin el fármaco, en contraste con los resultados de la actigrafía.
Las lecturas actigráficas apuntaron a una mejora en la calidad del sueño después que los pacientes tomaron el medicamento, aunque ellos mismos no experimentaron ningún beneficio, aspecto que los expertos consideran importante desde el punto de vista de la atención clínica.
Los médicos deben tener en cuenta estos hallazgos al decidir si administrar levodopa a los pacientes con Parkinson antes de que se vayan a dormir por la noche, dijo Fábio Barbieri, al frente del Laboratorio de Investigación del Movimiento Humano y del proyecto «Ativa Parkinson».
La levodopa y otros dopaminérgicos son terapias de primera línea para los síntomas motores de la enfermedad de Parkinson, como temblores y sacudidas en reposo.
Parece haber un vínculo entre estos síntomas y los episodios de vigilia nocturna, ya que el sistema dopaminérgico también desempeña un papel clave en la regulación del sueño.
Aunque la medicación dopaminérgica también puede mejorar la calidad del sueño, al reducir la latencia del sueño (el tiempo que se tarda en conciliar el sueño) y la vigilia en los pacientes, existen informes documentados de una posible exacerbación de los trastornos del sueño como resultado del tratamiento con levodopa.
Los posibles efectos secundarios incluyen confusión, somnolencia, insomnio, pesadillas, alucinaciones, delirios, agitación, ansiedad y euforia.
Según Barbieri, alrededor del 90 % de los pacientes con este mal presentan trastornos como insomnio, somnolencia diurna y síndrome de piernas inquietas, por ejemplo.
Las investigaciones han demostrado que la calidad del sueño está asociada con una mejor movilidad y cognición a primera hora de la mañana.
13 agosto 2024|Fuente: Prensa Latina |Tomado de |Noticia
ago
8
 Tener niveles de azúcar en sangre superiores a los habituales en el momento del ingreso hospitalario por sufrir un ictus isquémico incrementa de forma sustancial el mal pronóstico funcional y el riesgo de morir a los tres meses del accidente cerebrovascular.
Tener niveles de azúcar en sangre superiores a los habituales en el momento del ingreso hospitalario por sufrir un ictus isquémico incrementa de forma sustancial el mal pronóstico funcional y el riesgo de morir a los tres meses del accidente cerebrovascular.
Esta es la principal conclusión de un estudio realizado por los Servicios de Endocrinología y Nutrición y de Neurología del Hospital del Mar de Barcelona, con investigadores del Instituto de Investigación del centro, de la red RICORS-ICTUS y del CIBER de Diabetes y Enfermedades Metabólicas Asociadas (CIBERDEM).
En concreto, el incremento de solo el 10 % en el nivel de azúcar en sangre respecto a lo habitual hace crecer un 7 % la posibilidad de tener un mal pronóstico y un 10 % la de morir a los tres meses de sufrir de este tipo de ictus, que se produce cuando un coágulo sanguíneo bloquea o tapa totalmente un vaso del cerebro e impide que la sangre fluya.
El estado inflamatorio en determinadas enfermedades puede provocar que se incrementen los niveles de azúcar en sangre, es decir, sufrir hiperglucemia, lo que puede influir en el pronóstico.
En el caso del ictus isquémico, este incremento es habitual, aunque no se ha analizado en profundidad, por lo que el Hospital del Mar apostó por hacerlo a partir de datos de 2 774 pacientes con esta patología.
Más allá de los niveles de azúcar en sangre en el momento del ingreso y su comparación con los habituales en cada paciente, se han tenido en cuenta otras variantes, como la edad, sufrir diabetes, sufrir una discapacidad, la severidad del ictus y el tratamiento recibido.
Teniendo en cuenta estas variables, se ha confirmado que tener unos niveles más elevados de glucosa en sangre respecto a lo habitual es un factor que determina un peor pronóstico funcional y mortalidad a los tres meses de sufrir el ictus.
«Esta variable refleja mejor el efecto del azúcar en el momento del ingreso del paciente y, en el grupo de pacientes con mayores índices, hay un peor pronóstico y mortalidad», ha detallado la doctora Elisenda Climent, médica adjunta del Servicio de Endocrinología y Nutrición del Hospital del Mar.
En este sentido, por cada 10 % de incremento, el riesgo de peor pronóstico se incrementa un 7 %, mientras que en el caso de las personas con mayores niveles, este riesgo se incrementa en un 62 % y el de mortalidad en un 88 %.
Los investigadores planean seguir investigando el efecto del azúcar en esta población, para determinar si tratar el índice de glucemia de esta población puede ser útil para mejorar su pronóstico.
«Ahora se opta por una pauta de tratamiento más conservadora, puesto que la estrategia de control estricto no ha demostrado ser superior, por el riesgo que suponen las bajadas de azúcar por el estado de los pacientes», ha especificado la doctora Ana Rodríguez, jefa de sección de ictus del Servicio de Neurología e investigadora del Instituto de Investigación del Hospital del Mar.
Uno de los objetivos del proyecto es seleccionar a la población con la que se puede trabajar de forma más intensiva, aprovechando las nuevas tecnologías, que permiten una monitorización más segura y que conllevan impulsar nuevos estudios.
«Hay que estudiar si es un marcador de gravedad, de modo que actuando sobre él no mejora el pronóstico, o si es un factor sobre el que se puede trabajar para mejorar el estado de los pacientes con niveles de glucosa superiores a los habituales», ha asegurado el doctor Juan José Chillarón, jefe de sección del Servicio de Endocrinología y Nutrición del Hospital del Mar.
Todo ello puede permitir que este subgrupo de pacientes se beneficien de una terapia con insulina más intensiva, lo que puede convertirse en un potencial cambio conceptual en su abordaje.
07 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
3
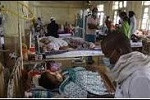 El Gobierno de la India reportó este jueves la muerte de al menos 59 personas por síndrome de encefalitis aguda (AES, en inglés) a lo largo de un mes, en medio de un nuevo brote del virus Chandipura (CHPV), asociado con la infección neurológica.
El Gobierno de la India reportó este jueves la muerte de al menos 59 personas por síndrome de encefalitis aguda (AES, en inglés) a lo largo de un mes, en medio de un nuevo brote del virus Chandipura (CHPV), asociado con la infección neurológica.
Desde junio de 2024 hasta el día de ayer se notificaron 148 casos de encefalitis, 140 de ellos en el estado occidental de Gujarat, de los cuales 59 murieron, informó en un comunicado el Ministerio de Salud y Bienestar Familiar.
Del número total de casos «se ha confirmado la presencia del virus Chandipura en 51 individuos», señaló la nota.
El Hospital Civil de Rajkot, en la región de Gujarat, reveló ayer al diario Indian Express, que hasta ahora habían ingresado 20 niños en una sala especial para pacientes con sospechas de CHPV, siete de los cuales han fallecido.
Esta infección, cuyo nombre proviene de una ciudad en el estado de Maharashtra, afecta mayoritariamente a menores de 15 años, y a pesar de asemejarse a una gripe puede resultar en un rápido deterioro neurológico, según indica el Instituto Nacional de Virología en su sitio web.
No obstante, la India aseguró «una tendencia a la baja en los nuevos casos diarios del síndrome de encefalitis aguda desde el 19 de julio».
Gujarat, el estado con más afectado, adoptó diversas medidas de salud pública como la pulverización de insecticidas para el control de vectores, la sensibilización del personal médico, el uso de materiales de información, educación y comunicación y la remisión de los casos a las instalaciones designadas, según el ministerio.
El virus, que se asocia a la encefalitis aguda, se transmite por vectores como mosquitos, moscas o garrapatas y puede progresar rápidamente, entre 24 y 48 horas.
La India ha sido testigo en los últimos años de varios brotes en las zonas occidental, central y sur del país, habiendo registrado tasas de mortalidad que oscilaron entre el 56 y el 75 % en algunas regiones, según un estudio realizado por el Instituto Nacional de Salud (NIH).
01 agosto 2024|Fuente: EFE|Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
2
 La incidencia de infartos de miocardio y de accidentes cerebrovasculares disminuyó tras la vacunación contra el covid-19, según un estudio con datos de 46 millones de personas adultas que hoy se publica en la revista Nature Communications.
La incidencia de infartos de miocardio y de accidentes cerebrovasculares disminuyó tras la vacunación contra el covid-19, según un estudio con datos de 46 millones de personas adultas que hoy se publica en la revista Nature Communications.
En el trabajo se han estudiado los datos de prácticamente toda la población adulta de Inglaterra, y la conclusión principal es que la incidencia de infartos de miocardio y de accidentes cerebrovasculares fue menor tras comenzar la campaña de vacunación que antes o en comparación con las personas que estaban sin vacunar.
La investigación ha sido liderada por las universidades de Cambridge, Bristol y Edimburgo y facilitada por el Centro de Ciencia de Datos de la Fundación Británica del Corazón (BHF), que analizó registros de salud no identificados de 46 millones de adultos en Inglaterra entre el 8 de diciembre de 2020 y el 23 de enero de 2022.
El estudio demostró que la incidencia de trombosis arteriales, como infartos de miocardio y accidentes cerebrovasculares, era hasta un 10 % en las 13 a 24 semanas posteriores a la primera dosis de la vacuna contra el covid-19.
Tras una segunda dosis, la incidencia fue hasta un 27 % menor después de recibir la vacuna de AstraZeneca y hasta un 20 % menor después de la vacuna de Pfizer/Biotech, ha concluido el trabajo, que apunta además que la incidencia de episodios trombóticos venosos comunes -principalmente embolia pulmonar y trombosis venosa profunda de las extremidades inferiores- siguió un patrón similar.
La investigación respalda aún más el amplio conjunto de pruebas sobre la eficacia del programa de vacunación contra el covid, que ha demostrado proporcionar protección contra la enfermedad grave y ha salvado millones de vidas en todo el mundo, han valorado los investigadores.
Algunas investigaciones anteriores ya habían descubierto que la incidencia de complicaciones cardiovasculares raras es mayor después de algunas vacunas contra el covid-19, ya que se han notificado incidencias de miocarditis y pericarditis tras vacunas basadas en ARNm, como la de Pfizer/Biotech, y trombocitopenia trombótica inducida por vacunas basadas en adenovirus, como la de AstraZeneca.
El estudio que se publica hoy respalda esos hallazgos, pero lo más importante es que no identificó nuevas afecciones cardiovasculares adversas asociadas a la vacunación y ofrece más garantías de que los beneficios de la vacunación superan a los riesgos.
La incidencia de enfermedades cardiovasculares es mayor después de sufrir la enfermedad, especialmente en los casos graves, lo que puede explicar por qué la incidencia de infartos de miocardio y accidentes cerebrovasculares es menor en las personas vacunadas en comparación con las no vacunadas.
El equipo de investigación utilizó datos vinculados no identificados de consultas médicas, ingresos hospitalarios y registros de defunciones, que se analizaron en un entorno de datos seguro, han subrayado los autores del estudio.
31 julio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
1
 Un estudio dirigido por la Universidad de Glasgow (Reino Unido) en colaboración con la Universidad de Tel Aviv (Israel) y un equipo internacional de investigadores ha descubierto una nueva forma de administrar un tratamiento en el cerebro utilizando un parásito, dando lugar al primer paso para averiguar si estos organismos podrían manipularse para dicho fin.
Un estudio dirigido por la Universidad de Glasgow (Reino Unido) en colaboración con la Universidad de Tel Aviv (Israel) y un equipo internacional de investigadores ha descubierto una nueva forma de administrar un tratamiento en el cerebro utilizando un parásito, dando lugar al primer paso para averiguar si estos organismos podrían manipularse para dicho fin.
Este hallazgo, publicado en Nature Microbiology y pionero a escala mundial, representa un nuevo campo de investigación centrado en la posibilidad de utilizar parásitos cerebrales artificiales para administrar tratamientos a través de la barrera hematoencefálica, una complicación importante para el tratamiento de muchas afecciones neurológicas.
El equipo de investigación trabajó con el parásito común del cerebro Toxoplasma gondii, del que se calcula que ya es portador un tercio de la población mundial en estado latente. Toxoplasma gondii ha evolucionado para viajar desde el aparato digestivo hasta el cerebro, donde segrega sus proteínas en las neuronas, y los investigadores querían averiguar si –con algunos cambios clave– este parásito podría utilizarse para transportar de forma segura proteínas terapéuticas clave que ayudaran a tratar enfermedades neurológicas.
Aunque la mayoría de las afecciones neurológicas, como el Alzheimer, el Parkinson y el síndrome de Rett, se han relacionado de algún modo con la disfunción de proteínas, ha resultado complejo atacar el problema en su origen.
La administración de fármacos –incluidas proteínas específicas– a través de la barrera hematoencefálica y en el lugar correcto dentro de las neuronas es difícil, y hasta ahora ha limitado las opciones de tratamiento de estas enfermedades neurológicas.
En este estudio, los investigadores observaron si el parásito Toxoplasma gondii, que ha evolucionado para atravesar fácilmente barreras biológicas como la hematoencefálica (pero también la placentaria), podría actuar como vehículo de administración de medicamentos a las células cerebrales afectadas por enfermedades.
Para probar su hipótesis, el equipo de investigadores tuvo que averiguar primero si podían hacer que los parásitos produjeran las proteínas terapéuticas y, a continuación, comprobar si los parásitos serían capaces de ‘escupir’ las proteínas a las células cerebrales afectadas.
El equipo se centró en diseñar los parásitos para que liberaran la proteína MeCP2, que ya se ha propuesto como una prometedora diana terapéutica para el síndrome de Rett, un trastorno neurológico debilitante causado por mutaciones en el gen MECP2.
El primer éxito se produjo cuando el equipo de investigación de la Universidad de Glasgow, en colaboración con un equipo de la Universidad de Tel-Aviv, consiguió manipular el Toxoplasma gondii para que produjera la proteína MeCP2.
Otros experimentos confirmaron que los parásitos manipulados transportan la proteína a la célula diana en el laboratorio, en organoides cerebrales y en modelos de ratón, todo ello gracias a un amplio equipo de colaboradores con los conocimientos necesarios. El equipo se centra ahora en perfeccionar la ingeniería de los parásitos para que mueran tras liberar la proteína, a fin de evitar que causen daño a las células.
Este trabajo pionero sugiere que, con más investigación y pruebas, los parásitos cerebrales podrían desempeñar un papel en la administración de proteínas terapéuticas al cerebro, y quizá otras aplicaciones.
La profesora Lilach Sheiner, una de las principales autoras del estudio, de la Escuela de Infección e Inmunidad de la Universidad de Glasgow, ha declarado que se trata de un proyecto «de gran envergadura» en el que el equipo de colaboradores pensó «de forma innovadora» para abordar el viejo reto médico de encontrar una forma de administrar con éxito un tratamiento en el cerebro para los trastornos cognitivos.
Sin embargo, los investigadores tienen claro que aún queda mucho por investigar y probar antes de que el parásito pueda utilizarse con seguridad como vehículo de administración terapéutica.
Sheiner añade que «el concepto no está exento de dificultades, teniendo en cuenta los peligros que entraña la infección por Toxoplasma«. Para que el trabajo se convierta en una realidad terapéutica, serán necesarios muchos años más de investigación y desarrollo para aumentar la eficacia y mejorar la seguridad.
Por su parte, el profesor Oded Rechavi ha expuesto que la evolución ya ‘inventó’ organismos capaces de manipular el cerebro. «En vez de volver a inventar la rueda podríamos aprender de ellos y utilizar sus capacidades», ha señalado.
30 julio 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia

