abr
9
 Una investigación realizada en la Universidad de Michigan, Estados Unidos, señala que los episodios de comer en exceso involucran alimentos altamente procesados, reveló hoy una fuente especializada.
Una investigación realizada en la Universidad de Michigan, Estados Unidos, señala que los episodios de comer en exceso involucran alimentos altamente procesados, reveló hoy una fuente especializada.
Según la revista International Journal of Eating Disorders, comprender este patrón es fundamental, ya que podría cambiar la manera en que clínicos, familias y responsables de políticas públicas abordan la prevención y el tratamiento de la obesidad.
Los investigadores destacan que los alimentos más consumidos en excesos suelen ser productos ultraprocesados, pues estos están diseñados para resultar especialmente gratificantes.
Entre ellos, precisó la fuente, figuran los pasteles, helados, galletas, chocolate, pan dulce, pizza y las papas fritas.
«Por lo general, son alimentos altamente procesados y formulados con combinaciones de ingredientes, como carbohidratos refinados y grasas, que los hacen especialmente gratificantes y fáciles de consumir en exceso», sostienen los expertos.
Los autores puntualizan que fue en la década de los 70 cuando las personas comenzaron a comer en exceso, justo cuando los alimentos ultraprocesados se volvieron cada vez más dominantes en el entorno alimentario.
El estudio concluyó que es una necesidad imperiosa contar con prácticas de información alimentaria más claras y estandarizadas, para así hacer frente a los trastornos alimentarios a nivel mundial.
Estudios recientes de 2025 muestran vínculos de los alimentos ultraprocesados con la obesidad, diabetes tipo 2, enfermedades del corazón, cáncer y mayor riesgo de muerte prematura.
Los alimentos ultraprocesados son elaborados en fábricas con métodos industriales que transforman en gran medida los ingredientes originales.
Estos suelen incluir aditivos como colorantes, saborizantes artificiales, edulcorantes intensos y conservantes.
El objetivo -según los expertos- es lograr textura perfecta, aromas potentes y larga duración en estantería.
02 abril 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
9
 Investigaciones publicadas en la revista Science sugieren que la visión puede predecir la demencia 12 años antes del diagnóstico. Recientes estudios realizados en Reino Unido y en Australia indican que quienes obtienen peores resultados en pruebas de visión sencillas tienen un mayor riesgo de desarrollar demencia en un plazo de más de una década.
Investigaciones publicadas en la revista Science sugieren que la visión puede predecir la demencia 12 años antes del diagnóstico. Recientes estudios realizados en Reino Unido y en Australia indican que quienes obtienen peores resultados en pruebas de visión sencillas tienen un mayor riesgo de desarrollar demencia en un plazo de más de una década.
El estudio británico halló que los participantes con una velocidad de procesamiento visual más lenta tenían mayor probabilidad de desarrollar demencia en los siguientes 12 años.
Mientras, la pesquisa australiana mostró que el deterioro de la agudeza visual era un predictor significativo del deterioro cognitivo durante un período similar al mencionado.
A estos hallazgos se suman las evidencias aportadas por la última Comisión sobre demencia de The Lancet, publicada en 2024, que identificó la pérdida de visión en la vejez como un nuevo factor de riesgo para el deterioro cognitivo, contribuyendo hasta al 2,2 % de los casos.
En tanto, la pérdida auditiva no tratada en la mediana edad contribuye a un estimado del siete por ciento de los casos.
Según los expertos, identificar estos cambios a tiempo y abordarlos puede ayudar a reducir el riesgo de desarrollar demencia.
02 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A.| Noticia
abr
8
 Un estudio publicado en la revista Science sugiere utilizar las vitaminas del complejo B en el tratamiento de la enfermedad de Parkinson, afección neurodegenerativa que padecen más de 10 millones de personas en el mundo.
Un estudio publicado en la revista Science sugiere utilizar las vitaminas del complejo B en el tratamiento de la enfermedad de Parkinson, afección neurodegenerativa que padecen más de 10 millones de personas en el mundo.
Los científicos sospechan que existe una conexión entre el intestino y el cerebro que influye en la aparición de este mal, hasta ahora incurable.
Recientes investigaciones aportan más pruebas de esta relación, identificando microbios intestinales que probablemente estén implicados y relacionándolos con la disminución de riboflavina (vitamina B2) y biotina (vitamina B7).
En opinión del investigador médico Hiroshi Nishiwaki, de la Universidad de Nagoya en Japón, la terapia de suplementación dirigida a la riboflavina y la biotina se perfila como una prometedora vía terapéutica para aliviar los síntomas del Parkinson y ralentizar la progresión de la enfermedad.
En el estudio fueron analizadas muestras fecales de 94 pacientes con enfermedad de Parkinson y 73 controles relativamente sanos en Japón, y los resultados se compararon con datos de China, Taiwán, Alemania y Estados Unidos.
Si bien en los países analizados intervinieron diferentes grupos de bacterias, todos influyeron en las vías metabólicas que sintetizan las vitaminas del complejo B en el organismo.
El equipo descubrió que los cambios en la microbiota intestinal estaban asociados con una disminución de riboflavina y biotina en personas con Parkinson.
Los expertos demostraron además que la deficiencia de vitaminas del grupo B estaba relacionada con una disminución de ácidos grasos de cadena corta (AGCC) y poliaminas: moléculas que contribuyen a la formación de una capa de moco intestinal saludable.
“Las deficiencias de poliaminas y AGCC podrían provocar un adelgazamiento de la capa de moco intestinal, aumentando la permeabilidad intestinal, ambos fenómenos observados en la enfermedad de Parkinson”, explicó Nishiwaki.
Sospechan que la capa protectora debilitada expone el sistema nervioso intestinal a una mayor cantidad de toxinas a las que ahora estamos expuestos con más frecuencia, entre ellas se incluyen productos químicos de limpieza, pesticidas y herbicidas.
Estas toxinas provocan la sobreproducción de fibrillas de α-sinucleína —moléculas que se acumulan en las células productoras de dopamina de la sustancia negra del cerebro— y un aumento de la inflamación del sistema nervioso, lo que finalmente conduce a los síntomas motores y de demencia más debilitantes de la enfermedad de Parkinson.
31 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
8
 Especialistas dominicanos recomendaron hoy mantener vigilancia epidemiológica y medidas preventivas ante la circulación en Estados Unidos de la variante BA.3.2 de la covid-19, aunque descartaron que represente por el momento una señal de alarma inmediata.
Especialistas dominicanos recomendaron hoy mantener vigilancia epidemiológica y medidas preventivas ante la circulación en Estados Unidos de la variante BA.3.2 de la covid-19, aunque descartaron que represente por el momento una señal de alarma inmediata.
La presidenta de la Sociedad Dominicana de Neumología y Cirugía del Tórax, Maribel Jorge, indicó que, aunque la variante no ha sido detectada en el territorio nacional, sí se ha identificado en zonas de Estados Unidos con alta presencia de población hispana, lo que aumenta el riesgo de introducción, especialmente durante el asueto de Semana Santa.
En ese contexto, exhortó a la población a mantener medidas de prevención, sobre todo personas con enfermedades respiratorias como el asma, quienes no deben exponerse a personas con síntomas gripales u olvidar sus medicamentos si se desplazan a playas o ríos.
Por su parte, el virólogo Robert Paulino explicó que la variante BA.3.2, también denominada “Cicada”, evidencia que la evolución del virus sigue activa, aunque hasta el momento no hay indicios de mayor gravedad clínica.
No obstante, advirtió que República Dominicana, por su alta conectividad con Estados Unidos y Europa, podría recibir nuevas variantes en etapas tempranas, sumado a factores como la baja percepción de riesgo en la población y una cobertura desigual de dosis de refuerzo.
El especialista señaló que, aunque esta variante no necesariamente provocaría más hospitalizaciones o muertes, sí podría generar aumentos sostenidos de contagios, impactando la productividad y la demanda de servicios de salud.
Asimismo, alertó sobre el riesgo de subdetección si no se fortalecen los sistemas de monitoreo, incluyendo el acceso a pruebas diagnósticas.
“Más que alarmarnos, debemos aprovechar para reforzar la vigilancia epidemiológica, mejorar la comunicación en salud pública y promover la vacunación, especialmente en grupos de riesgo”, indicó.
Entre los síntomas asociados a esta nueva variante figuran fiebre, tos, dolor de garganta, congestión nasal, fatiga y pérdida del olfato o del gusto.
01 abril 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
7
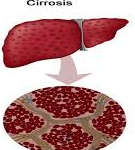 El gastroenterólogo guatemalteco Esdras González advirtió sobre las causas que provocan la cirrosis, enfermedad silenciosa que hoy se asocia al consumo de alcohol, pero puede sobrevenir por hígado graso o la obesidad.
El gastroenterólogo guatemalteco Esdras González advirtió sobre las causas que provocan la cirrosis, enfermedad silenciosa que hoy se asocia al consumo de alcohol, pero puede sobrevenir por hígado graso o la obesidad.
Se desencadena además por infecciones de hepatitis B y C, diabetes y algunos medicamentos, explicó el especialista del capitalino Hospital General de Enfermedades del Instituto de Seguridad Social en declaraciones al diario local Prensa Libre.
“Nosotros estimamos que, a partir de cinco a 10 años de tener el origen, el hígado se puede convertir en cirrótico”, detalló, por su parte, el hepatólogo Carlos Alonzo.
Si una persona consume fuertemente alcohol durante esa etapa, o vive con hígado graso esa cantidad de tiempo sin cambiar conductas, está en riesgo de desarrollar la enfermedad, amplió, entrevistado por el propio medio.
Explicó que ese lapso se estima cuando solo hay una condición de origen; sin embargo, si se suman otros factores como sobrepeso, obesidad y diabetes habrá un deterioro hepático más rápido.
Las proyecciones indican que, del total de la población chapina (casi 19 millones), entre 25 y 30 % posee hígado graso y, de estos, del cinco al 10 desarrolla cirrosis, precisó.
Suele presentarse en mayores de 40 años, aunque puede aparecer antes, añadió el doctor. “Más de seis bebidas el fin de semana en el hombre y más de cinco en la mujer también se considera un factor de riesgo”, argumentó.
A pesar de ser una enfermedad del hígado, afecta asimismo al resto del cuerpo, ya que provoca acumulación de toxinas, problemas de coagulación, retención de líquidos y alteraciones mentales, describió.
También puede dañar otros órganos como el corazón y los riñones, provocar la aparición de várices esofágicas, acumulación de toxinas a nivel cerebral o incluso convertirse en cáncer de hígado en etapas avanzadas.
Hasta el momento, según los expertos, no existe un tratamiento farmacológico que revierta o cure la cirrosis. No obstante, tras el diagnóstico, el objetivo es controlar el origen que desencadenó la enfermedad para lograr mantener estabilidad.
31 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
7
 Los resultados de una investigación trazan hoy una vía para revertir la fibrosis pulmonar a partir de la proteína BCL-2. Este mecanismo fue descubierto por un grupo de investigadores del National Jewish Health, de Estados Unidos, y constituye una estrategia prometedora y crucial cuando se trata de la fibrosis pulmonar persistente.
Los resultados de una investigación trazan hoy una vía para revertir la fibrosis pulmonar a partir de la proteína BCL-2. Este mecanismo fue descubierto por un grupo de investigadores del National Jewish Health, de Estados Unidos, y constituye una estrategia prometedora y crucial cuando se trata de la fibrosis pulmonar persistente.
El estudio fue publicado en la revista Nature Communications, y revela que la proteína BCL-2 dificulta la reparación pulmonar normal y que su inhibición podría restaurar la salud de ese órgano.
A través de la investigación fue posible comprender por qué las células formadoras de cicatrices, llamadas fibroblastos, persisten en lugar de morir de forma natural tras una lesión.
Los científicos demostraron que la elevada expresión de BCL-2 permite a estos fibroblastos evadir la muerte celular, acumularse en los pulmones e impulsar la formación continua de cicatrices.
“Es importante destacar que el equipo también demostró que el bloqueo de BCL-2 mediante una terapia dirigida reactivó los procesos naturales de eliminación celular del organismo, redujo la fibrosis y mejoró la estructura y la función pulmonar en modelos preclínicos”, subraya el artículo de Nature Communications.
Los especialistas explicaron el BCL-2 desempeña un papel fundamental al permitir que los fibroblastos dañinos sobrevivan y mantengan la fibrosis.
Al inhibir terapéuticamente esta vía fue posible promover la eliminación de estas células y restaurar aspectos clave de la arquitectura pulmonar normal.
Los fibroblastos que expresan BCL-2 desarrollan características de envejecimiento celular, o senescencia, lo que contribuye aún más a la progresión de la enfermedad crónica, puntualizaron los expertos.
Los análisis de tejido pulmonar humano confirmaron la presencia de estas células senescentes, positivas para BCL-2, en pacientes con fibrosis pulmonar, lo que subraya la relevancia traslacional de los hallazgos.
«Este estudio proporciona evidencia contundente de que la resistencia a la muerte celular y el desarrollo de la senescencia están estrechamente relacionados en el desarrollo de la fibrosis persistente», argumentó la fuente.
El BCL-2 no solo mejora la supervivencia de los fibroblastos, sino que también ayuda a interrumpir la biología subyacente que mantiene la progresión de la enfermedad, concluyeron los investigadores
La fibrosis pulmonar, incluida la fibrosis pulmonar idiopática, es una enfermedad pulmonar progresiva y a menudo mortal, caracterizada por la formación de cicatrices que limitan la función pulmonar.
Los síntomas de la fibrosis pulmonar pueden ser falta de aire, tos seca, cansancio extremo, pérdida de peso involuntaria, dolor muscular o articular, ensanchamiento y redondeo de las puntas de los dedos de las manos o de los pies, lo que se denomina acropaquia.
31 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia

