mar
25
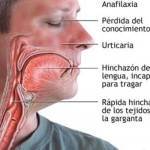 Investigadores del Hospital Universitario Vall d’Hebron de Barcelona y del Hospital Universitario de Santa María de Lleida han identificado el primer caso documentado en el mundo de transmisión de una enfermedad minoritaria -angioedema hereditario- a través de un donante de esperma anónimo en una clínica de reproducción asistida.
Investigadores del Hospital Universitario Vall d’Hebron de Barcelona y del Hospital Universitario de Santa María de Lleida han identificado el primer caso documentado en el mundo de transmisión de una enfermedad minoritaria -angioedema hereditario- a través de un donante de esperma anónimo en una clínica de reproducción asistida.
El trabajo, publicado en la revista científica Frontiers in Immunology, destaca la identificación de varios casos portadores de la misma variante genética (T328K gen F12), todos ellos concebidos mediante reproducción asistida a través de un único donante.
Angioedema hereditario
El angioedema hereditario es una enfermedad genética muy poco frecuente que provoca hinchazón en la piel, aparato digestivo o vías respiratorias; unos síntomas que afectan al 60-80 % de las mujeres portadoras, frente a una probabilidad muy baja en los hombres.
La investigación arrancó con una paciente que presentaba episodios recurrentes de hinchazón en la cara, sin responder a los tratamientos antialérgicos habituales, y cuyo análisis genético identificó la variante T328K.
Esta fue también detectada posteriormente en otras personas concebidas con el esperma del mismo donante, mientras que no estaba presente en la línea materna analizada.
Ante la sospecha de que la mutación genética podía proceder del padre, los investigadores contactaron con la clínica de fertilidad y, tras coordinar un estudio con el banco de esperma, pudieron confirmar que este era portador heterocigoto de la variante.
Notificación de la clínica
La clínica notificó entonces a las mujeres que habían utilizado el esperma de dicho donante, un procedimiento que permitió identificar a más portadores, algunos de ellos sin manifestaciones sintomáticas.
«Desde el punto de vista genético, este caso es especialmente relevante porque demuestra cómo una variante patogénica puede pasar desapercibida en un donante asintomático y transmitirse a varios descendientes», explica el jefe del grupo de Inmunología Traslacional del Vall d’Hebron Institut de Recerca (VHIR), Roger Colobran.
Los investigadores subrayan que este caso pone de relieve los retos que plantean las enfermedades genéticas hereditarias asintomáticas en los programas de donación de gametos, ya que el cribado genético de los donantes se centra principalmente en enfermedades infecciosas.
En este sentido, señalan que, en regiones donde esta variante es más prevalente, podría valorarse el cribado dirigido al gen F12.
20 marzo 2026 | Fuente: EFE | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
feb
17
 El ayuno intermitente no está a la altura de su fama para perder peso. La mayor revisión de la evidencia científica llevada a cabo hasta la fecha sobre esta práctica, muy popularizada en las redes sociales por sus «beneficios metabólicos», indica que no es más efectiva que hacer dieta o llevar una vida saludable.
El ayuno intermitente no está a la altura de su fama para perder peso. La mayor revisión de la evidencia científica llevada a cabo hasta la fecha sobre esta práctica, muy popularizada en las redes sociales por sus «beneficios metabólicos», indica que no es más efectiva que hacer dieta o llevar una vida saludable.
El metaanálisis que publica este lunes el Sistema Cochrane ha incluido 22 estudios sobre el ayuno intermitente, con casi 1 995 participantes adultos de Norteamérica, Europa, China, Australia y Sudamérica a los que se hizo un seguimiento durante 12 meses.
La revisión evalúa las diversas modalidades de ayuno intermitente, incluyendo la restricción de alimentación en días alternos, el ayuno periódico y la alimentación limitada por intervalos de tiempo.
Los investigadores, entre ellos Eva Madrid, del Institut de Recerca Sant Pau de Barcelona, comparan el ayuno intermitente con los consejos alimentarios tradicionales para no engordar y con qué ocurre cuando no hay ninguna intervención.
La evidencia no justifica el entusiasmo
Sus conclusiones apuntan a que el ayuno intermitente no resulta especialmente eficaz para la pérdida de peso en adultos con obesidad o sobrepeso, los cuales mostraron una pérdida de peso moderada con esta práctica.
Además, los autores tampoco aprecian ninguna diferencia significativa respecto al asesoramiento dietético habitual o a la mejora en los hábitos de salud.
“El ayuno intermitente podría ser una opción razonable para algunas personas, pero la evidencia actual no justifica el entusiasmo que vemos en las redes sociales hacia esta práctica”, señala uno de los autores de la revisión, Luis Garegnani, investigador en el Hospital Italiano de Buenos Aires.
Los investigadores reconocen que aún hay pocos estudios que hayan estudiado el impacto del ayuno intermitente a largo plazo.
Teniendo en cuenta que la obesidad es, precisamente, una enfermedad a largo plazo, eso dificulta que el ayuno intermitente tenga un respaldo científico fuerte, al menos de momento, como para darse su recomendación clínica, señalan.
La mayoría de los estudios incluidos reclutaron predominantemente a poblaciones blancas en países de ingresos altos. Por ello, los autores advierten de que sus resultados podrían dar pistas, pero que no se pueden extrapolar a toda la población, ya que podrían variar según el sexo, la edad, el origen étnico, el estado de la enfermedad o los trastornos o conductas alimentarios subyacentes.
“Con la evidencia actual disponible, es difícil hacer una recomendación general. Los médicos deberán adoptar un enfoque individualizado para cada caso a la hora de asesorar a adultos con sobrepeso para adelgazar”, señala Eva Madrid.
La obesidad requiere tratamientos personalizados
La obesidad es un problema importante de salud pública que se ha convertido en una de las principales causas de muerte en los países de ingresos altos. Según la OMS, 2 500 millones de habitantes de países ricos sufrían sobrepeso en 2022, y de ellos 890 millones padecían obesidad.
“Estamos ante una revisión rigurosa. Sin embargo, la calidad de muchos estudios es limitada y el seguimiento es corto, por tanto, no es la última palabra», señala Ana Belén Crujeiras, jefa de Epigenómica en el grupo de Endocrinología y Nutrición del Instituto de Investigación en Salud de Santiago de Compostela (IDIS), en una reacción recogida por Science Media Centre.
Crujeiras explica que si el ayuno intermitente está bien hecho se crea una situación de cetosis nutricional que puede conferir beneficios para la salud, ya que las moléculas cetónicas tienen propiedades antioxidantes, y antiinflamatorias.
«Se ha observado que este estado de cetosis nutricional se asocia con mejor bienestar y calidad de vida», apunta.
No obstante, la investigadora incide en que la obesidad es una enfermedad crónica, y en que su tratamiento debe ser personalizado y siempre bajo prescripción de un profesional de la nutrición o la endocrinología.
«A unas personas les funcionan unas estrategias terapéuticas y a otras, otras, depende de su estilo de vida, sus gustos personales y su perfil molecular y fisiológico”, concluye.
16 febrero 2026 | Fuente: EFE | Tomado del sitio web de la agencia | Noticia
ene
9
 El peso perdido por las personas tratadas con los exitosos fármacos adelgazantes basados en la hormona GLP-1 vuelve en menos de dos años y con ello las afecciones cardíacas y metabólicas asociadas al sobrepeso, según ha constatado un metaanálisis recogido este miércoles en la revista The British Medical Journal.
El peso perdido por las personas tratadas con los exitosos fármacos adelgazantes basados en la hormona GLP-1 vuelve en menos de dos años y con ello las afecciones cardíacas y metabólicas asociadas al sobrepeso, según ha constatado un metaanálisis recogido este miércoles en la revista The British Medical Journal.
El desarrollo de medicamentos para el control del peso, como los agonistas del receptor del péptido similar al glucagón tipo 1 (GLP-1), ha transformado, para bien, el tratamiento de la obesidad hasta el punto de que la Organización Mundial de la Salud los reconoce ya como esenciales para la humanidad y considera que deben ser universalmente accesibles.
Para comprobar si sus beneficios se mantienen en caso de interrumpir el tratamiento, un equipo internacional de investigadores ha analizado 37 estudios publicados hasta febrero de 2025, con un total de 9 341 participantes. La duración media del tratamiento con fármacos para la pérdida de peso fue de 39 semanas (unos 3,2 años).
Un seguimiento medio posterior de unos 3 años, de media, constató que, tras dejar los fármacos, los pacientes recuperaron el peso a un ritmo aproximado de 0,4 kilos al mes y la mayoría habían vuelto a su peso anterior en 1,7 años.
Riesgos cardiometabólicos regresan tras la interrupción
De esos 37 estudios se extrae que todos los marcadores de riesgo cardiometabólico que habían mejorado con la pérdida de peso, como el colesterol alto, la hipertensión arterial o la diabetes, volvieran a los niveles previos al tratamiento en un plazo de 1,4 años tras interrumpir los fármacos.
Los investigadores también han visto que la tasa de recuperación de peso tras dejar de tomar medicamentos para adelgazar es casi cuatro veces más rápida que el cambio de peso que se produce tras modificar la dieta o el nivel de actividad física.
«Esta evidencia indica que, a pesar de su éxito en la pérdida de peso inicial, el tratamiento puntual con estos medicamentos por sí solo no es suficiente para controlar el peso a largo plazo», concluyen los investigadores.
¿Terapia a largo plazo?
Expertos como John Wilding, catedrático de Medicina Cardiovascular y Metabólica de la Universidad de Liverpool (Reino Unido), recuerdan que la obesidad es una enfermedad crónica que suele recaer cuando se suspende el tratamiento.
«No esperamos que las intervenciones para otras enfermedades crónicas como la diabetes o la hipertensión sigan funcionando cuando se interrumpe el tratamiento y no existe ninguna razón científica para esperar que la obesidad sea diferente. Por lo tanto, deberíamos considerar estos tratamientos como terapias a largo plazo y no como una solución rápida», apunta Wilding en una reacción a este estudio.
«Los hallazgos refuerzan que el manejo de la obesidad suele requerir planificación a largo plazo. Si las personas suspenden la medicación, muchas probablemente necesitarán apoyo nutricional y conductual continuo. Es necesario seguir investigando estrategias eficaces y escalables para el mantenimiento de la pérdida de peso a largo plazo junto con la farmacoterapia”, señala la investigadora de la Universidad de Cambridge Marie Spreckley, en una reacción para Science Media Centre.
08 enero 2026 | Fuente: EFE | Tomado de | Noticia
ene
8
 La disfunción eréctil afecta a cerca del 52 % de los hombres españoles mayores de 40 años, un problema frecuente y multifactorial que impacta de forma directa en la salud y la calidad de vida masculina, según la Asociación Española de Andrología, Medicina Sexual y Reproductiva (ASESA).
La disfunción eréctil afecta a cerca del 52 % de los hombres españoles mayores de 40 años, un problema frecuente y multifactorial que impacta de forma directa en la salud y la calidad de vida masculina, según la Asociación Española de Andrología, Medicina Sexual y Reproductiva (ASESA).
La ASESA define la disfunción eréctil (DE) como la ‘incapacidad persistente para lograr o mantener una erección que permita una relación sexual satisfactoria’.
Factores de riesgo
Las enfermedades cardiovasculares, la diabetes, el colesterol alto, la hipertensión, el estrés, la ansiedad o la depresión son algunos de los factores más destacados que pueden conducir a esta condición, que afecta a uno de cada diez hombres en España.
Además, «el envejecimiento de la población también contribuye al aumento de la prevalencia de esta afección, lo que hace aún más relevante la necesidad de ofrecer soluciones personalizadas y eficaces», ha destacado este miércoles en rueda de prensa el doctor Sergi Beato.
Asimismo, antes de considerar una intervención quirúrgica, como la implantación de una prótesis de pene, existen otras opciones de tratamiento, dependiendo de la causa y la gravedad del problema, como los cambios en el estilo de vida, medicamentos orales, inyecciones intracavernosas o dispositivos de vacío, para inducir una erección.
En esta línea, el urólogo Andreu Alabat ha comentado que esta enfermedad suele aparecer antes de eventos cardiovasculares graves, especialmente en hombres jóvenes y diabéticos, debido a la disfunción endotelial, y que «es clave un enfoque preventivo que incluya una nutrición equilibrada, ejercicio, buen descanso y una correcta gestión del estrés».
Ante esta realidad, el Hospital Quirónsalud Barcelona ha creado un nuevo Servicio especializado en Andrología, dirigido por los urólogos Alabat y Beato, centrado en la medicina sexual y estética, incluyendo el tratamiento de la disfunción eréctil, la cirugía de prótesis de pene, la reasignación de género y otros procedimientos de urología.
07 enero 2025 | Fuente: EFE | Tomado de | Noticia
oct
8
 El texto de la primera declaración política mundial de las Naciones Unidas sobre la respuesta integrada a las enfermedades no transmisibles (ENT) y la salud mental recibió el “apoyo abrumador» de líderes mundiales.
El texto de la primera declaración política mundial de las Naciones Unidas sobre la respuesta integrada a las enfermedades no transmisibles (ENT) y la salud mental recibió el “apoyo abrumador» de líderes mundiales.
Según comunicó hoy la Organización Mundial de la Salud (OMS), la declaración, negociada durante un proceso intergubernamental de cinco meses, se considerará en el 80mo periodo de sesiones de la Asamblea General para su aprobación final en octubre de 2025.
Los jefes de Estado y de gobierno, y los ministros de salud, se reunieron este jueves en la cuarta Reunión de Alto Nivel de la Asamblea General de las Naciones Unidas sobre enfermedades no transmisibles y salud mental.
El documento establece objetivos globales que deben alcanzarse para 2030, incluyendo 150 millones menos de consumidores de tabaco; 150 millones más de personas con hipertensión controlada; y 150 millones más de personas con acceso a atención de salud mental.
Las ENT, incluidas las enfermedades cardiovasculares y pulmonares, el cáncer y la diabetes, son las principales causas de muerte en todo el mundo, con al menos 43 millones de fallecidos en 2021, de ellas 18 millones de personas menores de 70 años.
Datos de la OMS muestran que cuatro de cada cinco (82 %) de estas muertes prematuras ocurren en países de ingresos bajos y medios.
En tanto, las enfermedades mentales afectan a más de mil millones de personas en todo el planeta.
Las ENT están aumentando en todos los países y afectan a todas las comunidades, lo que las convierte en problemas urgentes para la salud pública, la productividad y el crecimiento económico sostenible.
26 septiembre 2025 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
jun
21
 La administración de opioides durante el ingreso en Unidades de Cuidados Intensivos (UCI) no es en sí mismo un factor de riesgo para el consumo crónico; no obstante, limitar su prescripción, tanto al alta de UCI como hospitalaria, contribuye a disminuir su consumo crónico, asociado a una peor calidad de vida, según un estudio de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
La administración de opioides durante el ingreso en Unidades de Cuidados Intensivos (UCI) no es en sí mismo un factor de riesgo para el consumo crónico; no obstante, limitar su prescripción, tanto al alta de UCI como hospitalaria, contribuye a disminuir su consumo crónico, asociado a una peor calidad de vida, según un estudio de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC).
Los opioides son un grupo amplio de medicamentos dirigidos principalmente a aliviar el dolor.
Elaborados a partir de plantas, como la morfina o la codeína; sintetizados en laboratorios, como el fentanilo; o semisintéticos, como la oxicodona, se prescriben para conseguir bloquear los mensajes neuronales asociados al dolor y facilitar una cierta sensación de placer.
Considerados fácilmente adictivos, su dispensación, dosificación y cronificación son auténticos retos para toda la comunidad médica, y especialmente en las Unidades de Cuidados Intensivos, donde los intensivistas atienden a diario a pacientes analgosedados.
Para analizar si la administración de opiáceos durante el ingreso en UCI se asocia a un consumo crónico posterior, a la vez que se evalúa el uso que se da a estos fármacos en los Servicios de Medicina Intensiva, el Grupo de Trabajo de Analgesia, Sedación y Delirium (GTSAD) de la SEMICYUC puso en marcha el Estudio OCEANIA (Opioids Consumption After AdmissioN to Intensive cAre), cuyos resultados han sido presentados hoy en Valencia, en el marco del Congreso Nacional de la SEMICYUC.
El estudio, en el que han participado 1 782 pacientes de 25 Servicios de Medicina Intensiva de toda España, recoge datos de 2023, el 48,3% recibieron opioides durante el ingreso en UCI. Al alta de UCI, apenas un 9% conservaba este tratamiento; y el 8,2% los mantuvo tras el alta hospitalaria. De los que completaron el seguimiento, el 8,6% fueron etiquetados como consumidores crónicos.
«Existe una verdadera preocupación entre la comunidad científica en lo que respecta al consumo extrahospitalario de opioides. Países como Estados Unidos se encuentran en la actualidad sumidos en una verdadera crisis sanitaria, en este caso, en relación con el fentanilo.
«El estudio OCEANIA nos ha ayudado a conocer las prácticas de analgosedación en los servicios de Medicina Intensiva españoles, los factores de riesgo asociados al consumo crónico de opioides y subraya la importancia de minimizar su uso» explica la doctora Sara Alcántara, coordinadora del GTSAD e intensivista del Hospital Universitario Puerta de Hierro Majadahonda.
El perfil de estos consumidores crónicos, según los datos del estudio, es el de una mujer de entre 56 y 75 años, consumidora previa de opioides, que tuvo ventilación mecánica durante cuatro días, pasó una media de 11 días en la UCI, fue tratada con fentanilo, midazolam y dexmedetomidina y dada de alta de la UCI y del hospital con el opioide.
Según los resultados de OCEANIA, el consumo crónico de opioides se asoció además con peor calidad de vida auto-reportada por el paciente a los 3 meses y mayor prevalencia de dolor.
«Conocer las pautas más frecuentes de analgesia en los servicios de Medicina Intensiva, así como sus consecuencias sobre los pacientes puede contribuir a la creación de protocolos estandarizados y basados en la evidencia que ayuden a disminuir la morbimortalidad del paciente crítico y la aparición de cuadros como el síndrome postcuidados intensivos», prosigue Alcántara.
Los intensivistas han constatado que factores como la neoplasia activa, el motivo de ingreso en UCI o la dosis total de opioides recibida durante el ingreso no actúan como factores de riesgo en sí mismos para el consumo crónico.
Tampoco actúan como factores de riesgo el uso de sedantes en infusión continua, la realización de procedimientos quirúrgicos, la duración de la estancia en UCI o el lugar de destino del paciente al alta hospitalaria.
«Aunque el consumo de opioides durante el ingreso en UCI no se haya identificado por sí mismo como un factor de riesgo, es fundamental que los intensivistas valoremos de forma individualizada la idoneidad de mantener el tratamiento opioide al alta de la UCI.
«El cuestionamiento diario de si mi paciente necesita mantener el opioide debería pasar a ser parte de las rutinas de los servicios de Medicina Intensiva. El impacto que nuestras prácticas tienen en la calidad de vida de los pacientes es innegable y es nuestra obligación minimizar todas aquellas actuaciones que puedan mermar su calidad de vida futura», finaliza.
16 mayo 2025 | Fuente: Europa Press | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia

