abr
3
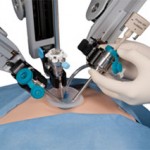 Vietnam cuenta ya hoy con la licencia para utilizar el robot Cuvis-Joint, dotado con inteligencia artificial (IA) y capaz de realizar cirugías de reemplazos articulares con una precisión y seguridad superiores.
Vietnam cuenta ya hoy con la licencia para utilizar el robot Cuvis-Joint, dotado con inteligencia artificial (IA) y capaz de realizar cirugías de reemplazos articulares con una precisión y seguridad superiores.
El ingenio de nueva generación, cuya utilización fue concedida por la Administración de Alimentos y Medicamentos (FDA, por sus siglas en inglés) de Estados Unidos, comenzará a operar en el Hospital General Tam Anh, en la sureña Ciudad Ho Chi Minh.
De acuerdo con el director del Centro de Traumatología Ortopédica del Sistema Hospitalario General Tam Anh, el doctor Le Van Tuan, el Cuvis-Joint es un sistema robótico de última generación especializado en cirugías de reemplazo de rodilla y cadera totalmente automatizadas, realizadas según un plan aprobado por un médico.
El robot, señaló Van Tuan citado por el diario electrónico del Gobierno vietnamita, ha demostrado ser altamente eficaz y seguro, especialmente para garantizar la calidad de la cirugía mediante la estandarización de parámetros y la sustitución de médicos en los procedimientos más exigentes y con mayor riesgo de errores.
Por su parte, el jefe del Departamento de Ortopedia General y Traumatología del Centro de Ortopedia y Traumatología del Hospital General Tam Anh, Dang Khoa Hoc, ponderó el hecho de que el propio ingenio ayuda a los médicos a crear un plan quirúrgico personalizado para cada paciente.
Cuvis-Joint, abundó, es capaz de analizar imágenes de tomografía computarizada de las articulaciones, creando modelos 3D de las estructuras articulares para determinar con precisión los parámetros y reconstruir imágenes anatómicas detalladas.
Además, y a diferencia de los robots anteriores que solo proporcionaban guía, durante la cirugía éste realiza directamente los cortes óseos con precisión milimétrica, evitando los riesgos derivados de temblores en las manos, o cortes óseos excesivos por parte del cirujano.
Los pacientes experimentan menos dolor, reciben el alta antes y logran una alineación óptima de la extremidad y una mayor amplitud de movimiento, explicó.
30 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
mar
26
 Organizar la rutina de ejercicios con metas claras puede marcar un antes y un después en los resultados. Más allá de la intención de “moverse más”, definir qué se busca, cómo medirlo y en cuánto tiempo lograrlo facilita el avance real y sostenido.
Organizar la rutina de ejercicios con metas claras puede marcar un antes y un después en los resultados. Más allá de la intención de “moverse más”, definir qué se busca, cómo medirlo y en cuánto tiempo lograrlo facilita el avance real y sostenido.
El método SMART, respaldado por especialistas de la Cleveland Clinic, ofrece una guía concreta para quienes desean comenzar o fortalecer hábitos de actividad física.
Qué son los objetivos SMART
Según la Cleveland Clinic, fijar metas Específicas, Medibles, Alcanzables, Relevantes y con Plazo definido ayuda a mantener la motivación y facilita el camino hacia la salud y el bienestar. Este sistema se adapta tanto a quienes comienzan como a quienes desean consolidar hábitos ya establecidos.
En ese sentido, el fisiólogo del ejercicio Christopher Travers, de la Cleveland Clinic, afirma: “Los objetivos de fitness SMART son un marco para lograr ciertos resultados”.
La especificidad es clave. No basta con querer “hacer más ejercicio”; es más efectivo proponerse, por ejemplo, “caminar 10 000 pasos al día”. Esta claridad permite visualizar la meta y comprender lo que se desea alcanzar.
El segundo elemento es la medición. Los avances pueden cuantificarse a través de pasos, kilómetros, cantidad de peso levantado o minutos dedicados. Herramientas como pulseras de actividad o relojes inteligentes ayudan con el monitoreo de la actividad física, aportando datos concretos que favorecen la motivación y el seguimiento real del progreso.
Alcanzabilidad: metas posibles para cada persona
La alcanzabilidad de los objetivos depende del estado físico y las posibilidades de cada persona. Si la meta de 10 000 pasos diarios resulta demasiado exigente para quien comienza, arrancar con 6 000 pasos puede suponer el reto adecuado hasta aumentar la capacidad, de acuerdo con Cleveland Clinic.
La relevancia mantiene firme la motivación. Identificar el motivo personal detrás de cada meta ayuda a personalizar el esfuerzo: si el objetivo es mejorar la flexibilidad, conviene enfocarse en sesiones de estiramiento antes que aumentar las distancias recorridas. Travers recalca la importancia de “recordar por qué haces ejercicio y qué intentas lograr”.
Plazo: estructura para avanzar
El plazo otorga estructura. Fraccionar la meta general en periodos definidos —como llevar un plan de seis semanas de entrenamiento progresivo— permite alcanzar objetivos parciales manejables y aporta un sentido de urgencia útil.
Ejemplos prácticos favorecen la aplicación del método: fijar caminar 10 000 pasos diarios, aumentar a 12 000 pasos después de dos meses, o sumar un minuto más a la carrera semanalmente. Registrar cada sesión ayuda a ajustar los objetivos según el ritmo de progreso.
La medición constante resulta esencial. Anotar el esfuerzo y los logros diarios permite identificar tanto los avances como los aspectos que requieren atención adicional. Cleveland Clinic sostiene que “seguir el registro del progreso puede indicar avances o necesidad de redefinir metas”.
Personalizar los objetivos refuerza los resultados. Las metas deben ajustarse a las necesidades y capacidades individuales: mientras para una persona 6 000 pasos son un reto, otra puede proponerse 15 000 pasos incorporando actividades extra.
Asimismo, contar con el apoyo de un profesional de la actividad física puede ayudar a elegir objetivos realistas y adaptados. Un entrenador contribuye a diseñar un plan seguro, estableciendo retos progresivos conforme se avanza.
El método SMART exige flexibilidad. Si surgen obstáculos o el progreso se estanca, es válido reajustar los objetivos, desglosarlos en pasos más pequeños y retomar el rumbo. Además, el apoyo social es un incentivo relevante: compartir logros o desafíos permite la rendición de cuentas y refuerza la constancia, según destaca la Cleveland Clinic.
Celebrar los logros para sostener la motivación
Celebrar los éxitos impulsa la constancia. Reconocer cada meta cumplida, sea implementar una nueva rutina o completar una semana de regularidad, fortalece la motivación. Las recompensas pueden ir desde probar una nueva actividad hasta añadir algún accesorio para el entrenamiento personal.
A largo plazo, establecer objetivos SMART no solo facilita la mejora física. Este marco proporciona sentido al entrenamiento, ayuda a definir prioridades y dirige los esfuerzos hacia una vida saludable. Cleveland Clinic enfatiza que el sistema promueve motivación, personalización y un camino claro hacia la transformación.
Trazar metas estructuradas y adaptarlas a la realidad de cada persona convierte la rutina de ejercicios en una experiencia motivadora, ideal para afrontar nuevos retos y lograr avances significativos.
21 marzo 2026 | Fuente: Infobae | Tomado del sitio web | Noticia
feb
9
 Los investigadores detallaron en un artículo publicado en Biomoléculas, la poco apreciada teoría del «eje hueso-cerebro» y cómo este concepto puede ayudarnos a comprender y tratar mejor un «asesino silencioso» como la osteoporosis y un trastorno neuropsiquiátrico complejo como la depresión.
Los investigadores detallaron en un artículo publicado en Biomoléculas, la poco apreciada teoría del «eje hueso-cerebro» y cómo este concepto puede ayudarnos a comprender y tratar mejor un «asesino silencioso» como la osteoporosis y un trastorno neuropsiquiátrico complejo como la depresión.
«Los médicos de las especialidades relevantes deben reconocer la fisiopatología interconectada de estas afecciones», subrayaron los neurólogos Pengpeng Li del Hospital Aeroespacial de Xi’an, Yangyang Gao de la Universidad Médica de Ningxia y Xudong Zhao de la Universidad de Jiangnan.
Tanto la osteoporosis como la depresión son problemas comunes entre los pacientes mayores y, a menudo, van de la mano.
Investigaciones sustanciales han demostrado que los pacientes con depresión con frecuencia enfrentan problemas esqueléticos, como una densidad ósea reducida.
En contraste, los pacientes que padecen osteoporosis, que es un trastorno caracterizado por una masa ósea baja, tienden a tener tasas más altas de depresión.
Las dos condiciones coexistentes podrían tener conexiones moleculares y celulares reales que las unen, argumentaron los autores de la revisión, y el eje hueso-cerebro puede ser el puente.
La evidencia emergente sugiere que los huesos son entidades productoras de hormonas que pueden afectar profundamente a órganos distantes, como el cerebro.
Por ejemplo, una hormona liberada en la sangre por nuestros huesos, llamada osteocalcina, puede cruzar la barrera hematoencefálica y afectar la función cognitiva.
Los pacientes con depresión aguda han mostrado niveles elevados de osteocalcina en sangre, que se reducen cuando se trata la depresión, lo cual sugiere que la hormona está de alguna manera ligada al estado de ánimo.
9 febrero 2026 | Fuente: Prensa Latina | Tomado del sitio web | Noticia
ene
19
 En el mundo del deporte, el estiramiento forma parte esencial de cualquier rutina de ejercicio. Por ejemplo, en la mayoría de las clases de fitness, se comienza y se termina la sesión de esta manera, ya sea para preparar el cuerpo antes del esfuerzo o para relajarlo al final. Esta práctica se asocia frecuentemente con beneficios como la reducción de la rigidez, la mejora de la flexibilidad y la prevención de molestias musculares.
En el mundo del deporte, el estiramiento forma parte esencial de cualquier rutina de ejercicio. Por ejemplo, en la mayoría de las clases de fitness, se comienza y se termina la sesión de esta manera, ya sea para preparar el cuerpo antes del esfuerzo o para relajarlo al final. Esta práctica se asocia frecuentemente con beneficios como la reducción de la rigidez, la mejora de la flexibilidad y la prevención de molestias musculares.
Este acto implica alargar los músculos y mover las articulaciones a lo largo de su rango de movimiento. Esta acción puede provocar una sensación de alivio inmediato, acompañado de un aumento transitorio en la circulación sanguínea y una disminución temporal de la tensión muscular. Además, puede influir en el sistema nervioso, contribuyendo a mitigar el dolor y la rigidez durante algunos minutos.
Entre los aspectos positivos que se atribuyen al estiramiento, destacan la capacidad de mejorar la movilidad articular, facilitar la recuperación tras el ejercicio y promover una mayor sensación de bienestar físico. Muchas personas lo incorporan a su rutina diaria no solo por sus efectos físicos, sino también por el momento de pausa y atención corporal que representa.
Cuáles son los efectos del estiramiento y sus beneficios
Cuando una persona realiza un estiramiento, se produce un alargamiento de los músculos específicos involucrados. Por ejemplo, al inclinarse hacia adelante sobre una pierna extendida, los músculos isquiotibiales se estiran y, al mismo tiempo, los vasos sanguíneos cercanos pueden dilatarse, lo que incrementa la circulación en la zona.
Durante este proceso, ocurren cambios temporales tanto en los tejidos musculares como en el sistema nervioso. El estiramiento puede ayudar a reducir la sensación de dolor y rigidez de manera puntual, haciendo que el cuerpo se sienta más suelto durante y poco después de la práctica. Sin embargo, estos efectos inmediatos no son permanentes. Una vez que la persona deja de estirar, los músculos suelen regresar a su longitud original en poco tiempo. Es decir, el alivio que se experimenta tras un estiramiento aislado tiende a ser pasajero.
Asimismo, cuando se realiza como parte de una rutina diaria, puede aportar varios beneficios sostenidos para la salud física. Uno de los efectos más destacados es la mejora de la circulación sanguínea. Un estudio publicado en el Journal of Physiology comprobó que, tras 12 semanas de estiramientos estáticos frecuentes, los participantes experimentaron una mejor función de los vasos sanguíneos y una reducción en la presión arterial, en comparación con quienes no modificaron sus hábitos.
Otro beneficio importante es la disminución de la tensión y el dolor muscular tras entrenamientos intensos. El Dr. Andrew R. Jagim, especialista en medicina deportiva de Mayo Clinic, señala que incorporar unos minutos de actividad cardiovascular suave seguidos de extensiones dinámicas puede favorecer la recuperación y aliviar la rigidez. Este proceso ayuda a eliminar los subproductos metabólicos generados durante el ejercicio, a la vez que potencia el suministro de oxígeno y nutrientes a los tejidos.
Realizarlo de forma regular también contribuye a preservar e incluso aumentar el rango de movimiento articular. A medida que pasa el tiempo, la movilidad de las articulaciones y los músculos puede verse reducida, dificultando acciones cotidianas como alcanzar la espalda o caminar con soltura. Tanto los estiramientos estáticos como los dinámicos ayudan a frenar la pérdida de flexibilidad y movilidad asociada con la edad, facilitando movimientos más amplios y seguros en la vida diaria.
Estiramiento estático vs. dinámico
Cada opción cuenta con características y aplicaciones específicas. El estático es el que más personas asocian con la práctica habitual en gimnasios y clases de fitness. Consiste en adoptar una posición en la que el músculo se alarga y mantenerla inmóvil durante al menos diez segundos.
Por otro lado, el dinámico implica movimientos continuos y controlados que llevan las articulaciones a lo largo de su rango de movimiento. Este tipo de estiramiento puede incluir círculos de brazos, balanceos de piernas, zancadas caminando o flexiones ligeras. En lugar de mantener una postura fija, se repiten movimientos suaves y progresivos que preparan el cuerpo para actividades más exigentes.
La segunda opción resulta especialmente útil antes de deportes o ejercicios que requieren explosividad y movilidad, como el básquet, el atletismo o entrenamientos de alta intensidad. Según el Dr. Jagim, estos movimientos no solo favorecen la preparación muscular, sino que también activan el sistema neuromuscular y los tejidos conectivos, mejorando la movilidad y el rendimiento durante la actividad física.
La relación del estiramiento previo con las lesiones
Aplicar el estiramiento justo antes de entrenar es una práctica que se repite tanto en gimnasios como en entrenamientos de deportes de alto rendimiento. Sin embargo, la evidencia científica sobre esta práctica es menos concluyente de lo que muchos suponen, especialmente en lo que respecta al estiramiento estático.
Diversos estudios realizados en los últimos años no han demostrado que el estiramiento estático previo al ejercicio reduzca significativamente el riesgo de lesiones musculares. El Dr. Andrew R. Jagim, de Mayo Clinic, señala que este tipo de prácticas ofrece escasos beneficios en términos de protección contra lesiones en la mayoría de los deportes y actividades físicas.
El Dr. Alex Dinsdale, profesor de biomecánica del deporte en la Universidad Leeds Beckett, explica que las lesiones pueden deberse a múltiples factores, como el uso de un calzado inadecuado, la fatiga o la falta de fuerza y rango de movimiento suficiente para ejecutar ciertos gestos deportivos. Estas extensiones estáticas pueden aumentar la flexibilidad, pero también reduce, de forma transitoria, la capacidad de los músculos para aplicar fuerza, lo que podría no ser ideal antes de una actividad intensa.
En contraste, los estiramientos dinámicos realizados como parte del calentamiento podrían ofrecer más ventajas. Este tipo de movimientos preparan el cuerpo para la acción al aumentar la temperatura muscular y activar el sistema neuromuscular. Las investigaciones sugieren que, aunque los resultados no son totalmente consistentes, pueden contribuir a reducir el riesgo de lesiones, al mejorar la movilidad y la capacidad de respuesta muscular ante las demandas del ejercicio.
En la práctica, los expertos recomiendan optar por un calentamiento activo que incluya movimientos similares a los del ejercicio principal, seguido de estiramientos dinámicos y, en algunos casos, ejercicios de fuerza específicos realizados en momentos alternativos al entrenamiento principal. Esta combinación resulta más efectiva para preparar el cuerpo y protegerlo frente a posibles lesiones, en comparación con el estiramiento estático tradicional.
15 enero 2025 | Fuente: Infobae | Tomado de | Noticia
dic
23
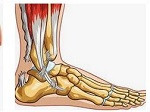 El desgarro del tendón de Aquiles se ha consolidado como una de las lesiones deportivas más temidas tanto en el ámbito profesional como en la vida cotidiana, debido a su gravedad y al extenso periodo de recuperación que implica.
El desgarro del tendón de Aquiles se ha consolidado como una de las lesiones deportivas más temidas tanto en el ámbito profesional como en la vida cotidiana, debido a su gravedad y al extenso periodo de recuperación que implica.
Casos emblemáticos como el de David Beckham, quien en 2010 quedó fuera del Mundial de Sudáfrica, o el de Kobe Bryant, que en 2013 regresó a las canchas tras ocho meses de rehabilitación, han puesto de relieve la complejidad de esta lesión. Más recientemente, Tyrese Haliburton, base de los Indiana Pacers, sufrió una rotura durante el séptimo juego de las finales de la NBA, sumándose a una lista de atletas de élite afectados.
En todos estos episodios, el tiempo de recuperación osciló entre ocho y doce meses, dependiendo de la gravedad y del tratamiento aplicado. La preocupación por el aumento de casos y la prolongada rehabilitación han convertido a esta grave lesión en un tema de creciente interés para deportistas y población general.
¿Qué es la lesión del tendón de Aquiles?
El tendón de Aquiles, cuyo nombre proviene del héroe mitológico griego y fue adoptado en 1693 por el anatomista flamenco Philip Verheyen, es el más largo y resistente del cuerpo humano. Su función principal es conectar los músculos en el gemelo con el hueso del talón, permitiendo la flexión plantar del pie, movimiento esencial para caminar, correr y saltar.
El doctor Michael Alaia, profesor de la Universidad de Nueva York, enfatizó en su importancia: “Realmente no puedes moverte sin activar el tendón de Aquiles”. Esta parte del cuerpo puede soportar fuerzas de hasta cuatro veces el peso corporal, lo que subraya su importancia biomecánica.
A pesar de su fortaleza, el uso constante lo expone a un desgaste progresivo. La Clínica Cleveland advierte en un ensayo que este deterioro natural, acentuado con la edad, favorece su debilitamiento. Investigaciones recientes han identificado la degeneración asociada al envejecimiento como un factor clave en las roturas, ya que pierden elasticidad y se vuelven más frágiles, incrementando el riesgo de ruptura ante movimientos bruscos.
Los hombres de entre 35 y 50 años constituyen el grupo más vulnerable, de acuerdo con Alaia. Otros factores, como la obesidad, el mal acondicionamiento físico y la sobrecarga de ejercicio, también incrementan los riesgos.
Si bien, un estudio demuestra que la incidencia de la rotura del tendón de Aquiles es baja (alrededor de dos casos por cada 100 000 personas entre 2001 y 2020 en Estados Unidos), los especialistas han detectado un aumento sostenido en los últimos años, especialmente entre personas mayores de 40 años. La doctora especializada en pies, Priya Parthasarathy, ha señalado: “Estamos viendo cada vez más casos de este tipo porque cada vez más personas mayores exigen entrenamientos explosivos”.
La prevención del desgarro del tendón de Aquiles requiere una combinación de precauciones y hábitos saludables. Aunque no existe un método infalible para evitar la lesión, especialmente en el grupo de 35 a 50 años, los especialistas recomiendan estirar antes de la actividad física, prestar atención a las señales del cuerpo, descansar entre entrenamientos, mantenerse hidratado, dormir lo suficiente y evitar el consumo de tabaco.
Parthasarathy destaca la importancia de invertir en un calzado adecuado, aumentar la intensidad de los entrenamientos de forma gradual y fortalecer los músculos circundantes para reducir la carga sobre el tendón. Entre las estrategias sugeridas se incluyen el uso de una tabla de equilibrio y la práctica regular de yoga. “Cualquier cosa que puedas hacer para bajar el ritmo te reducirá el riesgo”, aconseja la experta.
El movimiento más peligroso para el tendón de Aquiles es el paso hacia atrás, frecuente en deportes como el básquet o tenis. Este gesto, que implica una presión súbita sobre la pierna que retrocede, ha sido el desencadenante de lesiones en figuras como Damian Lillard, Jayson Tatum y el mariscal de campo Aaron Rodgers. Sin embargo, otros movimientos menos espectaculares también pueden provocar un quiebre, incluso sin sentir dolor alguno.
En octubre, el danés Holger Rune debió retirarse del ATP de Hamburgo tras un fuerte dolor en la zona posterior del pie. Con ayuda del personal médico y entre lágrimas, abandonó la cancha temiendo el peor diagnóstico. El periodista portugués José Morgado reveló que el tenista le contó a su fisioterapeuta que “sintió un chasquido”, un diagnóstico casi universal.
Proceso de recuperación y rehabilitación
El diagnóstico de la rotura del tendón de Aquiles suele realizarse mediante la prueba de Thompson, en la que el paciente se acuesta boca abajo y el médico presiona el músculo de la pantorrilla. En una pierna sana, esta maniobra provoca la flexión plantar; en caso de rotura, no se produce ningún movimiento. Alaia explica que “la prueba de Thompson deja bastante claro” si existe una rotura, aunque en ocasiones se recurre a ecografías o resonancias magnéticas para confirmar el diagnóstico.
El tratamiento puede ser quirúrgico o no quirúrgico, y la elección depende de si la rotura es total o parcial y del nivel de actividad que el paciente desea recuperar. La cirugía suele recomendarse para quienes buscan volver a la competencia deportiva, ya que los tendones reparados quirúrgicamente son más fuertes, se rompen con menor frecuencia y permiten un retorno más rápido a la actividad, según un metaanálisis de 2024.
No obstante, los tratamientos no quirúrgicos también pueden ofrecer resultados satisfactorios, aunque con una recuperación más prolongada y una tasa de nueva lesión ligamentosa superior.
La rehabilitación es extensa y exige paciencia. Los pacientes no pueden conducir durante al menos un mes (más tiempo si la lesión afecta el tendón derecho) y deben pasar por un periodo de inmovilización inicial, generalmente con un yeso o una bota para caminar. Las pautas actuales sugieren que la introducción de actividad ligera con carga de peso a partir de la tercera semana puede acelerar la curación y reducir la formación de tejido cicatricial.
La fisioterapia, que comienza con estiramientos suaves y progresa hacia ejercicios de mayor exigencia, resulta fundamental para recuperar la funcionalidad. Algunos profesionales, como el doctor Chris Smith, proponen enfoques personalizados y dinámicos, adaptando la rehabilitación a las métricas de rendimiento de cada paciente. Smith señala: “El enfoque tradicional de la rehabilitación se basa en protocolos: se toman decisiones según un cronograma establecido para cada persona”.
Cada proceso de recuperación es diferente y debe ajustarse a las características individuales del paciente, por lo que adaptar la rehabilitación a las necesidades y capacidades específicas resulta esencial para lograr una recuperación óptima.
18 diciembre 2025 | Fuente: Infobae | Tomado de | Noticia
oct
2
 Diversas investigaciones han hallado microplásticos en la sangre, el cerebro, la placenta, la leche materna y ahora también en los huesos humanos, según un estudio publicado en la revista Osteoporosis Internacional.
Diversas investigaciones han hallado microplásticos en la sangre, el cerebro, la placenta, la leche materna y ahora también en los huesos humanos, según un estudio publicado en la revista Osteoporosis Internacional.
Tras revisar más de 60 artículos científicos, un equipo de investigadores brasileños constató que los microplásticos perjudican la salud ósea de diferentes maneras.
Un ejemplo notable es la capacidad de estos materiales para comprometer las funciones de las células madre de la médula ósea, al favorecer la formación de células multinucleadas, llamadas osteoclastos, que degradan el tejido en un proceso conocido como reabsorción ósea.
El potencial de impacto de los microplásticos en los huesos es motivo de estudios científicos y no es despreciable, afirmó Rodrigo Bueno de Oliveira, coordinador del Laboratorio para el Estudio Mineral y Óseo en Nefrología de la Facultad de Ciencias Médicas de la Universidad Estatal de Campinas, en el estado de São Paulo, Brasil.
Por ejemplo, dijo, estudios in vitro con células del tejido óseo demostraron que los microplásticos dañan la viabilidad celular, aceleran el envejecimiento de las células y alteran la diferenciación celular, además de promover inflamación.
Señaló que pesquisas realizadas en animales descubrieron que con la aceleración de la senescencia de los osteoclastos puede producirse un deterioro de la microestructura ósea y displasia, lo que puede provocar debilitamiento, deformidades y, posiblemente, facilitar la aparición de fracturas patológicas.
“En ese estudio, los efectos adversos observados culminaron, de manera preocupante, en la interrupción del crecimiento esquelético de los animales”, apuntó.
Oliveira explicó que, aunque los efectos de estas partículas en las propiedades mecánicas de los huesos aún no se comprenden completamente, los datos sugieren que la presencia del material circulando en la sangre podría comprometer la salud ósea.
“Lo más impresionante es que un conjunto significativo de estudios sugiere que los microplásticos pueden llegar a la intimidad del tejido óseo, como la médula ósea, y potencialmente causar diversas alteraciones en su metabolismo”, concluyó.
22 septiembre 2025 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia

