may
17
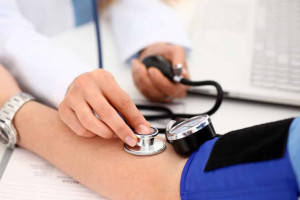
El Día Mundial de la Hipertensión (HTA) se celebra cada año el 17 de mayo para concienciar sobre la importancia de controlar la presión arterial y prevenir enfermedades relacionadas con ella.
La HTA es una enfermedad silenciosa, que afecta a millones de personas en todo el mundo y puede ser mortal si no se trata adecuadamente. La HTA está detrás de alrededor del 26% de los fallecimientos en España en 2021, según datos del Instituto Nacional de Estadística.
Se estima que en España afecta entre el 33 y el 43% de la población adulta española mayor de 18 años, lo que equivaldría a unos 16,5 millones de españoles. Aunque se asocia a la edad (es más frecuente en edades avanzadas de la vida) se está empezando a observar un incremento de casos en niños, en los que se asocia a obesidad, malos hábitos alimenticios y sedentarismo.
Puede ser causada por una variedad de factores además de la edad. Aunque hay una susceptibilidad genética hereditaria que pueden favorecer su aparición, los principales factores para padecerla son sobre todo la dieta y el estilo de vida. Una dieta con exceso de sal y alimentos ultraprocesados, la ausencia de ejercicio físico, pasar mucho tiempo sentado y el sobrepeso suelen ser causa habitual de HTA.
La HTA es un factor de riesgo muy importante de padecer arteriosclerosis, que es el endurecimiento y rigidez de las arterias y ocasionar insuficiencia renal, enfermedades del corazón como infarto de miocardio o insuficiencia cardíaca, ICTUS (accidente cerebrovascular), retinopatía hipertensiva que puede causar pérdida de visión o provocar problemas respiratorios como apnea del sueño.
La medida más eficaz para evitar padecer HTA es la prevención. Para ello, se recomienda un estilo de vida saludable, con ejercicio regular evitando el sedentarismo y dieta variada, rica en verduras, frutas, legumbres, pescado, aceite de oliva y alimentos que contengan poca grasa evitando comidas precocinadas o ultraprocesadas por su altísimo contenido en sal, limitar el consumo de alcohol y sustancias excitantes como la cafeína ya que producen un aumento de la presión arterial.
No presenta síntomas, por lo que la única manera de diagnosticarla es midiendo de manera regular de la presión arterial. Se recomienda que todas las personas mayores de 40 años se tomen la presión arterial una vez al año.
Los pacientes con HTA deben seguir controles periódicos por su médico y su equipo de enfermería, además de evitar otros factores de riesgo cardiovascular, como la obesidad, diabetes mellitus, aumento del colesterol y dejar de fumar.
La Atención Primaria constituye el centro de las intervenciones fundamentales tanto para su diagnóstico en población sana como en la orientación sobre medidas dietéticas, actividad física o estilo de vida recomendables en los pacientes que ya han sido diagnosticados de HTA.
Con motivo del Día Mundial de la HIPERTENSION, la Sociedad Española de Médicos de Atención Primaria (SEMERGEN), cuyo grupo de HTA y enfermedades cardiovasculares celebró los días 23 al 25 de marzo de 2023 sus jornadas bajo el lema, «la prevención cardiovascular es una decisión de vida», anima a situar este problema de salud pública como una prioridad y resaltar el poderoso papel que los diferentes agentes implicados (médicos, enfermería, farmacia comunitaria, instituciones y población) en su prevención. Es imprescindible concienciar a la población del impacto que las decisiones individuales sobre hábitos y estilos de vida pueden suponer para padecer HTA y, por tanto, de sufrir un evento cardiovascular en el futuro.
Mayo 17/2023 (IMMédico) – Tomado de Atención primaria – Cardiología –Medicina Familiar y Comunitaria Copyright 2023 Copyright: Publimas Digital.
may
17
Ser madre es una experiencia sin igual: un momento de alegría, ilusión y amor. Pero, para algunas mujeres, la nueva maternidad puede venir acompañada de emociones difíciles.
Muchas mujeres luchan contra sentimientos de tristeza, ansiedad y agotamiento abrumador. Estas luchas emocionales, unidas a las exigencias físicas del cuidado de un recién nacido, pueden ser signos de una enfermedad llamada depresión posparto (DPP).
¿Qué es la depresión posparto?
Aproximadamente 1 de cada 7 mujeres desarrolla DPP, según StatPearls. Este trastorno del estado de ánimo se produce después del parto. Se caracteriza por sentimientos persistentes de tristeza, ansiedad y desesperación que pueden afectar significativamente a la capacidad de la mujer para funcionar y cuidar de sí misma y de su bebé, según la Biblioteca de Salud del Hospital Mount Sinai.
Síntomas de la depresión posparto
Según el Mount Sinai, la DPP suele comenzar en las primeras semanas tras el parto, aunque puede desarrollarse hasta 6 meses después de dar a luz. Su causa exacta no se conoce del todo, pero pueden contribuir los cambios hormonales, los factores emocionales y los factores relacionados con el estilo de vida, como la falta de apoyo, la privación de sueño y el estrés.
Los síntomas más comunes de la depresión posparto citados en el artículo son:
- Tristeza persistente, desesperanza y sensación de vacío.
- Cambios en el apetito, con pérdida o aumento de peso significativos.
- Alteraciones del sueño, como insomnio o sueño excesivo.
- Fatiga y pérdida de energía
- Dificultad para concentrarse, tomar decisiones o recordar cosas.
- Pérdida de interés o placer en actividades que antes disfrutaba
- Irritabilidad, agitación o inquietud
- Sentimientos de inutilidad, culpa o autoinculpación.
- Pensamientos de muerte o suicidio.
La DPP comparte similitudes con la depresión mayor o menor en cuanto a sus síntomas emocionales y la capacidad de la mujer para cuidar de su recién nacido. «Aunque los criterios son los mismos, la forma en que se presenta a menudo puede ser diferente, o puede quedar enmascarada por el hecho de estar embarazada», explica la Dra. Tiffany Moore Simas, catedrática de Obstetricia y Ginecología de la Facultad de Medicina Chan de la Universidad de Massachusetts. Añadió que hay muchas cosas que pueden ser peligrosas para la madre y el bebé: dificultad para establecer vínculos afectivos, pérdida de apetito, fatiga, insomnio y sentimientos de culpa.
La otra diferencia entre la depresión posparto y la «melancolía posparto» es que los síntomas de la DPP persisten durante más de dos semanas y siguen mermando la capacidad funcional de la madre.
¿Cuánto dura la depresión posparto?
Si no se trata, la DPP puede durar varios años, según los Institutos Nacionales de la Salud de Estados Unidos. En algunas mujeres, los síntomas persisten más allá del primer año después del parto y se prolongan hasta los primeros años de vida del niño. Es importante señalar que, con el tratamiento y el apoyo adecuados, muchas mujeres pueden recuperarse de la DPP y recobrar su bienestar emocional mucho antes.
¿Qué causa la depresión posparto?
La DPP puede deberse a una combinación de factores biológicos, hormonales, psicológicos y sociales, según el Colegio Americano de Obstetras y Ginecólogos (ACOG). Entre ellos figuran
Cambios hormonales: Tras el parto, los niveles de estrógeno y progesterona caen en picado. Estas fluctuaciones hormonales, similares a las que se experimentan antes del periodo menstrual, pueden desencadenar depresión y cambios de humor.
Antecedentes de depresión: Las mujeres que han sufrido depresión anteriormente, ya sea antes, durante o después del embarazo, tienen un mayor riesgo de padecer DPP.
Factores emocionales: Las dudas e incertidumbres sobre el embarazo son frecuentes y pueden influir en el bienestar emocional. Los embarazos no planificados o no deseados pueden afectar a la forma en que la mujer se siente con respecto a su embarazo y al feto en desarrollo. Incluso en los embarazos planificados, adaptarse a la idea de un nuevo bebé puede llevar tiempo. Los padres de bebés enfermos o que requieren estancias hospitalarias prolongadas pueden experimentar tristeza, enfado o culpabilidad, lo que puede afectar a su autoestima y a su capacidad para afrontar el estrés.
Fatiga: Las exigencias físicas del parto y la posterior recuperación pueden causar una profunda fatiga. Además, las mujeres que han tenido cesáreas pueden tardar semanas, e incluso más, en recuperar la fuerza y la energía. El agotamiento persistente puede contribuir a sentimientos de vulnerabilidad emocional y aumentar el riesgo de DPP.
Factores relacionados con el estilo de vida: La falta de apoyo de los demás y los acontecimientos vitales estresantes, como la pérdida reciente de un ser querido, las enfermedades familiares o el traslado a una nueva ciudad, pueden aumentar significativamente el riesgo de DPP. Estos factores estresantes externos pueden amplificar los retos emocionales a los que se enfrenta durante el periodo posparto.
Tratamientos de la depresión posparto
La Clínica Mayo afirma que la duración del tratamiento y la recuperación de la depresión posparto pueden variar en función de la gravedad de la depresión y de sus necesidades específicas. Si tienes una tiroides hipoactiva o alguna enfermedad subyacente que contribuya a la depresión posparto, tu médico puede tratarla o derivarte a un especialista que pueda proporcionarte el tratamiento adecuado.
Cuando la Administración de Alimentos y Medicamentos de los Estados Unidos aprobó el primer medicamento específicamente diseñado para tratar la PPD en 2019, marcó un hito importante. Una combinación de medicación y apoyo de un profesional de la salud mental puede proporcionar apoyo adaptado a sus necesidades.
Recursos de ayuda para la DPP
Comprender los síntomas, los factores de riesgo y los recursos disponibles es crucial para apoyar a las mujeres con DPP en su camino hacia la recuperación. Si usted o un ser querido está experimentando signos de DPP, puede buscar ayuda de profesionales sanitarios que puedan proporcionarle un diagnóstico y tratamiento adecuados.
Además, existen recursos como el sitio web de los CDC sobre salud reproductiva, la línea de ayuda nacional de la Administración de Servicios de Salud Mental y Abuso de Sustancias y Postpartum Support International. Estos ofrecen información, redes de apoyo y líneas de ayuda que pueden proporcionar asistencia. Recuerde que hay ayuda disponible y que nadie debe enfrentarse solo a la DPP.
Mayo 17/2023 (MedicalXpress) – Tomado de Psychology & Psychiatry – Obstetrics & gynaecology Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
may
10
En un esfuerzo por comprender los efectos de los traumatismos craneoencefálicos múltiples relacionados con el deporte, investigadores del Departamento de Neurocirugía de la Escuela de Medicina Icahn en Mount Sinai en la ciudad de Nueva York evaluaron una gran base de datos multicéntrica de más de 25,000 resultados de la Evaluación Inmediata Post-Conmoción Cerebral y Pruebas Cognitivas (ImPACT) obtenidos en jóvenes estudiantes-atletas de 2009 a 2019. En el estudio, los pacientes con antecedentes de múltiples conmociones cerebrales informaron mayores síntomas cognitivos, del sueño y neuropsiquiátricos, pero no síntomas de migraña. Esta importante distinción puede ayudar a guiar la toma de decisiones con respecto a la monitorización del paciente y el regreso al juego.
Los resultados detallados de este trabajo se describen en el artículo Effects of repetitive head trauma on symptomatology of subsequent sport-related concussion, dirigido por Addison Quinones, estudiante de medicina de la Facultad de Medicina Icahn de Mount Sinai, y publicado hoy (9 de mayo) en la revista Journal of Neurosurgery: Pediatrics.
«El estudio de las conmociones cerebrales relacionadas con el deporte ha cobrado un interés creciente entre los atletas aficionados y profesionales», afirma Quinones. «A pesar de nuestros avances, aún quedan muchas preguntas sobre las secuelas a largo y corto plazo en los atletas».
«En el estudio actual, los datos de los atletas adolescentes sugieren que el número de conmociones cerebrales previas puede afectar a la sintomatología de presentación, lo que puede orientar al personal médico en el tratamiento y la recuperación de los atletas», explica el autor principal, Tanvir Choudhri, MD, Profesor Asociado de Neurocirugía en la Escuela de Medicina Icahn en Mount Sinai, y Codirector del Programa de Neurocirugía de la Columna Vertebral en el Sistema de Salud Mount Sinai.
Los padres suelen animar a los adolescentes a participar en deportes organizados, debido a sus conocidos beneficios físicos y sociológicos. Este aumento de la participación en deportes juveniles también va acompañado de un aumento de la incidencia de conmociones cerebrales, que preocupa considerablemente a padres y profesionales médicos. Aproximadamente el 20% de los 1,7 millones de conmociones cerebrales pediátricas en Estados Unidos están relacionadas con la participación en deportes.
En este estudio, los autores evaluaron los datos de una base de datos multicéntrica de más de 25.000 evaluaciones ImPACT. El ImPACT pide al participante que valore la gravedad de 22 síntomas neurocognitivos. Todos los participantes incluidos eran estudiantes-atletas de 12 a 22 años de edad que informaron de su número anterior de conmociones cerebrales y completaron una evaluación ImPACT de referencia antes de la lesión, además de una primera prueba posterior a la lesión (PI1) y una segunda prueba posterior a la lesión (PI2).
Los pacientes que habían sufrido una conmoción cerebral (SRC1) se compararon con los pacientes que habían sufrido varias conmociones cerebrales (SRC2+), teniendo ambos grupos de pacientes características similares al inicio del estudio. El análisis multivariante mostró diferencias mínimas entre los grupos en el PI1, y el único hallazgo significativo fue la menor gravedad de los síntomas de cefalea en los pacientes SRC2+. Sin embargo, a medida que avanzaba el tiempo, se observaron mayores diferencias entre los grupos: Los pacientes SRC2+ presentaban mayores síntomas cognitivos, del sueño y neuropsiquiátricos -pero no síntomas de migraña- en comparación con los pacientes SCR1 en el PI2.
La diferencia en los síntomas de cefalea a lo largo del tiempo es un hallazgo importante, ya que los síntomas de cefalea son fácilmente observados por pacientes, padres y profesionales médicos. Comprender cómo cambian los síntomas en los estudiantes-atletas con múltiples conmociones cerebrales podría ayudar a predecir las consecuencias a largo plazo e informar sobre mejores directrices relativas a la vuelta al juego y a los estudios.
Mayo 10/2023 (MedicalXpress) – Tomado de Neuroscience – Sports medicine & Kinesiology Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
may
7
Doce personas con síntomas neurológicos persistentes tras la infección por SARS-CoV-2 fueron estudiadas intensamente en los Institutos Nacionales de Salud (NIH) y se descubrió que presentaban diferencias en sus perfiles de células inmunitarias y disfunción autonómica. Estos datos servirán de base para futuros estudios que ayuden a explicar la persistencia de los síntomas neurológicos en Long COVID. Los resultados, publicados en Neurology: Neuroimmunology & Neuroinflammation, pueden conducir a mejores diagnósticos y nuevos tratamientos.
Las personas con secuelas post-agudas de COVID-19 (PASC), que incluye la COVID persistente, presentan una amplia gama de síntomas, como fatiga, dificultad respiratoria, fiebre, dolores de cabeza, trastornos del sueño y «niebla cerebral» o deterioro cognitivo. Estos síntomas pueden durar meses o más tras la infección inicial por SRAS-CoV-2. La fatiga y la «niebla cerebral» son algunos de los síntomas más comunes y debilitantes, y es probable que se deban a una disfunción del sistema nervioso.
Los investigadores utilizaron un enfoque denominado fenotipado profundo para examinar de cerca las características clínicas y biológicas de la COVID prolongada en 12 personas que presentaban síntomas neurológicos duraderos e incapacitantes tras la COVID-19. La mayoría de los participantes presentaron síntomas leves durante la infección aguda. En el Centro Clínico de los NIH, los participantes se sometieron a pruebas exhaustivas, que incluían un examen clínico, cuestionarios, imágenes cerebrales avanzadas, análisis de sangre y líquido cefalorraquídeo y pruebas de la función autonómica.
Los resultados mostraron que las personas con COVID prolongada tenían niveles más bajos de linfocitos T CD4+ y CD8+ -células inmunitarias implicadas en la coordinación de la respuesta del sistema inmunitario a los virus- en comparación con los controles sanos. Los investigadores también encontraron aumentos en el número de linfocitos B y otros tipos de células inmunitarias, lo que sugiere que la desregulación inmunitaria puede desempeñar un papel en la mediación de la COVID prolongada.
En consonancia con estudios recientes, las personas con COVID largo también tenían problemas con su sistema nervioso autónomo, que controla las funciones inconscientes del cuerpo como la respiración, el ritmo cardíaco y la presión arterial. Las pruebas autonómicas mostraron anomalías en el control del tono vascular, la frecuencia cardiaca y la presión sanguínea con un cambio de postura. Se necesitan más investigaciones para determinar si estos cambios están relacionados con la fatiga, las dificultades cognitivas y otros síntomas persistentes.
En conjunto, los hallazgos se suman a la creciente evidencia de que los cambios inmunológicos y del sistema nervioso autónomo generalizados pueden contribuir a la COVID prolongada. Los resultados pueden ayudar a los investigadores a caracterizar mejor la enfermedad y explorar posibles estrategias terapéuticas, como la inmunoterapia.
Mayo 7/2023 (EurekaAlert!) – Tomado de News Releases Copyright 2023 by the American Association for the Advancement of Science (AAAS)
abr
25
Incluso mientras dormimos, el cerebro no descansa por completo. Sorprendentemente, el flujo sanguíneo en un cerebro dormido puede ser mayor que cuando está en estado de vigilia. Esto permite al cerebro eliminar los metabolitos de desecho, lo que es importante para prevenir el desarrollo y la progresión de disfunciones neurológicas como la demencia. Sin embargo, se desconoce el mecanismo exacto por el que el cerebro dormido aumenta el flujo sanguíneo.
Investigadores dirigidos por el director Kim Seong-Gi, del Centro de Investigación en Neurociencia por Imagen del Instituto de Ciencias Básicas de Corea del Sur, descubrieron recientemente los secretos de este fenómeno. Se descubrió que un tipo de neurona inhibidora llamada «neurona parvalbúmina (PV)» segrega un material llamado «sustancia P» que es responsable de la vasodilatación y el control del flujo sanguíneo al cerebro. El estudio se publica en la revista Proceedings of the National Academy of Sciences.
A diferencia de otras neuronas de subtipo inhibitorio, antes se pensaba que las neuronas PV GABAérgicas no liberaban sustancias vasoactivas, de ahí que su papel en la regulación del flujo sanguíneo haya sido controvertido. Para investigar el papel de las neuronas FV en la regulación del flujo sanguíneo, los investigadores expresaron una proteína opsina llamada canalrodopsina-2 (ChR2) en neuronas FV de ratón, y activaron selectivamente las neuronas FV mediante estimulación luminosa.
Las respuestas vasculares a la activación de las neuronas PV se midieron mediante imágenes ópticas de campo amplio e imágenes de resonancia magnética funcional (fMRI). Además, para identificar el papel de las neuronas PV en el flujo sanguíneo bajo anestesia, los investigadores utilizaron ketamina/xilacina para dormir a los animales.
Los resultados mostraron que, en animales ligeramente anestesiados, la estimulación de las neuronas PV inducía vasoconstricción y una disminución del flujo sanguíneo. A continuación, se producía una vasodilatación lenta y un aumento del flujo sanguíneo desde 20 segundos hasta un minuto después del cese de la estimulación. Por otra parte, en los animales activos, la actividad de las neuronas PV sólo provocó una reducción del flujo sanguíneo. Esto significa que las neuronas FV disponen de dos mecanismos diferentes para controlar el flujo sanguíneo cerebral, dependiendo de si el cerebro está despierto o dormido.
Además, los investigadores también descubrieron el mecanismo que subyace a la vasodilatación lenta observada tras la estimulación optogenética. Cuando se activan las neuronas PV, se inhiben las neuronas excitadoras cercanas, lo que provoca vasoconstricción y reducción del flujo sanguíneo. Al mismo tiempo, se descubrió que estas neuronas PV liberan un péptido denominado «sustancia P», responsable de la vasodilatación lenta observada. La sustancia P activa unas células denominadas neuronas GABAérgicas sintasa de óxido nítrico (nNOS) que segregan óxido nitroso, un conocido vasodilatador.
La presente investigación desvela por fin los factores que controlan el flujo sanguíneo al cerebro durante el sueño, y el papel hasta ahora desconocido de las neuronas PV en este proceso. El director Kim afirmó: «Nuestra investigación sugiere una nueva dirección de investigación sobre los mecanismos de control del flujo sanguíneo cerebral, con posibles implicaciones en el tratamiento del insomnio y los trastornos del sueño.»
Abril 25/2023 (MedicalXpress) – Tomado de Neuroscience Copyright Medical Xpress 2011 – 2023 powered by Science X Network
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
abr
23
Un pequeño estudio preliminar publicado hoy por la Facultad de Medicina de la Universidad de Washington en San Luis muestra una nueva y prometedora forma de prevenir la enfermedad de Alzheimer: dormir mejor.
Para el año 2050, se calcula que 13 millones de estadounidenses padecerán Alzheimer. La enfermedad empieza a afectar a la función cognitiva con la acumulación de placas amiloides en el cerebro. Los malos hábitos de sueño pueden aumentar esta acumulación de placa, pero es difícil evitar este aumento de proteínas porque la enfermedad interrumpe los ciclos de sueño. Y finalmente, una vez que hay suficiente placa, la proteína tau, que también se encuentra en el cerebro, ataca al cerebro provocando síntomas como pérdida de memoria y confusión.
Este pequeño estudio trató de romper el ciclo de falta de sueño y acumulación de proteínas ofreciendo a los participantes de entre 45 y 65 años un somnífero durante un estudio del sueño de dos noches. Estos individuos no presentaban ningún deterioro cognitivo. Este estudio sirvió como primer paso exploratorio, y en el futuro se necesitarán investigaciones más profundas.
Algunas personas recibieron 10 mg del somnífero suvorexant, otras 20 mg y otras un placebo. Los investigadores extrajeron y examinaron el líquido cefalorraquídeo cada dos horas durante 36 horas de los participantes para ver cómo cambiaban los niveles de placa y tau.
El equipo decidió administrar suvorexant en lugar de otros somníferos porque era «el primer antagonista dual de los receptores de orexina aprobado por la FDA», explica a MDLinx el autor del estudio, el doctor Brendan Lucey, profesor asociado de neurología y director del Centro de Medicina del Sueño de la Universidad de Washington.
Los resultados del estudio
Los resultados, aunque preliminares, fueron claros: los que recibieron la dosis de 20 mg del somnífero vieron descender sus niveles de amiloide entre un 10 y un 20 por ciento, y los de tau también cayeron hasta un 15 por ciento en comparación con los que recibieron un placebo. No hubo diferencias significativas en los niveles de proteína entre los individuos que recibieron 10 mg del somnífero y el grupo placebo.
«Este estudio es apasionante porque hemos demostrado que el suvorexant reduce de forma aguda la beta-amiloide y la tau fosforilada», afirma Lucey.
«Se necesitan estudios adicionales en los que los participantes reciban fármacos como suvorexant durante periodos de tiempo más largos. Dado que el suvorexant (y ahora otros antagonistas duales de los receptores de la orexina) ya está aprobado por la FDA, esperamos poder avanzar rápidamente con ensayos de fase III que prueben si esta clase de fármacos puede prevenir/retrasar la EA», prosigue.
Abril 23/2023 (MDLinx) – Tomado de Specialties & Diseases- Neurology https://www.mdlinx.com/article/an-exploratory-study-finds-sleeping-pills-may-help-ward-off-the-development-of-alzheimers/4ni8dyJ7R0prCg8Og1XDWf Copyright 2023 M3 USA Corporation.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator