oct
2
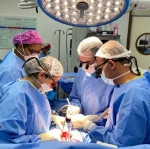 Cirujanos italianos realizaron con éxito en el hospital San Giovanni Battista, de la norteña ciudad de Turín, el primer trasplante multiorgánico de hígado-corazón en este país, y uno de los pocos en el mundo, destaca hoy un reporte.
Cirujanos italianos realizaron con éxito en el hospital San Giovanni Battista, de la norteña ciudad de Turín, el primer trasplante multiorgánico de hígado-corazón en este país, y uno de los pocos en el mundo, destaca hoy un reporte.
Un informe de esa unidad sanitaria, publicado este lunes en el sitio digital del diario Quotidiano Nazionale, señala que un equipo multidisciplinario de expertos logró mantener la conexión normal del corazón con el hígado, y trasplantó los dos órganos de manera conjunta a una paciente de 38 años, quien se recupera satisfactoriamente.
La intervención duró 12 horas y se realizó por un equipo de especialistas encabezados por los reconocidos cirujanos cardíacos y hepáticos, Giacomo Maraschioni y Damiano Patrono, respectivamente, quienes lograron realizar las conexiones vasculares al mismo tiempo.
La paciente se mantuvo con vida gracias a la circulación extracorpórea, hasta que se restableció el flujo sanguíneo en el bloque multiorgánico, y tanto el corazón como el hígado volvieron a funcionar inmediatamente
Giovanni La Valle, director del complejo universitario Ciudad de la Salud y la Ciencia de Turín, del cual forma parte el centro sanitario San Giovanni Battista, también conocido como Hospital Molinette, destacó que la realización de este trasplante combinado significó un notable avance en el tratamiento de pacientes gravemente enfermos.
«Un trasplante de este tipo permite minimizar el tiempo de sufrimiento isquémico de los órganos antes de ser trasplantados, garantizando así una mejor recuperación de su función inmediatamente después de la operación», apuntó.
Actualmente la paciente se encuentra internada en la unidad de cuidados intensivos de cirugía cardíaca del referido hospital, para continuar con el tratamiento, despierta, lúcida y respirando de forma independiente, agregó la fuente.
30 septiembre 2024|Fuente: Prensa Latina |Tomado de |Noticia
sep
6
 El consorcio internacional IciStem, co-coordinado por el Instituto español de Investigación del Sida, IrsiCaixa, ha confirmado el primer caso de un paciente que ha logrado la remisión del Virus de Inmunodeficiencia Humana (VIH) tras un trasplante de células madre que no tenía la mutación que confiere protección frente al virus.
El consorcio internacional IciStem, co-coordinado por el Instituto español de Investigación del Sida, IrsiCaixa, ha confirmado el primer caso de un paciente que ha logrado la remisión del Virus de Inmunodeficiencia Humana (VIH) tras un trasplante de células madre que no tenía la mutación que confiere protección frente al virus.
El individuo, conocido como ‘paciente de Ginebra’ y cuya identidad no se ha hecho pública, es la sexta persona que ha logrado la remisión del VIH tras un trasplante de células madre.
Se diferencia de los cinco anteriores por haber recibido células madre de un donante que no presentaba la mutación CCR5Δ32, conocida por conferir protección frente al VIH, informó este martes el IrsiCaixa.
El estudio, publicado en la revista Nature Medicine, sugiere que la mutación CCR5Δ32 «facilita la curación, pero que no es imprescindible para lograrla».
«Este caso es especialmente interesante porque nos muestra que la remisión del VIH es posible incluso sin la mutación CCR5Δ32. Además, hemos identificado cuáles serían los posibles mecanismos que han permitido la curación en este caso, abriendo nuevas vías de investigación que nos acercan cada vez más a la erradicación del VIH», afirmó el profesor de investigación ICREA en IrsiCaixa y coordinador de IciStem Javier Martínez-Picado.
El ‘paciente de Ginebra’ fue diagnosticado con VIH en mayo de 1990 y comenzó inmediatamente el tratamiento antirretroviral.
En enero de 2018 fue diagnosticado con un sarcoma mieloide y, en julio del mismo año, se sometió a un trasplante de células madre procedentes de un donante compatible.
Un mes después del trasplante, las pruebas ya mostraban que las células sanguíneas del paciente habían sido totalmente reemplazadas por las del donante, y esto iba acompañado de una disminución de las células portadoras del VIH en su cuerpo.
Antes del trasplante, a pesar de la optimización del tratamiento antirretroviral, el paciente presentaba aún virus con capacidad para replicarse.
En cambio, tras el trasplante, el equipo médico y científico observó una drástica reducción de los parámetros relacionados con el VIH: ninguna partícula del virus, un reservorio indetectable y ninguna respuesta inmunitaria que indicara que el cuerpo estaba reconociendo la presencia del virus.
«El paciente de Ginebra ha sido el primero en lograr una remisión prolongada en el tiempo”, indicó la investigadora senior en IrsiCaixa y coordinadora de IciStem Maria Salgado.
Anteriormente, ya se habían realizado trasplantes sin la mutación CCR5Δ32 en otros pacientes con VIH, pero, si se detenía el tratamiento, aparecía un rebrote viral, aunque más lento que el que se observaría en una persona con VIH no trasplantada, han indicado los investigadores.
El equipo investigador ha propuesto varias hipótesis para explicar por qué este paciente ha logrado mantener el VIH bajo control sin tratamiento y señalan que «es clave la aloinmunidad, es decir, la interacción entre el sistema inmunitario del donante y el del receptor».
«Después de un trasplante, las células inmunitarias del receptor perciben las del donante como una amenaza, y viceversa, lo que desencadena una batalla entre los dos sistemas inmunitarios», dijo Salgado.
Durante este enfrentamiento, muchas células inmunitarias del receptor, incluidas las infectadas por el VIH, mueren y finalmente son reemplazadas por las del donante.
«Aunque este proceso es muy agresivo para el cuerpo, es crucial para eliminar el VIH latente en las células que podría reactivar la infección», añadió IrsiCaixa.
En el caso del ‘paciente de Ginebra’, el equipo optó por administrar ruxolitinib, un medicamento inmunosupresor que tiene como objetivo reducir el daño colateral causado en la batalla inmunitaria, pero que además ha demostrado en estudios de laboratorio la capacidad de bloquear la replicación del VIH y de evitar su reactivación.
Este fármaco ha sido identificado como otro factor que ha contribuido a la remisión del VIH.
Finalmente, el equipo ha destacado el papel «crucial de las células Natural Killer (NK) en este paciente».
Se trata células que «patrullan el cuerpo con el objetivo de encontrar células peligrosas, como las infectadas por el VIH, y eliminarlas, así como mantener el sistema inmunitario alerta», según la entidad.
El caso se ha llevado a cabo en el marco del consorcio IciStem, co-coordinado por IrsiCaixa, que es un centro impulsado conjuntamente por la Fundación ‘la Caixa’ y el Departamento de Salud de la Generalitat de Catalunya, junto a la Universidad de Utrecht y lo han liderado el Hospital Universitario de Ginebra y el Instituto Pasteur.
03 septiembre 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
10
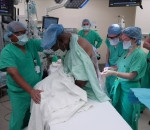 Harry Stackhouse se sometió a sus 74 años a un inusual trasplante de riñón: «Lo vi todo», cuenta después de la cirugía en la que estuvo completamente despierto, no sintió dolor, observó el órgano donado e incluso vio cómo cosían su cuerpo de nuevo.
Harry Stackhouse se sometió a sus 74 años a un inusual trasplante de riñón: «Lo vi todo», cuenta después de la cirugía en la que estuvo completamente despierto, no sintió dolor, observó el órgano donado e incluso vio cómo cosían su cuerpo de nuevo.
Stackhouse recibió el alta apenas 36 horas después del procedimiento en la clínica Northwestern Medicine, que busca realizar este tipo de operaciones sin riesgos subyacentes del uso de la anestesia general.
La cirugía duró poco más de una hora el 15 de julio y es la segunda realizada bajo el liderazgo de Satish Nadig, director del Centro Integral de Trasplantes del sistema hospitalario de Chicago. Desde entonces ya realizó un tercer trasplante.
«Estamos en un punto de inflexión en el campo de los trasplantes, al ser capaces de usar tecnologías que tenemos a nuestro alcance para llevarnos a la siguiente era», dijo Nadig a la AFP.
Puede sonar desagradable o incluso aterrador, pero los beneficios médicos del uso de la anestesia espinal (o raquídea) para trasplantes de riñón -similar a lo que se hace durante las cesáreas- está bien establecido.
La anestesia general requiere de la intubación, que puede dañar las cuerdas vocales, obstruir la función intestinal y causar una pérdida de memoria persistente, en particular en pacientes de edad avanzada.
Aunque la literatura médica menciona casos de trasplantes renales en pacientes despiertos hace varias décadas y en varios países, nunca se ha adoptado ampliamente.
En 2024 se cumplen 70 años del primer trasplante renal exitoso de un donante vivo, observa Nadig. Pero hay una reluctancia a cambiar el «statu quo».
«Sin embargo, los resultados de un trasplante renal (de este tipo) son fantásticos y es hora de que cuestionemos los paradigmas a los que nos hemos aferrado históricamente», agregó.
Recuperar una vida
Stackhouse, un pintor y decorador que tiene seis hijos, cayó enfermo en diciembre de 2019 con síntomas parecidos a los de la gripe, pero fue empeorando hasta que apenas podía caminar.
Unos meses después fue diagnosticado de covid-19 en emergencias, en la fase más peligrosa de la pandemia, y uno de sus riñones estaba fallando y el otro funcionaba solo un 2 %.
Stackhouse se resignó a someterse a sesiones de diálisis tres veces por semana, pero cuando el drenaje comenzó a fallar y sus venas a cerrarse, su hija Trewaunda, de 45 años, lo urgió a considerar un trasplante, ofreciéndose a ser testada para ser la donante.
Inicialmente reluctante a «entrometerse» en la vida de sus hijos, Stackhouse finalmente aceptó someterse al procedimiento después de una consulta con Nadig y de conocer el programa Awake Kidney, que realiza cirugías rápidas sin el uso de anestesia general en los trasplantes de riñón.
«Lo crean o no, no sentí nada, fue increíble», dijo Stackhouse a la AFP.
Es hombre conversó con los médicos durante la operación y cuando el cirujano le ofreció mostrarle el riñón, no dudó: «No imaginé que un riñón es tan grande», exclamó.
Por su edad, Stackhouse recibió el alta 36 horas después de la cirugía. El primer paciente de Nadig en ser sometido a este tipo de trasplante en mayo, salió del hospital después de 24 horas, por debajo del promedio de permanencia de cinco a siete días de hospitalización para casos con sedación.
¿Quién es elegible?
Nadig atribuye los avances a la anestesia selectiva en el abdomen y la columna, que evita el uso de opioides y permite la ingesta de alimentos más rápido, aspectos que ya han ayudado al hospital Northwestern Medicine a disminuir el tiempo promedio de internación incluso antes del programa de trasplantes.
Stackhouse asegura que tuvo una recuperación excelente: ya camina, corta el césped y prepara su barco para un viaje de pesca. Su recuperación fue más rápida que la de su hija Trewaunda, cuyo procedimiento fue con anestesia general.
«Es simplemente un regalo que le puedes dar a alguien, de solo pensar el espiral hacia el que iba, él no se veía bien», dijo a la AFP esta maestra de preescolar. «Estás devolviendo la vida de alguien».
El director del Centro de Trasplantes de la Universidad de Michigan Health, Christopher Sonnenday, elogió al equipo del Northwestern Medicine por su «importante innovación» en el campo.
«Se ha demostrado que limitar exposición a la anestesia general acelera el proceso de recuperación en todas las disciplinas quirúrgicas, y estoy seguro de que ese beneficio puede realizarse también en el trasplante de riñón», sostuvo a la AFP.
Pero solo la experiencia determinará si esta técnica se puede aplicar más ampliamente, incluyendo si se extenderá a pacientes con enfermedades preexistentes como la obesidad o enfermedades cardíacas.
08 agosto 2024|Fuente: AFP |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
24
 El Consejo General de Farmacéuticos (CGCOF) y la Sociedad Española de Farmacia Hospitalaria (SEFH) ha puesto en marcha un estudio de investigación que sentará las bases del proyecto ‘JunTOS’, que comenzó a gestarse hace dos años y que tiene como objetivo aumentar la adherencia a los inmunosupresores en los pacientes trasplantados de órganos sólidos.
El Consejo General de Farmacéuticos (CGCOF) y la Sociedad Española de Farmacia Hospitalaria (SEFH) ha puesto en marcha un estudio de investigación que sentará las bases del proyecto ‘JunTOS’, que comenzó a gestarse hace dos años y que tiene como objetivo aumentar la adherencia a los inmunosupresores en los pacientes trasplantados de órganos sólidos.
La falta de adherencia al tratamiento inmunosupresor es un problema en España, ya que entre el 20 y el 54 % de los pacientes trasplantados no cumple adecuadamente su tratamiento, aumentando el riesgo de rechazo al órgano.
El estudio, que se pilotará a través de los hospitales Son Espases (Baleares), Marqués de Valdecilla (Cantabria) y Nuestra Señora de Candelaria (Santa Cruz de Tenerife) y en las farmacias comunitarias de los respectivos territorios, reclutará a 316 pacientes a lo largo de un año completo y permitirá ofrecer ya sus primeros resultados en el primer trimestre de 2025.
El fin último es reunir a estos trasplantados de órgano sólido, como riñón, corazón, hígado, páncreas, pulmón o intestino, para ayudarles a aumentar su cumplimiento del tratamiento inmunosupresor, definiendo y mejorando su ruta asistencial y haciéndoles un seguimiento.
La directora de la Organización Nacional de Trasplantes (ONT), Beatriz Dominguez-Gil, ha celebrado el «liderazgo» español en trasplantes, pero ha expresado la necesidad de «buscar nuevas formas» de crecimiento de actividad, señalando su preocupación por el resultado después del trasplante, como es el caso de la adherencia terapéutica.
La adherencia al tratamiento inmunosupresor tras un trasplante de órgano sólido es máxima a los seis meses tras el trasplante y luego disminuye progresivamente con el tiempo. Esta falta de adherencia puede hacer que los resultados del trasplante a largo plazo no sean los esperados pese a que, hoy en día, la supervivencia tras el trasplante puede ser de décadas según el tipo de órgano trasplantado. Por ello, el estudio, en primer lugar, medirá la relación paciente-fármaco a los seis meses de haberse trasplantado.
Domínguez-Gil ha explicado que un paciente trasplantado de un órgano necesita terapia inmunosupresora de por vida. «Son muy poquitos los pacientes que desarrollan tolerancia inmunológica y dejan de necesitar esa terapia inmunosupresora. Lo habitual es que el paciente trasplantado se implique en una especie de batalla que dura toda su vida de lucha contra el propio sistema inmune, que tiende a rechazar lo que identifica como extraño. Por eso se necesita una terapia inmunosupresora que exige que estos pacientes necesiten un seguimiento de por vida», ha expresado la directora general de la ONT.
Así, los pacientes trasplantados suelen ser pacientes polimedicados y, además, son pacientes cada vez también más complejos en cuanto a edad, comorbilidad y a dificultades para hacer un buen cumplimiento de esa terapia «complicada», tal y como ha explicado.
Por tanto, ha agradecido el objetivo del proyecto de contribución, por parte de la farmacia comunitaria y hospitalaria, de dar soporte al paciente trasplantado y a los propios equipos trasplantadores en garantizar esa adherencia al tratamiento y unos hábitos de vida saludable en el paciente trasplantado.
«El proyecto promete convertir nuevamente a España en líder en otro ámbito: la implicación de la farmacia en el seguimiento y el cuidado del paciente trasplantado», ha dicho.
Ana Sangrador, vocal nacional de Farmacia Hospitalaria y miembro del grupo Farmatrasplante de la Sociedad Española de Farmacia Hospitalaria (SEFH), ha recordado que la baja adherencia conlleva un mayor riesgo de hospitalizaciones, visitas a urgencias y de la propia mortalidad. «La no adherencia conduce a que se produzca un rechazo agudo, a la pérdida del injerto, a la aparición de anticuerpos y al rechazo celular», ha advertido. De hecho, la baja adherencia es responsable del 36 % de los rechazos que se producen en estos pacientes.
De hecho, ha puesto sobre la mesa que, según diversos estudios, por cada 10 % de disminución de adherencia se incrementa un 8 % el riesgo de la pérdida de ese injerto en niños.
Además, los pacientes trasplantados cada vez viven más, cada vez se trasplantan pacientes de mayor edad, lo cual es un éxito, pero también llevan una mochila de comorbilidades que puede influir negativamente. «Le estamos pidiendo adherencia a muchas cosas: al tratamiento inmunosupresor, a la rehabilitación, a las analíticas, citas médicas, hábitos saludables, a todos los demás medicamentos por los efectos de los inmunosupresores», ha dicho.
Entre otros condicionantes que causan la no adherencia en los pacientes, ha destacado: menor edad en los hombres; menor apoyo social; la ruralidad (por una menor accesibilidad a la sanidad); nivel cultural bajo; creencias negativas sobre los medicamentos; y la elevada complejidad terapéutica.
En este sentido, Ana Belén Martín, responsable de Cohesión Asociativa de Alcer, ha destacado que para los pacientes «esta iniciativa acerca al paciente y farmacéutico para poder conocer la importancia de la adherencia de su tratamiento inmunosupresor, asi como los efectos adversos que puedan aparecer, tener una mayor adherencia al tratamiento y supervivencia del injerto».
Por su parte, la secretaria general de Consejo General de Farmacéuticos, Raquel Martínez, ha señalado que «esta iniciativa aspira a aprovechar al máximo esa segunda oportunidad para la vida que representa un trasplante, acompañando al paciente en su proceso de aceptación de su nueva situación, ayudándole y enseñándole a cumplir su tratamiento de la forma más adecuada posible».
«Hace algo más un año presentamos públicamente la idea de este proyecto de mejora de la adherencia que, desde su nombre, JunTOS, era ya una declaración de intenciones para aprovechar todo el potencial de nuestra profesión en favor del paciente, colaborando desde los diferentes ámbitos de trabajo de la profesión farmacéutica, en este caso la farmacia hospitalaria y la comunitaria. Ahora damos un nuevo paso con la puesta en marcha de este estudio de investigación que ayudará a mejorar la adherencia a los tratamientos y la calidad de vida de los pacientes trasplantados», ha expresado, por su parte, el presidente del CGCOF, Jesús Aguilar Aguilar.
23 julio 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
sep
22
 Los dispositivos de implante cerebral podrían tener un impacto transformador en la salud humana. Ahora la empresa de Elon Musk, Neuralink, puede probar sus implantes en un ensayo con humanos.
Los dispositivos de implante cerebral podrían tener un impacto transformador en la salud humana. Ahora la empresa de Elon Musk, Neuralink, puede probar sus implantes en un ensayo con humanos.
«El futuro va a ser un lugar extraño», dijo Elon Musk en 2020, al explicar los posibles usos de los implantes cerebrales desarrollados por su empresa de neurotecnología Neuralink.
Durante los últimos siete años, la empresa ha estado desarrollando un chip informático diseñado para ser implantado en el cerebro, donde monitoriza la actividad de miles de neuronas.
El chip, oficialmente considerado una «interfaz cerebro-ordenador» (BCI), consiste en una minúscula sonda que contiene más de 3.000 electrodos unidos a hilos flexibles más finos que un cabello humano.
Musk quiere vincular el cerebro con los ordenadores para poder descargar información y recuerdos del interior de la mente, como en la película de ciencia ficción «Matrix», de 1999.
Además de utilizar la tecnología para tratar enfermedades como la ceguera y la parálisis, Musk ha expresado su ambición de utilizar Neuralink para lograr la telepatía humana, que, según él, ayudaría a la humanidad a prevalecer en una guerra contra la inteligencia artificial. También ha dicho que quiere que la tecnología proporcione a la gente «supervisión».
Neuralink reveló el martes (19.09.2023) que ha recibido la aprobación de la Administración de Alimentos y Medicamentos de EE.UU. (FDA) para poner en marcha su primer estudio clínico en humanos.
¿Ciencia ficción o realidad
¿Son factibles algunas de las ideas de ciencia ficción de Musk? La respuesta es: no.
«No podemos leer la mente de las personas. La cantidad de información que podemos descodificar del cerebro es muy limitada», afirma Giacomo Valle, ingeniero neuronal de la Universidad de Chicago (Estados Unidos).
Juan Álvaro Gallego, investigador en BCI del Imperial College de Londres (Reino Unido), se muestra de acuerdo, y afirma que es difícil imaginar que las BCI nos lean la mente en esta vida.
Un mono implantado con Neuralink juega a Pong con su mente.Imagen: Youtube.com/Neuralink
ʺEl problema fundamental es que no sabemos realmente dónde o cómo se almacenan los pensamientos en el cerebro. No podemos leer los pensamientos si no entendemos la neurociencia que hay detrás de ellos», declaró Gallego a DW.
Usos clínicos de las BCI basados en la realidad
Musk mostró por primera vez la tecnología Neuralink en 2019, presentando un cerdo con un chip Neuralink implantado en el cerebro y un video de un mono controlando una paleta del videojuego Pong con la mente.
Pero el potencial de las BCI va mucho más allá de unos animales que juegan.
Según Gallego, esta tecnología se desarrolló en un principio para ayudar a comunicarse a personas paralizadas por lesiones medulares o afecciones como el síndrome de enclaustramiento, en el que el paciente está plenamente consciente pero no puede mover ninguna parte del cuerpo excepto los ojos.
ʺSi pudiéramos traducir su comunicación interna a palabras en un ordenador, cambiaría su vidaʺ, afirma Gallego.
El nacimiento de la neuroética
A largo plazo, según Valle, las BCI plantean «una serie de problemas éticos» que deberán ser estudiados detenidamente por investigadores, empresas, organismos de financiación, reguladores y los propios usuarios.
La tecnología está dando lugar a un nuevo campo de investigación moral: la neuroética. Es aquí donde los debates se vuelven más de ciencia ficción.
ʺPor ejemplo, ¿cuáles son las consecuencias de las violaciones de la privacidad cuando los datos en cuestión se refieren a los pensamientos de las personas? ¿Cómo garantizar que la falta de acceso no agrave la desigualdad social? ¿Qué ocurre cuando esta información puede introducirse directamente en el cerebro? ʺ, plantea Valle.
Al fin y al cabo, el papel de la ciencia ficción es prepararnos para lo que pueda depararnos el futuro.
Las advertencias sobre la vigilancia y el control tecnológico ya estaban presentes en novelas de principios del siglo XX, como «Un mundo feliz», de Aldous Huxley, y «1984», de George Orwell. ¿Las hemos escuchado?
Referencia
Neuralink Clinical Trial. Neuralink’s First-in-Human Clinical Trial is Open for Recruitment.
20/09/2023
Fuente: (DW.com) Tomado Ciencia- Global
© Neuralink 2023
abr
15
En el proceso de fabricación de organoides, la tecnología de bioimpresión no sólo facilita la creación y el mantenimiento de formas y estructuras biológicas complejas en 3D, sino que también permite la estandarización y el control de calidad durante la producción. Y la adición de inteligencia artificial, que puede validar el potencial del producto en el proceso de fabricación, permite proporcionar una fuente de células para el organoide más estandarizada en términos de viabilidad, función, etc. En otras palabras, se espera que la bioimpresión combinada con la inteligencia artificial permita realizar diagnósticos en tiempo real de los organoides y, en última instancia, obtener modelos in vitro homogeneizados de alta calidad.
El profesor Hyungseok Lee, del Departamento de Ingeniería Mecánica y Biomédica de la Universidad Nacional de Kangwon, expuso su opinión sobre el futuro desarrollo de la fabricación de organoides el 6 de marzo en Cyborg and Bionic Systems.
Los organoides con capacidad de autoorganización y ensamblaje tienen amplias perspectivas de investigación y aplicación. Además de la simulación más básica del desarrollo de órganos humanos que no puede estudiarse en modelos animales, los organoides también pueden reproducir patologías humanas en lugar de animales para completar la investigación. Además, debido a la cómoda personalización de las fuentes celulares, los organoides también podrían utilizarse como «sustitutos» de pacientes clínicos para predecir personalmente los mejores agentes terapéuticos.
Sin embargo, un organoide tan utilizado se enfrenta a la dificultad de estandarizar su producción. Debido a las diferencias en el experimentador, las condiciones de cultivo y las condiciones celulares, el organoide, aunque permite modelizar la enfermedad, no puede mostrar propiedades estrictamente consistentes para su aplicación en el cribado de nuevos fármacos, especialmente en el proceso de cuantificación. Además, mantener todos los nutrientes, factores de crecimiento y metabolitos en equilibrio constante es un reto técnico durante el crecimiento del organoide, lo que también puede causar discrepancias con el tejido diana real.
La bioimpresión, especialmente la bioimpresión por extrusión, permite la fabricación estandarizada de componentes organoides con una composición y estructura celular compleja, controlando la calidad y minimizando la intervención humana. Además, la tecnología de bioimpresión también podría facilitar la automatización de los procesos de fabricación. La alta resolución es fundamental para la bioimpresión de organoides, con lo que se espera realizar la fabricación de organoides vascularizados con red de perfusión y superar la limitación del transporte pasivo de sustancias.
La inteligencia artificial está acaparando actualmente la atención por su capacidad para supervisar y controlar la calidad del objeto final que se explota. El proceso de bioimpresión que incorpora para crear organoides monitoriza en tiempo real el estado de las células y las estructuras impresas, proporcionando retroalimentación para una impresión fina que garantice la resolución. Este tipo de fabricación de órganos abre perspectivas de futuro para la modelización de enfermedades complejas y el ensayo combinatorio de nuevos fármacos.
Abril 15/2023 (EurekaAlert!) – Tomado de News Releases. Copyright 2023 by the American Association for the Advancement of Science (AAAS).

