mar
9
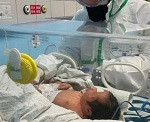 El Hospital Sant Joan de Déu ha implantado el marcapasos más pequeño del mundo, de 2 cm, a una recién nacida de 2,1 kilos tras detectar una grave alteración cardíaca durante el embarazo.
El Hospital Sant Joan de Déu ha implantado el marcapasos más pequeño del mundo, de 2 cm, a una recién nacida de 2,1 kilos tras detectar una grave alteración cardíaca durante el embarazo.
El centro sanitario ha informado este miércoles de que, después de la operación, la pequeña ha evolucionado favorablemente y, tras 20 días de ingreso hospitalario, ha recibido el alta.
Los marcapasos convencionales miden alrededor de 6 cm, un tamaño excesivamente grande para un recién nacido y que puede causar complicaciones como compresión de órganos o infecciones.
Ante esta limitación, el equipo del hospital trabajó con la empresa Abbott para disponer de un marcapasos sincronizado basado en la plataforma AVEIR específicamente adaptado a bebés, de 2 cm.
Grave enfermedad cardíaca
El diminuto marcapasos fue implantado horas después del nacimiento de la bebé, el pasado 2 de febrero, tras haber detectado durante el embarazo una grave enfermedad cardíaca.
Concretamente, durante el segundo trimestre del embarazo, los profesionales detectaron que el corazón del feto latía demasiado despacio y que estaba muy dilatado debido a un bloqueo auriculoventricular completo.
Se trata de una alteración grave del sistema eléctrico del corazón que impide que los impulsos eléctricos pasen correctamente entre sus cavidades.
Como consecuencia, el corazón late mucho más despacio de lo normal (bradicardia), lo que puede provocar que no llegue suficiente sangre y oxígeno al organismo.
Además, para intentar compensar la lentitud del ritmo cardíaco, el corazón aumenta de tamaño, como ocurrió en este caso.
Parto prematuro
A finales de enero, los especialistas de Sant Joan de Déu observaron un empeoramiento y decidieron adelantar el parto. La niña nació de forma prematura el 2 de febrero con solo 2,1 kilos de peso y una bradicardia severa que provocó un deterioro clínico, con riesgo de fallo cardíaco.
En sus primeras horas de vida se le implantó un marcapasos provisional para estabilizarla, pero el problema es que los dispositivos convencionales son demasiado grandes para un recién nacido tan pequeño.
Este reto se solucionó con el nuevo marcapasos, de aproximadamente 2 cm —el más pequeño del mundo en su categoría—, que permite estimular y coordinar el latido del corazón de forma adecuada, algo fundamental en un órgano tan pequeño y previamente dilatado, ha explicado la jefa del Servicio de Cardiología Pediátrica del hospital, Georgia Sarquella-Brugada.
Pocas horas después del nacimiento, el equipo de cirugía cardíaca, liderado por el doctor Stefano Congiu, realizó la implantación definitiva.
En la intervención participaron 16 profesionales de distintas especialidades, además de ingenieros especializados en dispositivos médicos.
La pequeña ha evolucionado favorablemente y, tras 20 días de ingreso hospitalario, ha recibido el alta. Según los médicos, podrá llevar una vida normal y solo deberá seguir controles periódicos en el hospital.
04 marzo 2026 | Fuente: EFE | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
nov
26
 Al celebrarse este lunes el Día Mundial de la Prematuridad, la Organización Panamericana de la Salud (OPS) instó a gobiernos, personal sanitario y familias a redoblar esfuerzos en la prevención, cuidado y equidad en la atención neonatal.
Al celebrarse este lunes el Día Mundial de la Prematuridad, la Organización Panamericana de la Salud (OPS) instó a gobiernos, personal sanitario y familias a redoblar esfuerzos en la prevención, cuidado y equidad en la atención neonatal.
Este 2025, bajo el lema «Brindar a los bebés prematuros un buen comienzo para un futuro esperanzador», la OPS se suma al llamado global que busca visibilizar la necesidad de garantizar igualdad en el acceso a los cuidados de calidad desde el nacimiento.
En la región de las Américas se estima que cada año alrededor de uno de cada 10 bebés nace prematuro*, lo que equivale a alrededor de 1,2 millones de niños. La prematuridad, definida como el nacimiento que se produce antes de que se completen las 37 semanas de gestación, representa una de las principales causas de mortalidad neonatal, morbilidad y discapacidad.
Los recién nacidos enfrentan un riesgo de complicaciones significativamente mayor: desde infecciones, dificultades respiratorias y crecimiento deficiente, hasta retrasos en el desarrollo neurológico, escolar y en su salud a lo largo de la vida.
Según los expertos, los desafíos son múltiples y van más allá del cuidado clínico, pues para las familias, un nacimiento prematuro implica ingresos reducidos, largas hospitalizaciones, estrés emocional, barreras de acceso a servicios y cuidados continuos.
En tanto, para la sociedad supone un costo elevado en términos de salud, apoyo psicosocial, educación especial y productividad futura.
Asimismo, para los equipos de salud exige contar con profesionales especializados, particularmente en neonatología y enfermería, recursos tecnológicos, protocolos de calidad, coordinación intersectorial y continuidad del cuidado desde la unidad neonatal hasta la primera infancia.
La OPS resalta, además, que los recién nacidos prematuros de zonas rurales, pueblos indígenas o afrodescendientes, familias en situación de pobreza o con acceso limitado a servicios de salud de calidad son quienes enfrentan mayores barreras para un comienzo saludable, por lo que llama a enfocar las acciones en esas poblaciones vulnerables.
Nota del Editor: Aunque la población conoce mejor el vocablo prematuro, en medicina se utiliza también “pretérmino” para referirse a un recién nacido que ha nacido antes de las 37 semanas de gestación.
17 noviembre 2025 | Fuente: Prensa Latina | Tomado de | Noticia
sep
22
 La Organización Panamericana de la Salud (OPS) instó hoy a los gobiernos, profesionales del sector y comunidades de la región de las Américas a priorizar cuidados seguros y equitativos desde el inicio de la vida.
La Organización Panamericana de la Salud (OPS) instó hoy a los gobiernos, profesionales del sector y comunidades de la región de las Américas a priorizar cuidados seguros y equitativos desde el inicio de la vida.
El llamado tiene lugar en el contexto de la campaña por la celebración este miércoles 17 de septiembre del Día Mundial de la Seguridad del Paciente, que persigue visibilizar y reducir los riesgos asociados a la atención médica pediátrica y neonatal.
Según los expertos los recién nacidos y niños son muy vulnerables y enfrentan mayores riesgos de daño en entornos de atención médica debido a su rápido desarrollo, necesidades específicas y dependencia de cuidadores y sistemas de salud.
Alertan, además, que un solo error en la atención médica puede tener consecuencias de por vida para la salud y el desarrollo de un niño.
Para el doctor Jarbas Barbosa, director de la OPS, “cada recién nacido y cada niño merece cuidados seguros y de calidad desde el primer momento de vida”.
“En nuestra región, errores evitables como fallos en la medicación, diagnósticos erróneos o infecciones asociadas a la atención de la salud amenazan el futuro de los más vulnerables”, dijo, por lo que llamó a cerrar estas brechas y fortalecer los sistemas de salud para protegerlos.
Datos del organismo sanitario muestran que en América Latina y el Caribe, en 2020, el 8,9% de los nacidos vivos —más de 800 000 bebés— fueron prematuros o pequeños, enfrentando riesgos elevados de condiciones prevenibles como sepsis, anomalías congénitas y complicaciones intraparto.
En tanto, la mortalidad neonatal representa más del 50% de las defunciones infantiles en la región, con la prematuridad y la sepsis entre las principales causas. Esta realidad exige atención hospitalaria 24/7, capacitación continua del personal y participación activa de las familias.
Además, medidas simples impulsadas por la OPS como el lavado de manos, la administración de esteroides antenatales, o el contacto piel a piel (método canguro) podrían evitar una proporción significativa de fallecimientos en bebés prematuros.
A nivel global, la Organización Mundial de la Salud estima que uno de cada 10 pacientes sufre daños —que son prevenibles— en entornos de atención médica, debido a errores en la prescripción de medicamentos, en el diagnóstico o a infecciones asociadas con la atención.
16 septiembre 2025 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2025. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
sep
12
 Las redes neuronales artificiales (RNA) se pueden entrenar para detectar enfermedades pulmonares en bebés prematuros analizando sus patrones de respiración mientras duermen, según una investigación presentada en el Congreso de la Sociedad Respiratoria Europea (ERS) en Viena, Austria. El estudio fue presentado por Edgar Delgado-Eckert, profesor adjunto del Departamento de Ingeniería Biomédica de la Universidad de Basilea y líder del grupo de investigación del Hospital Infantil Universitario de Suiza.
Las redes neuronales artificiales (RNA) se pueden entrenar para detectar enfermedades pulmonares en bebés prematuros analizando sus patrones de respiración mientras duermen, según una investigación presentada en el Congreso de la Sociedad Respiratoria Europea (ERS) en Viena, Austria. El estudio fue presentado por Edgar Delgado-Eckert, profesor adjunto del Departamento de Ingeniería Biomédica de la Universidad de Basilea y líder del grupo de investigación del Hospital Infantil Universitario de Suiza.
La displasia broncopulmonar (DBP) es un problema respiratorio que puede afectar a los bebés prematuros. Cuando los pulmones de un recién nacido no están desarrollados al nacer, a menudo necesitan el apoyo de un respirador o terapia de oxígeno, un tratamiento que puede estirar e inflamar sus pulmones, lo que provoca DBP. Pero identificar la displasia broncopulmonar es difícil. Las pruebas de función pulmonar suelen requerir que un adulto sople cuando se lo piden (algo que los bebés no pueden hacer), por lo que las técnicas actuales requieren un equipo sofisticado para medir las características de ventilación pulmonar de un bebé. Como resultado, la displasia broncopulmonar es una de las pocas enfermedades que se diagnostica típicamente por la presencia de una de sus principales causas, la prematuridad y la asistencia respiratoria.
Por su parte, los ANN son modelos matemáticos que se utilizan para la clasificación y la predicción. Para realizar predicciones precisas, una ANN debe entrenarse primero con una gran cantidad de datos, lo que presenta un problema cuando se trata de BPD.
El profesor Delgado-Eckert explica al respecto: «Hasta hace poco, esta necesidad de grandes cantidades de datos ha obstaculizado los esfuerzos para crear modelos precisos de enfermedades pulmonares en bebés, porque es muy difícil evaluar su función pulmonar. Pero existe una alternativa: podemos medir la respiración del bebé mientras duerme. Para ello, solo se necesita una mascarilla suave con un sensor que pueda medir el flujo y el volumen de aire que entra y sale de la nariz del bebé. Este equipo es barato y está disponible en cualquier centro clínico. Estas mediciones de varias respiraciones consecutivas (lo que llamamos respiración de marea) pueden generar grandes cantidades de datos de flujo secuencial de buena calidad. Queríamos intentar usar estos datos para entrenar una red neuronal artificial para detectar la DBP.
El equipo del profesor Delgado-Eckert estudió a un grupo de 139 bebés nacidos a término y 190 prematuros a los que se les había evaluado si padecían displasia broncopulmonar, y registró su respiración durante diez minutos mientras dormían. Para cada bebé, se utilizaron 100 respiraciones regulares consecutivas, cuidadosamente inspeccionadas para excluir suspiros u otros artefactos, para entrenar, validar y probar un tipo de ANN llamado modelo de memoria a corto y largo plazo (LSTM), que es particularmente eficaz para clasificar datos secuenciales como la respiración corriente.
El equipo utilizó el 60 % de los datos para enseñar a la red a reconocer el TLP, el 20 % para validar el modelo (para garantizar que no estuviera demasiado fijado en los datos de entrenamiento) y luego alimentó el 20 % restante de los datos al modelo, sin verlo, para ver si podía identificar correctamente a los bebés con TLP. El modelo LSTM pudo clasificar una serie de valores de flujo en el conjunto de datos de prueba no vistos como uno que pertenecía a un paciente al que se le había diagnosticado TLP o no con un 96 % de precisión.
El profesor Delgado-Eckert argumenta: «Nuestra investigación ofrece, por primera vez, una forma integral de analizar la respiración de los bebés y nos permite detectar qué bebés tienen DBP a partir del primer mes de edad corregida (la edad que tendrían si hubieran nacido en la fecha prevista) utilizando la RNA para identificar anomalías en sus patrones respiratorios. Nuestra prueba no invasiva es menos estresante para el bebé y sus padres, significa que pueden acceder al tratamiento más rápidamente y también puede ser relevante para su pronóstico a largo plazo»
El equipo ahora espera investigar si el modelo también podría usarse para evaluar a bebés apenas unas semanas después del nacimiento, para analizar la función pulmonar y predecir síntomas en niños mayores, en edad escolar, y para evaluar otras afecciones, como el asma.
10 septiembre 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
8
 El 23 de abril, día internacional del libro, llegaron a esta particular biblioteca en una UCI de neonatos los primeros ejemplares. Una iniciativa que ahora se consolida con la intención de mejorar el futuro de los niños nacidos en el Hospital Vall d’Hebrón, en España.
El 23 de abril, día internacional del libro, llegaron a esta particular biblioteca en una UCI de neonatos los primeros ejemplares. Una iniciativa que ahora se consolida con la intención de mejorar el futuro de los niños nacidos en el Hospital Vall d’Hebrón, en España.
Y es que leer a los pequeños, hasta los tres años de edad, enriquece el lenguaje, incentiva las conexiones neuronales y mejora la atención y la memoria. Algo que cobra aún mayor importancia en los bebés prematuros, al ponerse en riesgo su desarrollo, «El cerebro, para desarrollarse, necesita un entorno y estímulos adecuados. En el útero, el bebé escucha la voz de la madre y de las personas con las que habla, pero la prematuridad rompe esos estímulos. En una incubadora, escuchan otros sonidos como pitidos y silencios, que podemos compensar con la lectura», explica la Dra. Fátima Camba, adjunta del Servicio de Neonatología del Hospital Universitario Vall d’Hebron.
Un avance contra la brecha lingüística
Una lectura que también ayuda a reducir la brecha lingüística, según varios estudios, los bebés de una familia con un nivel socioeconómico medio-alto escuchan una media de 2 000 palabras por hora, mientras que los de una familia con un nivel socioeconómico bajo, 600 palabras. Así, a los tres años, los primeros habrán escuchado cerca de 20 millones de palabras más que los segundos. «Si más lenguaje a los tres años se asocia con un mayor nivel educativo y un mayor nivel educativo con una mejor salud, ¿a qué estamos esperando? ¡Leamos!» argumenta la Dra. Fátima Camba.
Por esto, la biblioteca se está ampliando poco a poco, «¡En la biblioteca de recién nacidos, todos los libros son bienvenidos!», exclama Raquel Rodríguez, supervisora del Servicio de Neonatología. «Aunque los cuentos de toda la vida, que tienen un texto con introducción, nudo y desenlace, con los cuales los progenitores pueden estar un rato leyendo mientras hacen piel con piel, son ideales» señala.
La participación de las familias es clave, su implicación ha demostrado beneficios en la salud del bebé, aumento del vínculo, y reducción de la estancia hospitalaria. «Cuando llegan, entre las numerosas cosas que les explicamos, ahora los animamos a leer a sus hijos durante el piel con piel», subraya la supervisora del Servicio de Neonatos.
Así puede ayudar al bebé la lectura con la voz de sus progenitores
«Debemos tener en cuenta que el período neonatal es un momento crítico para el desarrollo y debemos ofrecer al bebé los estímulos adecuados para potenciarlo. La voz de la madre o del padre suelen ser los mejores estímulos auditivos que puede recibir un bebé», añade la doctora Fátima Camba.
La filóloga clásica y escritora, Irene Vallejo, recuerda que «la lectura modificó nuestra capacidad para pensar que, a su vez, cambió para siempre la evolución intelectual de los seres humanos e inventó un extraordinario progreso histórico». Y los neurólogos confirman que después de este invento, nunca volvimos a ser los mismos. Así que el Hospital Vall d’Hebrón usa el poder de la lectura, para mejorar el futuro.
07 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
16
 Una pareja en Ecuador impulsa hoy acciones legales contra una clínica privada de la sureña ciudad de Cuenca, donde su bebé muriera luego de ser retenido allí por la falta de pago.
Una pareja en Ecuador impulsa hoy acciones legales contra una clínica privada de la sureña ciudad de Cuenca, donde su bebé muriera luego de ser retenido allí por la falta de pago.
Medios locales relatan que la madre fue sometida a una cesárea en la institución por un costo de 1 000 dólares, pero por complicaciones en la salud del recién nacido, el costo del procedimiento ascendió a 8 300 dólares.
Los familiares intentaron llevar al niño a un hospital público, pero le negaron la salida por la deuda.
Tras el deceso tampoco pudo ser retirado el cuerpo del bebé hasta que la Defensoría del Pueblo intervino varios días después, pues la clínica esperaba un pago de al menos una parte de la deuda.
Para la abogada Sybel Martínez, experta en temas sobre niñez, adolescencia y derechos humanos, hay que clausurar esa clínica donde un recién nacido y su cuerpo fueron utilizados como garantía de pago.
«Estos miserables indolentes, no permitieron a los padres trasladarlo a otra casa de salud, para luego impedirles retirar su cuerpo. Seis días después de su deceso, su cuerpo les fue entregado y eso porque la Defensoría intervino!», manifestó Martínez.
14 julio 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia

