mar
22
 El Hospital de Sant Pau de Barcelona ha logrado demostrar, en una muestra de 50 pacientes operadas de cáncer de pecho seguidas durante tres años, que es posible reducir el riesgo de linfedema a solo el 3% reconstruyendo la mama y el sistema linfático en la misma intervención en la que (como paso inicial) se realiza la cirugía oncológica.
El Hospital de Sant Pau de Barcelona ha logrado demostrar, en una muestra de 50 pacientes operadas de cáncer de pecho seguidas durante tres años, que es posible reducir el riesgo de linfedema a solo el 3% reconstruyendo la mama y el sistema linfático en la misma intervención en la que (como paso inicial) se realiza la cirugía oncológica.
El resultado de ese abordaje preventivo es relevante, si se tiene en cuenta que el linfedema, una enfermedad causada por la acumulación anormal de líquido en los tejidos blandos por una interrupción o alteración del sistema linfático tras el vaciado ganglionar, es la secuela más condicionante, invalidante y limitante tras la cirugía mamaria y de la radioterapia. También comporta un riesgo inmunológico importante, ya que puede causar linfangitis o infecciones del brazo que muchas veces requieren ingreso hospitalario y que incluso pueden acabar generando sepsis, con el riesgo vital que eso supone para la paciente.
Los resultados los ha presentado hoy en una rueda de prensa con motivo de la celebración en el mismo centro del Barcelona Breast Meeting, el congreso europeo que reúne a los referentes mundiales en cirugía mamaria oncológica, reconstructiva y estética. Según ha explicado Jaume Masià, director del Servicio Mancomunado de Cirugía Plástica del Hospital de Sant Pau – Hospital del Mar, son, por ahora, los únicos en Europa en aplicar esa técnica, en la que empezaron a trabajar en 2012 – “al principio era frustrante y la sociedad juzga al que se sale la norma, pero el tiempo te muestra el camino”, ha manifestado el cirujano- y que ahora usan de manera sistemática (llevan en total 80 casos).
Aplicarla obliga, de entrada, a planificar muy bien la extirpación completa del tumor y la reconstrucción inmediata de la mama y del sistema linfático, para minimizar al máximo posible las secuelas. Luego se realiza todo lo proyectado, que requiere microcirugía de precisión, con ayuda de un robot quirúrgico. Se da la circunstancia de que el Sant Pau es también el primer centro del sur de Europa -y cuarto del mundo- que cuenta con el primer robot de supermicrocirugía en linfedema (llamado Symani).
Ha precisado Masià que estudiando bien la axila y el brazo para reconstruir en la misma operación también el sistema linfático es posible evitar el linfedema a 97 de cada 100 pacientes, porque se reduce el riesgo del 32% -que es el porcentaje con el abordaje convencional- a solo un 3%. Y ha recordado que la cirugía del linfedema ha mejorado pero no “al 100%, por eso hay que prevenir”.
Aprendizaje largo y tecnología avanzada
Para generalizar esta técnica se requiere “un aprendizaje largo y tecnología robótica avanzada”, ha dicho el cirujano, que cree que su uso tardará en estar extendido al menos unos 5-10 años.
Masià, que ha destacado asimismo que “Sant Pau es una escuela (es la sede de la European School of Reconstructive Microsurgery) reconocida en toda Europa y en el mundo en este ámbito y hemos creado un polo de excelencia y de docencia que es un referente indiscutible”, ha contado con el testimonio positivo de dos pacientes, Eva y Marta, sometidas a la nueva técnica, una de ellas con reconstrucción posterior (segunda intervención) tras la cirugía oncológica.
En el Sant Pau hasta el 80% de las reconstrucciones mamarias son inmediatas (misma intervención); “hoy no hay nada que justifique no hacer la reconstrucción mamaria en la misma intervención donde operamos el tumor. Son contados los casos donde está justificado dejarlo para más adelante”, en opinión de Masià.
En el congreso se está abordando cómo, con la reconstrucción de la mama, mejorar las técnicas de reinervación del pezón, para conservar la sensibilidad erógena. Para tratar de lograrlo hay que buscar, en el momento de la mastectomía, los nervios que dan inervación a la mama y conectarlos a la estructura de reconstrucción, que suele ser tejido autólogo (por ejemplo, del glúteo de la propia paciente), con capacidad de ser reinervado.
Seguimiento de las pacientes con implantes mamarios
También se está tratando un problema relacionado con los implantes mamarios: hay que hacer seguimiento de las mujeres que los llevan porque pueden desarrollar linfoma anaplásico de células grandes, que se observa sobre todo en implantes texturados, ha indicado Masià.
“Después de 60 años de uso creciente de los implantes mamarios, aparece el carcinoma epidermoide y nuevas enfermedades que antes pasaban desapercibidas pero que ahora ya no, debido a la mayor esperanza de vida y, por tanto, al mayor envejecimiento de los implantes y a los cambios histológicos que causan en el cuerpo de la mujer”, ha añadido.
Y ha defendido que no hay que alarmar –“los implantes son seguros (…), no hay que tener miedo” – pero sí concienciar a las mujeres y a los profesionales que las atienden de que hay que hacer un seguimiento constante para detectar, y tratar a tiempo, posibles problemas. Actualmente los casos de complicaciones en mujeres con implantes se registran en algunos países y en otros no; en este caso la causa suele ser que no se hace seguimiento a las mujeres que los llevan.
21 marzo 2024| Fuente: Diario Médico| Tomado de | Medicina| Cirugía Plástica Estética y Reparadora
mar
21
 Según los nuevos resultados de un ensayo presentado en la 14ª Conferencia Europea sobre el Cáncer de Mama, en Milán, participar en un programa de ejercicio redujo el dolor y la fatiga, y mejoró la calidad de vida de las personas con cáncer de mama metastásico.
Según los nuevos resultados de un ensayo presentado en la 14ª Conferencia Europea sobre el Cáncer de Mama, en Milán, participar en un programa de ejercicio redujo el dolor y la fatiga, y mejoró la calidad de vida de las personas con cáncer de mama metastásico.
Si bien las pacientes de todas las edades se beneficiaron del ejercicio, los investigadores observaron que el mayor impacto se produjo entre las menores de 50 años. Además, añaden los autores, el estudio aporta otra evidencia sólida de que a los pacientes con cáncer metastásico se les debe ofrecer ejercicio como parte de su paquete de tratamiento y atención.
La investigación se ha presentado por Anouk Hiensch, del Centro Médico Universitario de Utrecht, en Países Bajos: “Se han realizado muchas investigaciones sobre el ejercicio en personas con cáncer en etapa temprana, pero había muy poca investigación en pacientes con enfermedad más avanzada”, ha expuesto. “Los pacientes con cáncer metastásico suelen someterse a un tratamiento continuo cuyo objetivo es prolongar su vida. Gracias a esos tratamientos, muchos viven más tiempo, pero también informan de un deterioro de su calidad de vida. Por lo tanto, necesitamos estrategias de atención como el ejercicio, que la mejoren”.
Ejercicio supervisado
El ensayo incluyó a 357 pacientes diagnosticadas de cáncer de mama metastásico con una edad promedio de 55 años: 178 participaron en un programa de ejercicio de nueve meses junto con una atención habitual y los otros 179 solo recibieron la atención habitual.
El programa de ejercicios consistió en un entrenamiento personalizado dos veces por semana, con ejercicios de resistencia, aeróbicos y de equilibrio supervisados por un fisioterapeuta o fisiólogo del ejercicio. Se animó a los pacientes de ambos grupos a realizar actividad física durante al menos 30 minutos todos los días y se les entregaron rastreadores de actividad.
Al inicio del estudio y después de tres, seis y nueve meses, los investigadores preguntaron a los pacientes sobre sus niveles de fatiga y su calidad de vida, incluido el dolor que padecían.
En general, los investigadores encontraron que las pacientes que participaron en el programa de ejercicio experimentaron menos fatiga y tuvieron una mejor calidad de vida.
Las mejoras más señaladas se produjeron en las menores de 50 años y en las que sufrían dolor al comienzo del estudio, aunque los científicos ignoran por qué el ejercicio ayuda en ese aspecto: “Creemos que podría deberse a que reduce la inflamación”, ha especulado la autora principal, quien ya ha iniciado un análisis de muestras de sangre de las participantes del ensayo en aras de tener más datos. Con base en estos hallazgos, recomendamos el ejercicio supervisado para todos los pacientes con cáncer de mama metastásico, particularmente las que experimentan dolor, como parte de su atención estándar”, ha concluido Hiensch.
El profesor Michail Ignatiadis, del Instituto Jules Bord, en Bruselas, y presidente de la 14ª Conferencia Europea sobre el Cáncer de Mama, valora el trabajo como experto independiente: “Es una buena noticia para los pacientes con cáncer de mama avanzado, porque muestra que pueden disfrutar de una mejor calidad de vida con menos fatiga y dolor si participan en un programa de ejercicio como parte de su paquete de tratamiento y atención. Las personas con cáncer metastásico no siempre pueden curarse de su enfermedad, pero pueden vivir muchos meses o años, por lo que garantizar que tengan la mejor calidad de vida posible es absolutamente vital”.
20 marzo 2024| Fuente: Diario Médico| Tomado de| Medicina| Ginecología y Obstetricia
mar
16
 Las desigualdades de género en el sector de la salud y asistencial, con salarios bajos y condiciones laborales exigentes, afectan más hoy a las mujeres, alertó la OMS. En su informe ‘Parte justa para la salud y los cuidados: el género y la infravaloración del trabajo de salud y cuidados’, la Organización Mundial de la Salud (OMS), reveló que las féminas representan el 67 por ciento de los trabajadores de la salud y asistenciales remunerados en todo el mundo.
Las desigualdades de género en el sector de la salud y asistencial, con salarios bajos y condiciones laborales exigentes, afectan más hoy a las mujeres, alertó la OMS. En su informe ‘Parte justa para la salud y los cuidados: el género y la infravaloración del trabajo de salud y cuidados’, la Organización Mundial de la Salud (OMS), reveló que las féminas representan el 67 por ciento de los trabajadores de la salud y asistenciales remunerados en todo el mundo.
Asimismo, son las encargadas del 76 por ciento de todas las actividades asistenciales no enumeradas y las tareas que recaen principalmente en ellas, por lo general son peor recompensadas o se llevan a cabo en malas condiciones. ‘La falta de inversión en los sistemas de salud provoca un círculo vicioso de trabajo no pagado en el sector de la salud y asistencial, lo que reduce la participación de las mujeres en los mercados de trabajo remunerados, perjudica el empoderamiento económico de estas y supone un obstáculo para la igualdad de género’, recalca el texto. Por otro lado, indica que, para cambiar esta situación, los gobiernos y personas implicadas en el sector de la salud, deben abordar la brecha de género en el trabajo asistencial, promover una labor asistencial de calidad; así como defender los derechos y el bienestar de los cuidadores También son necesarias labores para garantizar que las estadísticas nacionales tengan en cuenta, midan y valoren todo el trabajo en el sector de la salud y asistencial. Además, cada país, refiere, debe invertir en unos sistemas de salud pública sólidos para reducir la carga del trabajo asistencial no remunerado y mejorar la calidad de los servicios de atención. ‘Cuando las mujeres desempeñan empleos remunerados en este rubro se empoderan económicamente y los resultados de salud son mejores’, recalcó la OMS.
Ginebra, 15 marzo 2024 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A
mar
15
 Los factores de riesgo son el sexo femenino y la gravedad de la infección aguda por COVID-19. La variabilidad de los síntomas obliga a plantear diagnósticos diferenciales.
Los factores de riesgo son el sexo femenino y la gravedad de la infección aguda por COVID-19. La variabilidad de los síntomas obliga a plantear diagnósticos diferenciales.
Desde hace mucho tiempo se conocen síndromes postinfecciosos caracterizados por fatiga y debilidad. En 2020 se vincularon manifestaciones similares a la enfermedad por coronavirus 2019 (COVID-19), como astenia, intolerancia al esfuerzo, disnea, pérdida de memoria, dolor generalizado y ortostasis.
Este grupo de síntomas persistentes, comúnmente denominado COVID prolongado, síndrome post-COVID o condición post-COVID (PCC), es común y tiene una prevalencia estimada del 10 % al 30 % de los pacientes post-COVID. El impacto médico, psicosocial y económico del PCC es inmenso. En Estados Unidos, el PCC ha provocado entre 2 y 4 millones de desempleados y 170 mil millones de dólares en salarios perdidos anualmente.
Los riesgos para el desarrollo de condición post-COVID (PCC) incluyen el sexo femenino y la infección aguda grave por COVID.
Además, los pacientes con PCC pueden tener un metabolismo de la glucosa único en la tomografía por emisión de positrones cerebral, incluso en ausencia de trastornos estructurales. Esto indica una causa neuroinflamatoria del PCC en el sistema nervioso central, incluida la disfunción límbica y talámica que conduce a la hipervigilancia; sensibilidad sensorial y desregulación del lóbulo frontal/prefrontal que conduce a deterioro de la cognición y sueño no reparador; e hiperactividad simpática que conduce a un aumento del tono simpático y una disminución de la variabilidad de la frecuencia cardíaca.
Definición y criterios diagnósticos Post-Covid
Un desafío con el diagnóstico de PCC es la terminología, lo que genera estimaciones imprecisas de la prevalencia y dificulta la estandarización de la atención. Según los Centros para el Control y la Prevención de Enfermedades, las secuelas posagudas de la infección por SARS-CoV-2, abarcan a todos los pacientes con síntomas persistentes más allá de 28 días.
Según el Servicio Nacional de Salud y el Instituto Nacional para la Excelencia en Salud y Atención, el COVID-19 persistente dura entre 4 y 12 semanas después de la aparición de los síntomas. y el PCC ocurre más de 12 semanas después del inicio de los síntomas. Estos criterios de diagnóstico incluyen casos limitados a un sistema, como tos posviral y anosmia posviral, y casos que involucran manifestaciones más complejas de COVID-19.
En consecuencia, los autores de este trabajo y más tarde la Organización Mundial de la Salud han propuesto pautas concisas para definir el PCC. que incluyen pacientes con síntomas persistentes que no pueden explicarse mediante un diagnóstico alternativo.
Evolución y Examen físico
Distinguir la condición post-COVID (PCC) de otras afecciones puede ser un desafío porque los pacientes a menudo informan numerosos síntomas sistémicos. El curso se puede dividir en 3 épocas: historia médica premórbida, curso agudo de la enfermedad COVID-19 y síntomas persistentes post-COVID.
La historia premórbida de COVID debe ser integral, incluyendo el nivel funcional preexistente junto con la tolerancia a la actividad física y ocupacional. El curso agudo de COVID-19 enfatiza la ubicación de los síntomas, la duración y la gravedad de la enfermedad, lo que puede revelar una lesión orgánica secundaria a la infección por COVID, como edema pulmonar o miocardiopatía.
El síntoma persistente post-COVID se centra en la mayor preocupación del paciente, entendiendo que los mismos pueden clasificarse en 2 categorías amplias y potencialmente superpuestas: PCC con predominio de fatiga, que puede involucrar intolerancia ortostática; y PCC con predominio de dolor.
Al igual que la historia clínica, un examen físico completo debe excluir diagnósticos alternativos, como, por ejemplo, anemia, endocrinopatías, trastornos inflamatorios del tejido conectivo, apnea obstructiva del sueño, neuropatías y enfermedades malignas. Los examinadores deben evaluar la hipotensión ortostática haciendo que el paciente permanezca acostado durante 10 minutos antes de tomar el pulso y la presión arterial y luego repetir esas medidas después de que el paciente haya estado de pie durante varios minutos.
Diagnósticos diferenciales y Pruebas
Las pruebas de laboratorio de rutina, como el panel metabólico completo, el hemograma completo, el nivel de dímero D, las pruebas de función tiroidea, la velocidad de sedimentación globular y la concentración de proteína C reactiva, generalmente no revelan daño orgánico debido al COVID-19, a pesar de la persistencia de síntomas limitantes de la función.
Aunque el daño orgánico es poco común en la condición post-COVID (PCC), los ejemplos incluyen secuelas de la infección por COVID como neumonía, síndrome de dificultad respiratoria aguda, embolia pulmonar, miocarditis, miocardiopatía, artritis inflamatoria y lesión hepática o renal aguda.
En general, un panel metabólico completo para excluir anomalías electrolíticas y un hemograma completo y tasa de sedimentación eritrocítica para excluir anomalías inflamatorias son razonables en todos los pacientes que presentan síntomas post-covid persistente.
Considerando las complicaciones tromboembólicas de la COVID-19, la prueba del dímero D puede ser útil ya que valores inferiores a 0,5 mg/L tienen un buen valor predictivo negativo.
Para los pacientes que luchan contra una fatiga significativa, se descartaría la insuficiencia suprarrenal con pruebas de estimulación con corticotropina, el hipotiroidismo con estudios de función tiroidea, la apnea obstructiva del sueño con oximetría o polisomnografía nocturna y las deficiencias de micronutrientes con vitamina D y tal vez vitamina B 12.
Para los pacientes con un PCC con predominio del dolor, se debe evaluar la miopatía sustancial con determinaciones de creatina quinasa y aldolasa, y la artropatía inflamatoria se puede evaluar con anticuerpos antinucleares y factor reumatoide cuando existe una sospecha previa adecuada de trastornos autoinmunes del tejido conectivo.
Para síntomas neuropáticos como parestesias, alodinia y disestesias, se podría considerar la electromiografía. Para los pacientes con intolerancia ortostática o PCC con predominio de fatiga, a menudo se realiza electrocardiografía, ecocardiografía transtorácica y monitorización Holter con un diario de síntomas.
Ver artículo: Mueller MR, Ganesh R, Hurt RT, Berckman TJ. Post-COVID Conditions. May Clin Proc[Internet].2023[citado 14 mar 2024];98(7): 1071 8.DOI:https://doi.org/10.1016/j.mayocp.2023.04.007
12 marzo 2024| Fuent: IntraMed| Tomado de | Artículos
mar
12
 Las mujeres constituyen el 70% de los trabajadores en el sector sanitario y asistencial a nivel mundial, apenas el 25% ocupa posiciones de liderazgo. En un evento con motivo del Día Internacional de la Mujer, el Director de la Organización Panamericana de la Salud (OPS), Jarbas Barbosa, llamó a respaldar el liderazgo femenino mientras se fortalece la fuerza laboral sanitaria tras los impactos negativos de la pandemia de COVID-19.
Las mujeres constituyen el 70% de los trabajadores en el sector sanitario y asistencial a nivel mundial, apenas el 25% ocupa posiciones de liderazgo. En un evento con motivo del Día Internacional de la Mujer, el Director de la Organización Panamericana de la Salud (OPS), Jarbas Barbosa, llamó a respaldar el liderazgo femenino mientras se fortalece la fuerza laboral sanitaria tras los impactos negativos de la pandemia de COVID-19.
No podemos lograr la salud universal ni alcanzar los Objetivos de Desarrollo Sostenible (ODS) sin equidad en salud e igualdad de género en el sector de la salud», afirmó el doctor Barbosa durante el diálogo de alto nivel «El liderazgo de las mujeres en la agenda regional de salud y resiliencia», organizado por el Task Force Interamericano Sobre el Liderazgo de las Mujeres, con el apoyo del Gobierno de Canadá y bajo la coordinación de la Comisión Interamericana de Mujeres de la Organización de los Estados Americanos (CIM/OEA).
Director de la OPS resaltó las desafiantes barreras que enfrentan las trabajadoras de la salud, lo cual repercute en su bienestar económico, social y el de sus comunidades. El doctor Barbosa pidió garantizar la representación femenina en los espacios de toma de decisiones, enfatizando la importancia de escuchar sus voces. «Debemos construir sociedades más equitativas, con igualdad de género, resilientes y sostenibles», lo que implica «invertir en las mujeres y su liderazgo», destacó.
Un análisis de género y equidad del personal sanitario y social mundial realizado por la OMS revela que las diferencias de liderazgo entre hombres y mujeres son resultado de estereotipos, discriminación, desequilibrio de poder y privilegios. Además, sus desventajas se multiplican cuando se entrelazan con factores como la raza y la clase social. Las mujeres ocupan puestos de menor categoría y reciben salarios más bajos en comparación con los hombres en el sector sanitario. Esta brecha salarial de género, que alcanza el 26%, es más alta que en otros sectores.
La OPS es una de las diez organizaciones de las Naciones Unidas donde las mujeres constituyen más del 50% de su fuerza laboral. Además, la equidad y la igualdad de género son valores fundamentales de la Organización, integrados en todas las políticas, programas y en la cooperación técnica.
En la OPS, estamos comprometidos a invertir en las mujeres y creemos firmemente que incorporar las voces y perspectivas de las mujeres y las niñas en la toma de decisiones es esencial para construir sistemas de salud resilientes, algo que impactará positivamente en la salud y el desarrollo,” remarcó.
El Secretario General de la OEA, Luis Almagro, resaltó el compromiso histórico de la Organización con la igualdad de género, manifestado en sus convenciones y la Carta Democrática Interamericana. Destacó el papel pionero de la OEA en la promoción de la igualdad de género en las Américas durante casi 100 años, a través de la Comisión Interamericana de la Mujer, y mencionó el marco normativo construido por la OEA en materia de derechos de las mujeres, que ha contribuido a la vanguardia regional en temas como la paridad en procesos electorales y la mayor representación femenina en las esferas de poder.
Sin embargo, reconoció que persisten desigualdades de género en diversos ámbitos, incluido el derecho a la salud, especialmente evidenciadas durante la pandemia. Almagro destacó la necesidad de «adoptar enfoques transformadores» para modificar “las estructuras y normas sociales que perpetúan la discriminación de género.
La doctora Rhonda Sealey-Thomas, Subdirectora de la OPS, participó en el panel sobre la participación y liderazgo de las mujeres en la agenda sanitaria regional: Oportunidades y retos. Destacó el compromiso de la Organización para aumentar la representación de las mujeres en puestos de liderazgo dentro de la OPS y para garantizar que las mujeres de la región puedan llevar una vida productiva y alcanzar su pleno potencial.
En ese sentido, destacó la Política sobre el personal de salud 2030, que busca incorporar una perspectiva de género en las políticas laborales del sector de la salud. En cuanto al acceso de las mujeres a los servicios de salud, la doctora Sealey-Thomas mencionó el programa de eliminación del cáncer cervicouterino de la OPS, y enfatizó la importancia de mejorar el acceso a las pruebas y vacunas contra el VPH. «A través de la OPS, los países pueden mejorar el acceso a herramientas esenciales que pueden salvar la vida de las mujeres y darles la oportunidad de vivir vidas productivas para que puedan asumir posiciones de liderazgo.
08 marzo 2024|Fuente: OPS |Tomado de | Noticias
mar
7
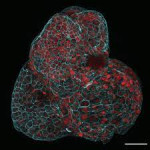 Los científicos han creado miniórganos a partir de células que flotan en el líquido que rodea al feto en el útero, un avance que creen que podría abrir nuevas áreas de la medicina prenatal. Los miniórganos u ‘organoides’ son diminutas estructuras simplificadas que pueden utilizarse para probar nuevos tratamientos médicos o para estudiar el funcionamiento de los órganos reales a los que imitan, sea que estén sanos o enfermos.
Los científicos han creado miniórganos a partir de células que flotan en el líquido que rodea al feto en el útero, un avance que creen que podría abrir nuevas áreas de la medicina prenatal. Los miniórganos u ‘organoides’ son diminutas estructuras simplificadas que pueden utilizarse para probar nuevos tratamientos médicos o para estudiar el funcionamiento de los órganos reales a los que imitan, sea que estén sanos o enfermos.
Investigadores del University College de Londres y del Hospital Great Ormond Street del Reino Unido recogieron células de muestras de líquido amniótico que fueron tomadas durante 12 embarazos como parte de las pruebas prenatales rutinarias. Después, por primera vez, cultivaron miniórganos a partir de células tomadas durante embarazos activos.
Con el tiempo, su método podría ayudar a los médicos a controlar y tratar enfermedades congénitas antes del nacimiento y a desarrollar terapias personalizadas para el bebé en el útero. ‘Estamos muy ilusionados’ con esta posibilidad, afirmó Mattia Gerli, del University College de Londres y autor del estudio publicado el lunes en la revista Nature Medicine. Las células madre de tejidos específicos que recogieron Gerli y sus colegas fueron desprendidas por el feto, como ocurre normalmente durante el embarazo.
Los científicos identificaron de qué tejidos procedían las células madre y hallaron células de los pulmones, los riñones y los intestinos. Hasta ahora, los miniórganos se obtenían de células madre de adultos que se asemejaban más al tejido adulto o de tejido fetal tras un aborto. La extracción de células del líquido amniótico elude la normativa que prohíbe extraer células madre directamente del tejido fetal, lo que permite a estos científicos obtener células de fetos en la última parte del embarazo.
En el Reino Unido, el límite legal para interrumpir un embarazo suele ser 22 semanas después de la concepción. Los científicos no pueden obtener muestras fetales después de esa fecha, lo que limita su capacidad para estudiar el desarrollo humano normal o las enfermedades congénitas más allá de ese momento. En Estados Unidos, las restricciones al aborto varían según el estado. En la mayoría es legal utilizar tejido fetal para la investigación, explicó Alta Charo, catedrática emérita de Derecho y Bioética de la Universidad de Wisconsin en Madison.
Los Institutos Nacionales de la Salud de Estados Unidos definen el tejido fetal como aquel procedente de un embrión o feto humano muerto tras un aborto espontáneo, un aborto o una muerte fetal, y el uso de tejido procedente de un aborto ha sido motivo de controversia durante mucho tiempo. Charo, que no participó en el estudio, afirma que el nuevo método no plantea los mismos problemas éticos. ‘La obtención de células a partir de líquido amniótico del que ya se toman muestras con fines clínicos estándar no parece añadir ningún riesgo físico ni para el feto ni para la mujer embarazada’, indicó en un correo electrónico. El doctor Arnold Kriegstein, que dirige el Programa de Biología del Desarrollo y de Células Madre de la Universidad de California, campus San Francisco, y quien tampoco participó en la investigación, dijo que obtener células de esta manera tiene ‘el potencial de brindar cierta información acerca del feto individual mientras está creciendo’. Y ya que cultivar miniórganos a partir de las células contenidas en el liquido amniótico tarda entre 4 y 6 semanas, la terapia prenatal cuenta con suficiente tiempo para solucionar los problemas que los médicos puedan detectar, indicó Gerli. Para examinar una aplicación práctica de su método, el equipo británico trabajó con colegas en Bélgica para estudiar el desarrollo de bebés con una afección llamada hernia diafragmática congénita, en la cual órganos como el hígado y los intestinos se desplazan hacia el tórax debido a un agujero en el diafragma.
Los pulmones no se desarrollan como deberían, y alrededor del 30% de los fetos con esta afección mueren. Si los médicos detectan la hernia, pueden operar al feto cuando todavía se encuentra en el útero. Los investigadores cultivaron organoides pulmonares a partir de células de fetos con esa afección antes y después del tratamiento y los compararon con organoides de fetos sanos.
El doctor Paolo de Coppi, uno de los autores del estudio del University College de Londres y del Hospital Great Ormond Street, dijo que pudieron evaluar el estado del niño afectado antes del nacimiento gracias a este método. Por el momento, los médicos no son capaces de decirle mucho a las familias sobre los resultados de un diagnóstico prenatal porque cada caso es diferente, explicó. La capacidad de estudiar el funcionamiento de miniórganos prenatales, agregó De Coppi, es el primer paso hacia un pronóstico más detallado y tratamientos más eficaces. Kriegstein señaló que es necesario seguir investigando. ‘Estamos en una fase muy temprana’, añadió, ‘y tendremos que esperar para ver su utilidad a largo plazo’. El Departamento de Salud y Ciencia de The Associated Press recibe apoyo del Grupo de Medios Educativos y de Ciencia del Instituto Médico Howard Hughes. La AP es la única responsable de todo el contenido.
05 marzo 2024 | Fuente: AFP| Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A

