jul
19
 La Organización Meteorológica Mundial (OMM) confirmó hoy la puesta en funcionamiento de una herramienta digital mejorada para ayudar a las personas a protegerse contra los rayos ultravioleta del sol.
La Organización Meteorológica Mundial (OMM) confirmó hoy la puesta en funcionamiento de una herramienta digital mejorada para ayudar a las personas a protegerse contra los rayos ultravioleta del sol.
Cada año, 1 600 millones de trabajadores, en particular los que laboran al aire libre, están expuestos a este tipo radiación (UV), aseguró por su parte la Organización Internacional del Trabajo (OIT).
«Y es probable que esta cifra aumente con el cambio climático», dijo el jefe de la Subdivisión de Seguridad y Salud en el Trabajo y Medio Ambiente de Trabajo de la OIT, Joaquim Pintado.
Un grupo de organismos de las Naciones Unidas respaldó la nueva versión de la aplicación SunSmart Global UV, capaz de funcionar en todos los dispositivos móviles y con prestaciones adicionales.
La OIT, el Programa de las Naciones Unidas para el Medio Ambiente, la Organización Mundial de la Salud y la OMM presentaron la iniciativa por primera vez en 2022, con el propósito de facilitar el acceso a previsiones meteorológicas y sobre radiaciones UV.
Según precisó hoy la OMM en su página web, la App actualizada integra flujos de datos nacionales y locales, y es compatible con varios idiomas, entre ellos, alemán, árabe, chino, español, francés, inglés, italiano, neerlandés y ruso.
Además, incluye una versión para tabletas y permite a los usuarios hacer un seguimiento de los niveles de radiación UV y recibir consejos personalizados sobre protección solar para un máximo de 10 lugares.
Dicha herramienta está disponible de forma gratuita, aseguró la fuente.
Para celulares y tabletas con SO Android
17 julio 2024|Fuente: Prensa Latina |Tomado de |Noticia
jul
15
 La Organización Mundial de la Salud (OMS) manifestó hoy preocupación por el empeoramiento de la situación sanitaria en la República Democrática del Congo (RDC), donde crecen los casos de cólera, sarampión y viruela símica (Mpox).
La Organización Mundial de la Salud (OMS) manifestó hoy preocupación por el empeoramiento de la situación sanitaria en la República Democrática del Congo (RDC), donde crecen los casos de cólera, sarampión y viruela símica (Mpox).
De acuerdo con la responsable de emergencias de la OMS, Adelheid Marschang, en lo que va de año el país registró 20 685 casos de cólera y 65 415 de sarampión, lo que habla de un escenario complejo en materia de sanidad.
A esto se unen los problemas que ocasiona la escalada del conflicto en el este del país, que impide en muchos casos el acceso a servicios de salud, así como la ayuda humanitaria en sentido general.
Otro aspecto significativo son los desplazamientos masivos de personas hacia áreas más seguras, pero donde en la mayoría de los casos existe hacinamiento y no hay condiciones de acceso a agua potable o servicios de saneamiento.
Este es un serio problema que puede propagar aún más las enfermedades, alertó el organismo.
Según Marschang, solo en Kivu Norte, una de las provincias más afectadas por el conflicto, se registraron más de 12 800 casos de cólera y 21 muertes asociadas a esta enfermedad hasta el pasado 30 de junio.
También en esa provincia, la coordinadora del programa para la promoción de la salud, Désiré Buyana, alertó la víspera que del 24 de junio al 10 de julio fueron identificados 21 casos de Mpox, distribuidos en zonas sanitarias de Nyiragongo, Goma y Karisimbi.
La mayoría de los enfermos son personas refugiadas que huyeron de la violencia, quienes viven en grupos y tienen muchos problemas relacionados con la higiene, la alimentación y la vivienda.
«Esta enfermedad Mpox es extremadamente contagiosa y en estas condiciones decimos que la provincia de Kivu Norte corre un gran riesgo de sufrir una catástrofe humanitaria», dijo Buyana a Actualité CD.
La OMS señaló que en lo que va de año prestó servicios sanitarios de emergencia a unas 460 000 personas, mediante tareas de vigilancia y rastreo de casos notificados de enfermedades, transporte y análisis de muestras o gestión de la construcción de centros de tratamiento de agua en los campamentos.
Sin embargo, subrayó la responsable de emergencias, las necesidades son mucho mayores, existe poco financiamiento y además muchas trabas para lograr que la ayuda llegue a los necesitados.
12 julio 2024|Fuente: Prensa Latina |Tomado de |Noticia
jul
2
 La agencia de salud canadiense, Health Canada, anunció hoy el retiro del mercado de una marca de productos de protección solar debido a una posible contaminación por hongos.
La agencia de salud canadiense, Health Canada, anunció hoy el retiro del mercado de una marca de productos de protección solar debido a una posible contaminación por hongos.
Alrededor de nueve lotes de Suntegrity Impeccable Skin Sunscreen Foundation fueron sacados de la venta en todo el país, confirmó la agencia, aunque no especificó cuántos tubos de los productos se vendieron en Canadá.
Health Canada aconseja a los canadienses consultar con su proveedor de atención médica antes de suspender el uso de los protectores solares teñidos afectados o si tienen algún problema de salud.
Suntegrity Skincare declaró en un aviso urgente en línea que retiró voluntariamente varios tonos de la base de protección solar el 24 de mayo después de «descubrir una separación del producto que causaba un olor inusual y un recuento de moho microbiológico superior al aceptable» luego de una prueba en uno de los lotes.
«Si compró este producto directamente en nuestro sitio web o en Amazon, verifique el número de lote, que se encuentra en la parte posterior del tubo, en la línea de engarzado superior donde está sellado el tubo», recomendó la compañía.
La línea de cuidado de la piel agregó que cualquier persona que haya comprado este producto puede enviar un correo electrónico a la compañía directamente con su número de pedido, número de lote del producto, nombre y una foto del tubo para recibir un reembolso.
29 junio 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
1
 El Consejo General de Colegios Farmacéuticos (CGCOF) ha lanzado este viernes la campaña «Cuidados del verano 2024″ en la que recuerdan a la población los riesgos de las radiaciones solares para la salud, en general, y la piel y los ojos, en particular, además del peligro de deshidratación en caso de calor excesivo.
El Consejo General de Colegios Farmacéuticos (CGCOF) ha lanzado este viernes la campaña «Cuidados del verano 2024″ en la que recuerdan a la población los riesgos de las radiaciones solares para la salud, en general, y la piel y los ojos, en particular, además del peligro de deshidratación en caso de calor excesivo.
Según ha informado el Consejo General de Colegios Farmacéuticos en nota de prensa, esta campaña de sensibilización aprovechará el potencial en educación para la salud de la red en más de 22 000 farmacias y los más 56 000 farmacéuticos que desarrollan su labor asistencial en estos centros sanitarios.
La campaña ofrece recomendaciones sobre fotoprotección, tanto de la piel como ocular, la importancia de mantener en verano una buena hidratación y sugerencias sobre el uso de determinadas plantas medicinales en el periodo estival con propósitos terapéuticos para complementar el cuidado de la piel frente al sol y la hidratación ayudando a restaurar el equilibrio de electrolitos en el cuerpo.
Los consejos farmacéuticos, disponibles en la página del CGCOF y compartidos en redes con la etiqueta #TuFarmacéuticoInforma y #CuidadosDelVerano, pasan por recomendar fotoprotectores solares de amplio espectro, aumentado las precauciones en niños, embarazadas y mayores.
Además, recuerdan que la radiación acelera el envejecimiento e instan a mantener los cuidados en los entornos urbanos, aunque la polución pueda reducir la intensidad de la radiación solar.
Y en caso de utilizar medicamentos fotosensibilizantes se debe tener especial precaución, revisar el prospecto y consultar con el médico o farmacéutico ante cualquier duda.
Se insiste en la protección ocular y se desmontan bulos como que en días nublados no hay que llevar gafas de sol o que los niños no tienen que usarlas. De hecho sus ojos son seis veces más sensibles a la radiación ultravioleta que los de los adultos.
La campaña subraya que el cuidado de la piel también comienza desde el interior por lo que una correcta hidratación juega un papel crucial en el cuidado de la piel y de la salud en el verano.
Entre ellos, los farmacéuticos citan las vitaminas E y C y los ácidos grasos Omega-3, que se pueden encontrar en frutas, verduras, hortalizas, frutos secos o pescados.
Finalmente, recuerdan que en verano es importante mantener una buena hidratación y beber entre 2 y 2,5 litros de agua al día, junto a la ingesta de frutas y verduras y aconseja evitar el consumo de bebidas alcohólicas y con cafeína, ya que aumenta la eliminación de agua a través de la orina y la sudoración.
28 junio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jun
29
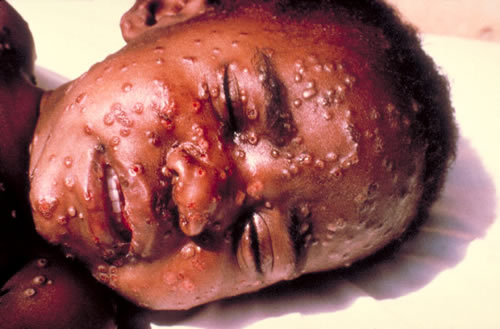 La Organización Mundial de la Salud (OMS) indicó que en África la Mpox (viruela símica) se está propagando hoy aceleradamente de forma peligrosa y pidió adoptar medidas urgentes para detenerla.
La Organización Mundial de la Salud (OMS) indicó que en África la Mpox (viruela símica) se está propagando hoy aceleradamente de forma peligrosa y pidió adoptar medidas urgentes para detenerla.
Al mismo tiempo, científicos advirtieron sobre una cepa que se extiende en la República Democrática del Congo, donde se ha detectado en 24 de 26 provincias.
La viruela símica es una enfermedad infecciosa causada por un virus del mismo nombre que puede provocar una erupción dolorosa llenas de pus, inflamación de los ganglios linfáticos y fiebre, la mayoría de las personas se recuperan totalmente, pero algunas enferman gravemente y hasta pueden morir.
Según declaró la jefa técnica de la OMS para la Mpox, Rosamund Lewis, existe «una necesidad crítica de abordar el reciente aumento de los casos en África», incluso, debido a la cantidad de contagios detectados en el Congo, situación declarada como una emergencia de salud pública.
Durante junio, se declararon una gran cantidad de casos de la enfermedad y dos personas murieron en Sudáfrica, pero lo preocupante es que para combatir el brote mundial se utilizaron vacunas y tratamientos, que no están disponibles en el Congo, admitió.
Este año, se han reportado aproximadamente 8 600 casos de viruela símica y 410 fallecimientos en esa nación africana, datos confirmados por Cris Kacita, médico a cargo de las operaciones en el programa de la viruela símica del país.
«Al ritmo que van las cosas, corremos el riesgo de convertirnos en una fuente de casos para otros países», dijo Kacita, quien opinó que el actual brote se ha convertido en la peor epidemia de viruela símica debido a que 24 de las 26 provincias del Congo se vieron afectadas.
También John Claude Udahemuka, de la Universidad de Ruanda, investigó sobre el brote en la provincia congoleña de Kivu del Sur y aseguró que la cepa que se propaga allí es una versión mutada del clado I mpox endémica, muy peligrosa y con tasas de letalidad de alrededor del 5 % en adultos y del 10 % en niños.
En 2022, una forma diferente y menos grave del virus (el clado llb) se propagó por todo el mundo, en gran parte a través del contacto sexual entre hombres, lo que puede estar sucediendo en Kivu del Sur, donde la enfermedad se extiende particularmente entre trabajadores sexuales.
27 junio 2024|Fuente: Prensa Latina |Tomado de |Noticia
jun
27
 El vitiligo es la enfermedad despigmentante más frecuente (afecta al 1,6 % de la población), pero más allá del impacto físico, los pacientes hacen frente al emocional por el estigma social que provoca y que deriva en una alta prevalencia de diagnósticos de depresión y ansiedad, más del 50 % de los afectados.
El vitiligo es la enfermedad despigmentante más frecuente (afecta al 1,6 % de la población), pero más allá del impacto físico, los pacientes hacen frente al emocional por el estigma social que provoca y que deriva en una alta prevalencia de diagnósticos de depresión y ansiedad, más del 50 % de los afectados.
En rueda de prensa con motivo del día mundial de esta enfermedad, el presidente de la Asociación de Pacientes con Vitiligo (ASPAVIT), Luis Ponce de León, ha presentado la campaña «Vitiligo: más allá de lo que se ve» que se inicia este martes en Madrid con un autobús que recorrerá las calles de la capital hasta el 1.° de julio para concienciar y sensibilizar sobre la enfermedad.
Este autobús circulará también por Barcelona, del 2 al 8 de julio, y por Valencia, del 10 al 15.
Ponce de León ha señalado la importancia de que la sociedad visibilice que «la piel de los pacientes con vitiligo está sana», lo único que ocurre es que los melanocitos, que son las células encargadas de la producción de melanina y responsables del color de la piel, pelo y mucosas dejan de ejercer su función por una cuestión de genética o inmunológica.
El vitiligo es una enfermedad crónica autoinmune que provoca pérdida de pigmentación, pese a no ser una enfermedad grave tiene una importante repercusión en la calidad de vida por el «el cambio constante que se produce en el cuerpo debido a la despigmentación y que más allá de la estética, afecta mentalmente», según ha relatado el presidente de ASPAVIT.
Ponce de León ha comentado que la adolescencia suele ser la peor etapa, por el estigma que provoca y que contribuye a la baja autoestima y al aislamiento social.
El jefe del servicio de dermatología del Hospital Universitario Fundación de Alcorcón, José Luis Estebaranz, ha explicado que la enfermedad se caracteriza por «la aparición de manchas blancas en la cara y en otras partes del cuerpo, generalmente de forma simétrica lo que repercute en la imagen del paciente».
Estebaranz ha comentado que algo tan cotidiano en época estival como ir a bañarse a playas o piscinas, se convierte en un reto para estas personas.
Por ello, ha insistido en acabar con los falsos mitos sobre esta enfermedad como, por ejemplo, que es contagiosa, lo que lleva al rechazo y la discriminación.
No hay tratamiento curativo, pero muchos efectivos
También ha comentado que «el 60 % de dermatólogos y médicos Atención Primaria dice a sus pacientes, por desconocimiento, que no hay tratamiento efectivo para su patología, lo que frustra aún más».
Estebaranz ha asegurado que no hay tratamientos curativos, pero sí efectivos para cada fase «como la fototerapia para estimular el melanocito, que combinado con inmunomoduladores consigue repigmentaciones significativas».
Además, ha dicho, «hay tratamientos de corticoides orales e inmunosupresores».
Ha insistido en que hay que tratar a estos pacientes ya que muchas veces tienen déficit de vitamina D y otras comorbilidades, como enfermedades del tiroides, alopecia areata, artritis reumatoide, diabetes o psoriasis, que se suman a trastornos psiquiátricos.
Este experto ha explicado que el vitiligo puede debutar en cualquier momento de la vida si bien el 50 % lo hace antes de los 30 años. Cuando antes aparece, la carga genética es mayor y el vitiligo es más intenso y con mayor afectación.
Para los próximos años, Estebaranz ha avanzado que habrá «muchas moléculas vía oral y vía tópica, que ayudarán muchísimo al paciente» y ha comentado que la investigación está muy involucrada en ensayos clínicos para revertir la alteración molecular.
Por su parte, el presidente de ASPAVIT ha comentado que, en España, solo el 0,2 % de las personas con vitiligo están diagnosticadas por lo que ha pedido más agilidad para que el paciente sea derivado al equipo dermatológico de su centro hospitalario de referencia.
«Tanto a nivel médico como social hemos de conseguir que no se banalice la enfermedad, hay que normalizar la patología», ha señalado.
La campaña, que hoy comienza, ha sido puesta en marcha por la biofarmacéutica Incyte, tiene el aval de ASPAVIT y ha sido revisada por la Fundación Piel Sana de la Asociación Española de Dermatología y Venereología (AEDV).
El director general de Incyte Biosciences Iberia, Juan Díaz, ha reconocido que el vitiligo es una enfermedad compleja, pero el compromiso de la biofarmacéutica es poner a disposición de los pacientes tratamientos innovadores y soluciones a necesidades no cubiertas.
La campaña también se difundirá en redes sociales mediante el hashtag #VitiligoInvisible y la página www.esvitiligo.es dirigida a la población en general, para promover la inclusión y el respeto hacia quienes viven con la enfermedad.
25 junio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia

