abr
13
 El ministro de los Pueblos Indígenas de Brasil, Eloy Terena, calificó como crítica la situación sanitaria existente hoy en el municipio de Dourados, declarado en emergencia por el aumento de casos de chikunguña.
El ministro de los Pueblos Indígenas de Brasil, Eloy Terena, calificó como crítica la situación sanitaria existente hoy en el municipio de Dourados, declarado en emergencia por el aumento de casos de chikunguña.
Durante una visita a la localidad, el titular subrayó la necesidad de una respuesta conjunta de las autoridades para enfrentar la enfermedad, al afirmar que “cuando se trata de salud, de vidas humanas, la responsabilidad es global”, citó la Agencia Brasil.
Según datos del gobierno de Mato Grosso del Sur, desde enero hasta inicios de abril se confirmaron mil 764 casos de chikunguña en el estado, incluidos 37 en gestantes, mientras otros mil 893 permanecen en análisis.
De ese total, en Dourados se registran 759 casos probables, la mayor cifra en la región, un escenario que golpea con mayor fuerza a las localidades indígenas de la zona.
Así lo evidencia el hecho de que, de los siete fallecimientos reportados en Mato Grosso del Sur, cinco ocurrieron en la Reserva Indígena de Dourados, incluidos dos bebés menores de cuatro meses.
El Ministerio de Integración y Desarrollo Regional de Brasil reconoció el estado de emergencia el pasado 30 de marzo, tras el decreto municipal emitido días antes sobre el tema.
Con relación al avance de la enfermedad, el gobierno federal anunció nuevas medidas para combatir el mosquito Aedes aegypti, interrumpir la transmisión y reforzar la atención sanitaria.
Entre las acciones, se destinan aproximadamente 3,1 millones de reales (600 000 dólares) para asistencia humanitaria, limpieza urbana, manejo de residuos y fortalecimiento de la vigilancia epidemiológica.
Asimismo, equipos de la Fuerza Nacional del Sistema Único de Salud fueron desplegados para apoyar a brigadas locales y personal de salud indígena.
El Ministerio de Salud prevé además la contratación temporal de 50 agentes de combate a endemias, junto con el apoyo de 40 militares, con el objetivo de intensificar las labores de control vectorial y reducir la presión sobre los servicios de salud.
Terena también llamó a reforzar la gestión de residuos sólidos en las comunidades indígenas, al señalar que la acumulación de basura favorece la proliferación de criaderos del mosquito transmisor, y abogó por proyectos estructurales que garanticen servicios de recolección en igualdad de condiciones con las zonas urbanas.
04 abril 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
13
 El Ministerio de Salud de Ecuador reportó que hoy se registra en el país el primer caso de la variante Clado Ib del virus de la viruela símica (Mpox).
El Ministerio de Salud de Ecuador reportó que hoy se registra en el país el primer caso de la variante Clado Ib del virus de la viruela símica (Mpox).
Esta variante reviste un especial interés sanitario debido a que presenta una mayor capacidad de contagio respecto a otras previamente identificadas en el territorio nacional, advirtió la entidad.
El Ministerio señaló que la identificación precisa de este caso fue posible gracias al trabajo del Laboratorio de Referencia Nacional (INSPI), que ha fortalecido su capacidad de respuesta y caracterización del virus para mejorar la vigilancia epidemiológica.
Ante la situación, las autoridades sanitarias emitieron una alerta epidemiológica extensiva a todo el Sistema Nacional de Salud con el objetivo de garantizar el cumplimiento de protocolos científicos de vigilancia.
Asimismo, ordenó a los equipos técnicos intensificar el monitoreo frecuente y el seguimiento de posibles contactos para contener cualquier foco de transmisión.
El Gobierno llamó a la población a reforzar la higiene de manos, evitar el contacto con personas que presenten síntomas visibles y acudir inmediatamente a un centro de salud ante cualquier sospecha de contagio.
Además, recalcaron la importancia de no automedicarse.
En 2024 Ecuador reportó al menos cinco casos de viruela símica, aunque no de la cepa considerada más contagiosa.
Dicha enfermedad se manifiesta a través de erupciones o lesiones en la piel que suelen aparecer en el rostro, manos y pies, y los síntomas iniciales incluyen fiebre, escalofríos, dolor de cabeza intenso, dolores musculares y de espalda, agotamiento y la inflamación de los ganglios linfáticos.
03 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
10
 Tras una década sin contagios, el Ministerio de Salud y Asistencia Social (Mspas) confirmó el primer caso de chikungunya en Guatemala, en el departamento de San Marcos, fronterizo con México, trascendió hoy.
Tras una década sin contagios, el Ministerio de Salud y Asistencia Social (Mspas) confirmó el primer caso de chikungunya en Guatemala, en el departamento de San Marcos, fronterizo con México, trascendió hoy.
En principio reportaron el contagio como dengue, pero luego dio positivo a esta enfermedad transmitida por el mosquieto Aedes aegypti, el mismo que provoca además una tercera: el zika, describió el diario local Prensa Libre.
Ocurrió en una zona cercana a los estados mexicanos de Chiapas y Quintan Roo, en los cuales las autoridades notificaron 12 infestados, amplió el reporte.
Al ser un área de alta movilidad, se incrementa el riesgo de introducción y expansión de la enfermedad en territorio chapín, acotó.
El Mspas, según el texto, también mencionó otros cuatro casos sospechosos en los departamentos de Escuintla, Chiquimula y en la capital.
La Organización Panamericana de la Salud (OPS) mantiene una alerta epidemiológica desde el año pasado por el aumento sostenido del chikungunya en países de América.
Igualmente, por la “reanudación” de la transmisión autóctona en zonas donde la enfermedad no se registraba desde hace años.
Frente a la propagación de la enfermedad, instó a las naciones a intensificar la vigilancia epidemiológica y de laboratorio, así como a la detección temprana y el manejo clínico de los casos.
La OPS recomendó, asimismo, fortalecer las acciones para el control del vector que transmite el virus.
Al cierre de marzo pasado, a partir de sus propios datos, existían más de 23 mil 600 casos en la región, con aproximadamente ocho mil 400 confirmados por laboratorio.
De acuerdo con datos divulgados por el propio medio, en 2015 Guatemala archivó 658 casos positivos de chikungunya, al año siguiente solo 11 y desde entonces estuvo sin contagios.
09 abril 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
8
 Especialistas dominicanos recomendaron hoy mantener vigilancia epidemiológica y medidas preventivas ante la circulación en Estados Unidos de la variante BA.3.2 de la covid-19, aunque descartaron que represente por el momento una señal de alarma inmediata.
Especialistas dominicanos recomendaron hoy mantener vigilancia epidemiológica y medidas preventivas ante la circulación en Estados Unidos de la variante BA.3.2 de la covid-19, aunque descartaron que represente por el momento una señal de alarma inmediata.
La presidenta de la Sociedad Dominicana de Neumología y Cirugía del Tórax, Maribel Jorge, indicó que, aunque la variante no ha sido detectada en el territorio nacional, sí se ha identificado en zonas de Estados Unidos con alta presencia de población hispana, lo que aumenta el riesgo de introducción, especialmente durante el asueto de Semana Santa.
En ese contexto, exhortó a la población a mantener medidas de prevención, sobre todo personas con enfermedades respiratorias como el asma, quienes no deben exponerse a personas con síntomas gripales u olvidar sus medicamentos si se desplazan a playas o ríos.
Por su parte, el virólogo Robert Paulino explicó que la variante BA.3.2, también denominada “Cicada”, evidencia que la evolución del virus sigue activa, aunque hasta el momento no hay indicios de mayor gravedad clínica.
No obstante, advirtió que República Dominicana, por su alta conectividad con Estados Unidos y Europa, podría recibir nuevas variantes en etapas tempranas, sumado a factores como la baja percepción de riesgo en la población y una cobertura desigual de dosis de refuerzo.
El especialista señaló que, aunque esta variante no necesariamente provocaría más hospitalizaciones o muertes, sí podría generar aumentos sostenidos de contagios, impactando la productividad y la demanda de servicios de salud.
Asimismo, alertó sobre el riesgo de subdetección si no se fortalecen los sistemas de monitoreo, incluyendo el acceso a pruebas diagnósticas.
“Más que alarmarnos, debemos aprovechar para reforzar la vigilancia epidemiológica, mejorar la comunicación en salud pública y promover la vacunación, especialmente en grupos de riesgo”, indicó.
Entre los síntomas asociados a esta nueva variante figuran fiebre, tos, dolor de garganta, congestión nasal, fatiga y pérdida del olfato o del gusto.
01 abril 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
6
 El número de casos de la enfermedad de manos, pies y boca en Vietnam durante el primer trimestre del año fue cinco veces superior al de igual etapa de 2025, según un informe oficial conocido hoy.
El número de casos de la enfermedad de manos, pies y boca en Vietnam durante el primer trimestre del año fue cinco veces superior al de igual etapa de 2025, según un informe oficial conocido hoy.
Entre enero y marzo de 2026 se registraron en todo el país 25 094 casos de este padecimiento (4 900 en la misma etapa del año precedente) y cuatro de los enfermos fallecieron, detalló el Ministerio de Salud de la nación.
El grueso de los pacientes (18 031, o el 71,9 % del total) correspondieron a la región sur del país y el 99,3 % de los casos se presentaron en niños menores de 10 años, con la mayor incidencia en los del grupo de uno a cinco años (92,7).
Ante esta situación la cartera sanitaria orientó reforzar la comunicación para que las familias de los pacientes, el personal médico, y la ciudadanía conozcan la enfermedad de manos, pies y boca, su agente causal, las vías de transmisión, los grupos de edad más afectados, los principales síntomas, las complicaciones y los métodos de prevención.
Además, los centros de atención médica deben preparar la infraestructura, el personal, los medicamentos, los productos químicos, los suministros y el equipo necesario en sus instalaciones para garantizar que estén listos para recibir y tratar a los pacientes.
La de manos, pies y boca es una enfermedad infecciosa aguda causada por un virus, para la cual no existe actualmente un tratamiento específico ni una vacuna, y que se caracteriza por fiebre, dolor de garganta y lesiones en la mucosa oral y la piel, principalmente en forma de ampollas.
Según los expertos, la mayoría de los casos son leves, pero en algunos de ellos la enfermedad progresa rápidamente, se agrava y causa complicaciones peligrosas.
En la actualidad el tratamiento de esta enfermedad se centra principalmente en el control de los síntomas y la atención al paciente, como la administración de antifebriles y analgésicos, y en asegurar una hidratación adecuada si el enfermo presenta fiebre alta.
31 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia
abr
3
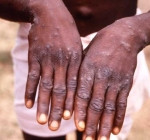 El Gobierno de la República Democrática del Congo (RDC) se prepara hoy para anunciar el fin de la epidemia de viruela símica (Mpox), ante la disminución de los casos, que se mantienen por debajo del umbral considerado alarmante.
El Gobierno de la República Democrática del Congo (RDC) se prepara hoy para anunciar el fin de la epidemia de viruela símica (Mpox), ante la disminución de los casos, que se mantienen por debajo del umbral considerado alarmante.
La emergencia sanitaria continental, decretada debido a esta enfermedad viral causada por un patógeno del género Orthopoxvirus, se levantó desde hace casi dos meses, pero la RDC decidió extender los protocolos nacionales hasta marzo de este año.
El Ministerio de Salud Pública, Higiene y Bienestar Social consideró en ese momento que, a pesar de la mejoría de la situación en Sierra Leona, Burundi y Uganda, y del progreso positivo de la respuesta en RDC, la enfermedad no fue erradicada y todavía es endémica.
La decisión de mantener la emergencia nacional hasta marzo de 2026 buscaba garantizar una transición exitosa hacia la integración sostenible de la respuesta en el sistema de salud, sin riesgo de un resurgimiento de la epidemia.
En este nuevo periodo, que debe comenzar en el mes de abril, se deben consolidar la vigilancia comunitaria, las capacidades de respuesta rápida, los planes de contingencia, las reservas estratégicas y la consideración de la vacunación preventiva, indicó el Ministerio.
30 marzo 2026 | Fuente: Prensa Latina | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2026. Agencia Informativa Latinoamericana Prensa Latina S.A. | Noticia

