ene
15
Existe poca evidencia sobre los efectos de la prematuridad sobre el posterior desarrollo del niño, por lo que un grupo internacional de investigadores ha llevado a cabo una revisión sistemática y posterior metaanálisis para estudiar las consecuencias asociadas a los distintos grados de prematuridad. Read more
ene
15
Alrededor de un 20 % y un 30 % de pacientes no responden de manera satisfactoria a los tratamientos de la artritis reumatoide (AR) pese a los avances de los últimos años. Esta es una de las conclusiones que se alcanzaban en el congreso anual celebrado por la Sociedad Española de Reumatología (SER). «Seguimos sin poder curar la enfermedad y seguimos sin conocer cuál es el tratamiento óptimo en un paciente individual», asegura, al respecto, el presidente de esta sociedad, el reumatólogo José Luis Andreu Sánchez, jefe de servicio en el Hospital Universitario Puerta de Hierro de Majadahonda (Madrid).
 Otra de las conclusiones alcanzadas respecto a la artritis reumatoide en el congreso de la SER fue la necesidad de lograr un diagnóstico y un tratamiento precoces y de una monitorización continua de la actividad inflamatoria de la enfermedad, así como la adaptación del tratamiento para conseguir un estado de remisión.
Otra de las conclusiones alcanzadas respecto a la artritis reumatoide en el congreso de la SER fue la necesidad de lograr un diagnóstico y un tratamiento precoces y de una monitorización continua de la actividad inflamatoria de la enfermedad, así como la adaptación del tratamiento para conseguir un estado de remisión.
Medicina de precisión
Andreu recuerda, además, que la artritis reumatoide es una enfermedad autoinmune sistémica que afecta predominantemente a las articulaciones. «Su órgano diana es la membrana sinovial y afecta preferentemente a mujeres en la edad media de la vida«, añade que, en todo caso, se dispone de fármacos capaces de modificar de forma decisiva su curso evolutivo y permitir que el paciente haga una vida normal. Sin embargo, explica que «necesitamos investigar en medicina de precisión para intentar definir genotipos de pacientes y/o características genéticas o proteómicas que nos ayuden a elegir qué diana terapéutica es más conveniente bloquear«.
Al menos, la incidencia de la artritis reumatoide se ha mantenido estable en las últimas décadas. «Sabemos que el tabaco está implicado en el desencadenamiento de la artritis reumatoide en población genéticamente predispuesta por lo que, si queremos reducir su incidencia, lo que tenemos que hacer es evitar que nuestros adolescentes comiencen a fumar y animar a la población a abandonar el tabaquismo«, advierte el presidente de la SER, que considera que hay razones para el optimismo puesto que «hemos avanzado mucho y en los próximos años estoy convencido de que seremos testigos de nuevos avances decisivos en esta devastadora enfermedad«.
Agentes terapéuticos
Sobre los avances más destacados que ya se han logrado en los últimos años en el diagnóstico y el tratamiento de la artritis reumatoide, Andreu menciona la generación de nuevos agentes terapéuticos, tanto agentes biológicos como inhibidores de kinasas, «que nos están permitiendo un control de la enfermedad como jamás habríamos imaginado hace tan solo 20 años«. Las nuevas investigaciones que ya se están llevando a cabo, añade, se están centrando en la identificación de nuevas dianas terapéuticas y el diseño de estrategias de tratamiento óptimas.
También considera fundamental la concienciación sobre la relevancia de un diagnóstico y tratamiento precoces y el hecho de «que hay que tener tolerancia cero sobre la actividad inflamatoria de la enfermedad, fijando como objetivo terapéutico la remisión completa de la enfermedad, entendida como tal la ausencia completa de dolor e inflamación articular y el mantenimiento de las actividades sociales y laborales de los pacientes como cuando la enfermedad aún no había aparecido«.
Objetivos
Andreu recuerda también que las principales novedades del último congreso anual de la Sociedad Española de Reumatología se centraron precisamente en el desarrollo de nuevas dianas terapéuticas en diferentes enfermedades reumáticas como la espondilitis anquilosante, la artritis psoriásica y la aparición de potentes inhibidores de citoquinas proinflamatorias de administración oral en la artritis reumatoide.
La Sociedad Española de Reumatología, en este sentido, tiene entre sus objetivos facilitar formación médica de excelencia y promover la investigación multicéntrica en las unidades de Reumatología de España. Forman parte de ella, de hecho, reumatólogos y profesionales de la salud interesados en la atención al paciente con enfermedades musculoesqueléticas y autoinmunes sistémicas. Por ello, además de atender a las necesidades profesionales de los socios, la SER también posiciona a los pacientes de estas enfermedades como un colectivo que «se merece la misma atención, excelencia en la asistencia e inversiones que los pacientes con cáncer, cardiopatía o enfermedades neurodegenerativas«.
Balance positivo
Del año y medio que lleva al frente de la SER, Andreu se muestra satisfecho con la oferta formativa que se les ha ofrecido a los socios durante este periodo, así como de la actividad de la unidad de investigación. En la actualidad, la unidad de investigación de la SER está implicada en más de 20 iniciativas, entre las que Andreu destaca el proyecto epidemiológico Episer 2016, cuyo objetivo es estimar la prevalencia en la población general adulta de enfermedades reumáticas como la artritis reumatoide, la artritis psoriásica, la espondilitis anquilosante, el lupus eritematoso sistémico, la artrosis o la fibromialgia.
Otra de las iniciativas destacadas que la SER tiene en marcha es el proyecto AR Excellence, con el que se evaluará la calidad asistencial en la atención a los pacientes con artritis reumatoide en las consultas externas de reumatología de España, identificando y priorizando para ello indicadores que la acrediten, así como fortalezas y áreas de mejora.
Paciente protagonista
Andreu también destaca el proyecto de morbilidad cardiovascular en tres enfermedades reumáticas inflamatorias crónicas (la artritis reumatoide, la artritis psoriásica y la espondilitis anquilosante), la guía de práctica clínica en artritis reumatoide o el observatorio de equidad en la asistencia a pacientes con artritis reumatoide en las distintas comunidades autónomas del país.
Los pacientes cada vez adquieren más protagonismo en las nuevas terapias y en la atención sanitaria, un hecho que Andreu considera fundamental también en el caso de las enfermedades reumáticas. «El paciente ha de convertirse en protagonista y partícipe del programa terapéutico. Debe conocer cuáles son los objetivos del tratamiento e implicarse en el programa terapéutico«, sostiene.
enero 14/2018 (immedicohospitalario.es)
ene
15
En el año 2017 se aprobó en la región de las Américas un amplio programa para combatir las enfermedades y hacer sus sistemas de salud más sostenibles y universales para el 2030. Read more
ene
15
La actividad física y el ejercicio alivian el dolor causado por la artritis y mejoran la calidad de vida de los adultos que tengan esta afección. Más de 54 millones de adultos en los Estados Unidos tienen artritis.
 Los Centro para el Control de Enfermedades de los Estados Unidos (CDC) recomiendan que los proveedores de atención médica les indiquen a sus pacientes con artritis que hagan actividad física. Los adultos con artritis pueden reducir el dolor y mejorar su funcionamiento en aproximadamente un 40 % al ser físicamente activos.
Los Centro para el Control de Enfermedades de los Estados Unidos (CDC) recomiendan que los proveedores de atención médica les indiquen a sus pacientes con artritis que hagan actividad física. Los adultos con artritis pueden reducir el dolor y mejorar su funcionamiento en aproximadamente un 40 % al ser físicamente activos.
Aconsejar a los pacientes con artritis
En un estudio reciente se halló que la cantidad de pacientes con artritis que recibió la recomendación médica de hacer actividad física había aumentado del 50 al 60 % entre el 2002 y el 2014. Aun así, 2 de cada 5 pacientes con artritis no reciben esta recomendación.
Cómo mejorar la salud de sus pacientes con artritis
- Recomienden actividad física de bajo impacto. Caminar, andar en bicicleta, nadar y las actividades en el agua son todas buenas formas de aliviar el dolor de la artritis sin el uso de medicamentos y son actividades seguras para la mayoría de los adultos. Estos tipos de ejercicio también pueden mejorar el funcionamiento de las articulaciones y el estado de ánimo de la persona. Los proveedores de atención médica pueden hablar sobre las opciones de actividad física con sus pacientes y determinar cuál es la más adecuada.
- Insten a sus pacientes a hacer 150 minutos de actividad física a la semana. Los CDC recomiendan que las personas con artritis hagan 150 minutos de actividad física moderada a la semana. Esto se puede lograr caminando 30 minutos al día, 5 días a la semana. Esos 30 minutos también se pueden hacer en 3 sesiones de 10 minutos a lo largo del día. Para las personas que no tengan certeza de cómo hacer ejercicio de manera segura, los CDC también recomiendan los programas de actividad física que se ha comprobado que mejoran la calidad de vida en las personas con artritis.
- Promuevan clases de actividad física. Respalden las clases que estén disponibles en parques, centros de recreación o comunitarios, en las casas de los abuelos aquí en nuestra Cuba local que puedan enseñarles a los adultos con artritis a sentirse lo mejor posible. Estas clases han demostrado que reducen el dolor y la discapacidad relacionada con la artritis y mejoran el movimiento y el estado de ánimo.
- Sugieran educación sobre el automanejo. Hay talleres diseñados para enseñarles a las personas con artritis y otras afecciones crónicas a manejar los síntomas y tener más confianza en cómo manejar los problemas de salud que afectan sus vidas. Las clases son guiadas por personas que tienen experiencia en cómo vivir con artritis y otras afecciones crónicas.
ene
15
La distrofia muscular miotónica es una enfermedad incurable y hereditaria con una prevalencia en el mundo de uno por cada 8000 nacimientos. Es una dolencia neuromuscular progresiva que se caracteriza por una reducción de la masa muscular, aunque también afecta a otros órganos: el corazón y el sistema nervioso central, principalmente. Tendrá un tamaño inferior al de una tarjeta de crédito, utilizará las propias células del paciente para estudiar la distrofia miotónica tipo 1.
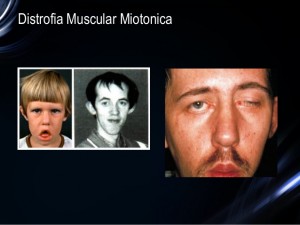 Javier Ramón, investigador principal del grupo de Biosensores para Bioingeniería del Instituto de Bioingeniería de Cataluña (IBEC) y su equipo están desarrollado ahora un dispositivo para combatir esta enfermedad. Según recoge SINC, el dispositivo «músculo en un chip», que tendrá un tamaño inferior al de una tarjeta de crédito, utilizará las propias células del paciente para estudiar la distrofia miotónica tipo 1 (DM1). Además de monitorizar la evolución de la enfermedad del paciente de forma personalizada, la plataforma también permitirá el estudio de diferentes fármacos o terapias en condiciones muy similares a las del cuerpo humano, ofreciendo una alternativa al uso de modelos animales.
Javier Ramón, investigador principal del grupo de Biosensores para Bioingeniería del Instituto de Bioingeniería de Cataluña (IBEC) y su equipo están desarrollado ahora un dispositivo para combatir esta enfermedad. Según recoge SINC, el dispositivo «músculo en un chip», que tendrá un tamaño inferior al de una tarjeta de crédito, utilizará las propias células del paciente para estudiar la distrofia miotónica tipo 1 (DM1). Además de monitorizar la evolución de la enfermedad del paciente de forma personalizada, la plataforma también permitirá el estudio de diferentes fármacos o terapias en condiciones muy similares a las del cuerpo humano, ofreciendo una alternativa al uso de modelos animales.
Los investigadores han utilizado células de la piel de pacientes, los fibroblastos, las ha reprogramado, y han fabricado con ellas el tejido muscular esquelético mediante bioimpresión 3D. Para conseguir que este tejido muscular sea funcional, han aplicado un campo eléctrico estimulando su contracción, consiguiendo así, que el tejido sea capaz de expresar una serie de metabolitos que se pueden medir como, por ejemplo, las interleucinas y citocinas, proteínas clave en enfermedades raras y autoinmunes.
Una vez se obtiene tejido funcional se integra en un dispositivo, denominado biorreactor, donde al tejido le llegará mediante canales de microfluídica, el medio que necesita para sobrevivir y los fármacos que se desean validar. También estará dotado de unos electrodos que aplicarán el campo eléctrico, y una serie de biosensores que medirán los metabolitos en tiempo real, proporcionando una serie de información esencial para el estudio de la enfermedad.
«Con este dispositivo músculo en un chip valoraremos la eficacia de los fármacos relacionados con la distrofia muscular de manera personalizada, sin el uso de animales, mediante el cultivo de células musculares del propio paciente«, comenta Javier Ramón. «Con este chip valoraremos la eficacia de los fármacosde manera personalizada, sin el uso de animales«, dice Javier Ramón.
El proyecto músculo en un chip, que en estos momento se encuentra en un estado avanzado de investigación gracias, entre otros, al impulso de la Fundación Bancaria «la Caixa», es el primero en formar parte del programa Faster Future, el nuevo programa del IBEC, dado a conocer en su décimo aniversario, con el que, mediante iniciativas de financiación colectiva, busca acelerar y llevar a la práctica clínica determinados proyectos relacionados con la salud que ya se encuentran en una fase avanzada de investigación.
El pasado año se presentó en la plataforma Giving Tuesday -encargada de dar cobertura a todas las iniciativas de diferente índole. Dentro de los proyectos, destacan los de carácter social con 73 iniciativas, le siguen los relacionados con ayudas a la discapacidad y de cooperación internacional con 50 proyectos cada uno- donde ha permanecido activo hasta el 31 de diciembre con la finalidad de recaudar los 25 000 euros en los que se ha valorado la realización de las últimas fases. «Calculamos que, si cumplimos con los objetivos de la financiación, las últimas fases del proyecto se podrían poner en marcha en enero de este año y a finales de 2019 ya podríamos tener un prototipo funcional del dispositivo», añade Ramón.
enero 14/2018 (immedicohospitalario.es)

