sep
19
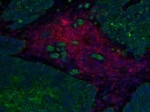 Científicos de varios centros de investigación han comprobado en ratones el potencial de una nueva inmunoterapia para combatir tumores sólidos y han demostrado la eficacia que pueden llegar a tener las «células puñal» para fortalecer las células defensivas del paciente.
Científicos de varios centros de investigación han comprobado en ratones el potencial de una nueva inmunoterapia para combatir tumores sólidos y han demostrado la eficacia que pueden llegar a tener las «células puñal» para fortalecer las células defensivas del paciente.
El trabajo ha sido coordinado por el Centro Nacional de Investigaciones Oncológicas (CNIO) y el Hospital 12 de Octubre de Madrid, y las conclusiones del trabajo se han publicado en la revista OncoImmunology.
Las estrategias que aprovechan el sistema de defensa natural del organismo para combatir el cáncer -las distintas clases de inmunoterapia- han mostrado ya buenos resultados en varios tipos de cáncer, pero todavía no en todos, ha recordado el CNIO en una nota difundida hoy.
En este contexto, este trabajo ha demostrado en modelos animales la eficacia de una nueva inmunoterapia para tratar tumores sólidos, basada en fortalecer un tipo de células del sistema inmunitario del paciente, los «linfocitos T».
El potencial terapéutico de esta nueva inmunoterapia (llamada «STAb-TIL») ha sido validado en modelos animales con un tipo de cáncer de pulmón, ha detallado el CNIO.
La técnica se basa en extraer del tumor del paciente linfocitos T, denominados «TIL» (por sus siglas en inglés), y modificarlos genéticamente en el laboratorio para potenciar su capacidad antitumoral, incrementar su número, y reintroducirlos de nuevo en el paciente para que destruyan el tumor.
Este tipo de inmunoterapia celular adoptiva que usa «TIL» ya ha demostrado una eficacia terapéutica notable en pacientes con melanoma, lo que ha propiciado la aprobación, el pasado mes de febrero, por parte de la agencia del medicamento estadounidense, de la primera terapia con esa técnica para pacientes adultos con determinados tipos de melanoma.
En otros tipos de cáncer, sin embargo, la inmunoterapia celular adoptiva con «TIL» no había mostrado beneficios clínicos, ha señalado el CNIO.
Los investigadores han empleado una nueva estrategia para fortalecer los linfocitos del paciente, y los han modificado mediante una técnica propia: las «células puñal» (o células «STAb-T»).
En ella, los linfocitos T se modifican para que puedan producir un tipo especial de anticuerpo llamado biespecífico, que puede reconocer dos dianas, una en la célula tumoral y otra en el linfocito T.
De esa manera, los anticuerpos biespecíficos ponen en contacto las células defensivas con las tumorales, facilitando la eliminación de las últimas.
La eficacia de la inmunoterapia con las células puñal «STAb-T» está siendo evaluada actualmente en un ensayo clínico «First-in-human» para el tratamiento de pacientes con determinadas leucemias.
Además, las células puñal también han demostrado recientemente en el laboratorio y en modelos animales ser más efectivas que la inmunoterapia empleada preferentemente para el tratamiento del mieloma múltiple.
El trabajo ha sido coordinado por Luis Álvarez-Vallina, jefe de la Unidad de Investigación Clínica en Inmunoterapia del Cáncer H12O-CNIO y de la Unidad de Inmunoterapia del Cáncer (UNICA) del Hospital Universitario 12 de Octubre, y su primera autora es Anais Jiménez-Reinoso.
16 septiembre 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
sep
5
 Un equipo de investigadores ha logrado, por primera vez, crear células madre sanguíneas muy parecidas a las del cuerpo humano y que han probado con ratones; este descubrimiento podría llevar en un futuro a tratamientos personalizados contra la leucemia y otros trastornos por insuficiencia de la médula ósea.
Un equipo de investigadores ha logrado, por primera vez, crear células madre sanguíneas muy parecidas a las del cuerpo humano y que han probado con ratones; este descubrimiento podría llevar en un futuro a tratamientos personalizados contra la leucemia y otros trastornos por insuficiencia de la médula ósea.
El estudio encabezado por el Instituto Murdoch de Investigación Infantil (MCRI) de Melbourne (Australia) y que publica Nature Biotechnology ha superado un importante obstáculo para producir células madre sanguíneas humanas, que pueden crear glóbulos rojos, glóbulos blancos y plaquetas, muy parecidas a las del embrión humano.
El avance conseguido por el equipo, encabezado por Elizabeth Ng, del MCRI, allana el camino para que estas células cultivadas en laboratorio puedan utilizarse en trasplantes de células madre sanguíneas y de médula ósea.
«La capacidad de tomar cualquier célula de un paciente, reprogramarla como célula madre y convertirla en células sanguíneas específicamente compatibles para el trasplante tendrá una enorme repercusión en la vida de estos pacientes vulnerables», dijo la investigadora en un comunicado del MCRI.
Hasta ahora, no era posible desarrollar en el laboratorio células madre sanguíneas humanas que pudieran trasplantarse a un modelo animal de médula ósea incapaz de producir células sanguíneas sanas.
«Hemos desarrollado un flujo de trabajo que ha creado células madre sanguíneas trasplantables que se asemejan mucho a las del embrión humano», que además pueden crearse a escala y con la pureza necesaria para su uso clínico, agregó.
El equipo inyectó estas células madre sanguíneas humanas manipuladas en laboratorio a ratones inmunodeficientes y vieron cómo se convertían en médula ósea funcional a niveles similares a los observados en los trasplantes de células de sangre de cordón umbilical.
La investigación también descubrió que las células madre cultivadas en laboratorio podían congelarse antes de ser trasplantadas con éxito a los ratones, lo que imitaba el proceso de conservación de las células madre de la sangre del donante antes de ser trasplantadas a los pacientes.
Estos hallazgos podrían dar lugar a nuevas opciones terapéuticas para diversos trastornos sanguíneos, según el también firmante del trabajo Ed Stanley, del MCRI.
«Los glóbulos rojos son vitales para el transporte de oxígeno y los blancos son nuestra defensa inmunitaria, mientras que las plaquetas provocan la coagulación para detener las hemorragias; entender cómo se desarrollan y funcionan estas células es como descifrar un complejo rompecabezas», explicó.
Al perfeccionar los métodos con células madre que imitan el desarrollo de las células madre sanguíneas que se encuentran en nuestro cuerpo «podemos comprender y desarrollar tratamientos personalizados para una serie de enfermedades de la sangre, incluidas las leucemias y la insuficiencia de la médula ósea».
Aunque el trasplante de células madre sanguíneas suele ser un elemento clave en el tratamiento de las hemopatías infantiles, no todos los niños encuentran un donante idóneo, recordó el también autor del estudio Andrew Elefanty.
Sin embargo, el desarrollo de células madre sanguíneas personalizadas y específicas para cada paciente evitará estas complicaciones, «abordará la escasez de donantes y, junto con la edición del genoma, ayudará a corregir las causas subyacentes de las enfermedades de la sangre», señaló.
La siguiente fase de la investigación, que probablemente se lleve a cabo en unos cinco años con financiación pública, consistirá en realizar un ensayo clínico de fase uno para comprobar la seguridad del uso en humanos de estas células sanguíneas cultivadas en laboratorio.
03 septiembre 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
22
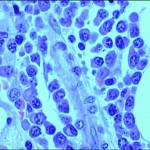 La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) ha dado luz verde a una terapia avanzada CAR-T del Hospital Clínic de Barcelona con buenos resultados y que da esperanza a pacientes con mieloma múltiple que recaen de la enfermedad y se quedan sin opciones terapéuticas.
La Agencia Española del Medicamento y Productos Sanitarios (AEMPS) ha dado luz verde a una terapia avanzada CAR-T del Hospital Clínic de Barcelona con buenos resultados y que da esperanza a pacientes con mieloma múltiple que recaen de la enfermedad y se quedan sin opciones terapéuticas.
Así lo han anunciado este viernes los investigadores del Hospital Clínic que han liderado el proyecto en una rueda de prensa en la que ha participado también el conseller de Salud en funciones de la Generalitat, Manel Balcells.
El Comité de Evaluación de Medicamentos de Uso Humano de la AEMPS ha dado el visto bueno al ARI0002h para su aprobación como medicamento de terapia avanzada de fabricación no industrial en pacientes con mieloma múltiple resistentes a tratamientos convencionales.
El visto bueno del comité de la AEMPS es el paso previo a la notificación de aprobación de la exención hospitalaria que recibirá el Clínic la próxima semana, lo que significa que a partir de entonces este hospital lo podrá administrar a los pacientes que los facultativos determinen que son candidatos.
El Clínic se convierte en el primer hospital de España autorizado para la administración del ARI0002h, el segundo tratamiento del proyecto ARI tras el ARI0001 para leucemia linfoblástica aguda para adultos de más de 25 años.
El proyecto ARI lleva el nombre de Ariana Benedé, una joven paciente que impulsó los CAR-T en el Clínic aunque no llegó a tiempo para beneficiarse de estos tratamientos porque falleció de leucemia en 2016.
Los ensayos clínicos previos liderados por el Clínic-IDIBAPS han demostrado que el 95 % de los pacientes tratados con este CAR-T mostraron respuesta al tratamiento, sin toxicidades significativas (efectos secundarios).
En el desarrollo de este CAR-T, que ha contado con el apoyo de la Fundación «la Caixa», han participado siete hospitales españoles: Hospital Clínic de Barcelona, Clínica Universidad de Navarra, Hospital Universitario de Salamanca, Hospital Virgen de la Arrixaca de Murcia, 12 de Octubre de Madrid, Virgen de Rocío de Sevilla y Clínico Universitario de Santiago.
Por ahora, la AEMPS solo ha autorizado el Clínic para poder administrar esta terapia, además de producirla, y se estima que se beneficiarán del tratamiento en la fase más inmediata medio centenar de pacientes, ha detallado el jefe del grupo de mieloma del IDIBAPS, Carlos Fernández de Larrea.
El mieloma múltiple es un tipo de cáncer que afecta a las células plasmáticas de la médula ósea y representa un 10 % de los cánceres de sangre.
Aunque existen diversos tratamientos, muchos pacientes desarrollan resistencia, lo que lleva a recaídas y a una necesidad de disponer de nuevas terapias para tratarlos.
Para este perfil de paciente que ya ha pasado por los tratamientos convencionales y ha recaído, el CAR-T es la última esperanza para sobrevivir.
19 julio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jun
8
 Un estudio en el que ha participado el Instituto de Investigación del Hospital del Mar de Barcelona ha descubierto, mediante la manipulación de una proteína, una posible vía para generar células madre de la sangre desde el laboratorio para combatir la leucemia.
Un estudio en el que ha participado el Instituto de Investigación del Hospital del Mar de Barcelona ha descubierto, mediante la manipulación de una proteína, una posible vía para generar células madre de la sangre desde el laboratorio para combatir la leucemia.
En el estudio, publicado en Nature Communications, un grupo de investigadores ha descrito el papel de la proteína IkBa en el proceso de diferenciación de las células madre hematopoyéticas, claves en la producción de sangre.
La diferenciación celular es un proceso por el cual las células madre son capaces de cambiar y transformarse en otros tipos de células, habitualmente más especializadas, que se encuentran en el cuerpo.
Según ha informado este miércoles el Hospital del Mar, la nueva investigación ha determinado que, al faltar IkBa, estas células madre entran en un estado de quiescencia, es decir, se duermen y mantienen su potencialidad para producir otras células con características distintas a las de la original.
El estado de quiescencia puede permitir el trasplante de estas células madre para usos terapéuticos o en enfermedades de la sangre de origen genético.
Así, la investigación abre la puerta a poder generar este tipo de células en el laboratorio, por la vía de inducirles a que no se diferencien ni que se conviertan en otras células antes de tiempo.
El estudio, en el que también ha colaborado el Instituto de Investigación contra la Leucemia Josep Carreras y el Centro de Investigación Biomédica en Red de Cáncer (Ciberonc), se ha llevado a cabo a partir de embriones de ratón que se habían modificado para eliminar esta proteína.
Esto permitió a los investigadores demostrar que el número de células madre hematopoyéticas que se generan en los embriones carentes de IkBa es escaso, aunque mantienen su potencial de célula madre y de convertirse en cualquier célula sanguínea.
Los resultados también han revelado que IkBa reduce los niveles de ácido retinoico, básico a la hora de inducir a las células un estado de quiescencia, es decir, que se mantengan inactivas, sin alterar sus características y sin diferenciarse.
«Al eliminar esta proteína, los niveles de ácido retinoico aumentan y esto permite que las células se duerman. Esto enriquece una población de células que hace la función de célula madre más primitiva, la más conservada, y perdura durante toda su vida», ha explicado la doctora Anna Bigas, de Instituto de Investigación del Hospital del Mar y del Instituto Josep Carreras.
Pese a presentar un número reducido, las células madre hematopoyéticas de los embriones modificados no dejaban de tener su potencial de convertirse en otras células.
Según Bigas, en un futuro se podría evitar que se diferencien las células madre hematopoyéticas «y disponer de ellas para trasplantarlas a un paciente».
En estos momentos, la única fuente viable de este tipo de tratamiento es una donación de células madre de una persona sana y que sea compatible con el enfermo.
En este sentido, este proyecto abre la puerta a avanzar hacia el objetivo de generar células madre hematopoyéticas en el laboratorio, teniendo en cuenta los beneficios de una mayor presencia de ácido retinoico, para que se puedan utilizar en múltiples aplicaciones.
«Estas irían desde trasplante directo de células madre a pacientes de leucemia, hasta al tratamiento con terapia génica de otros trastornos», ha detallado la doctora Bigas, quien ha concluido que el siguiente paso debe ser «que los resultados sean trasladables también a células humanas».
05 junio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2023. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
may
30
 La experta costarricense en cáncer infantil Gabriela Soto comentó hoy que la tasa de sobrevida de los menores del país que contraen esta enfermedad alcanza el 85 por %.
La experta costarricense en cáncer infantil Gabriela Soto comentó hoy que la tasa de sobrevida de los menores del país que contraen esta enfermedad alcanza el 85 por %.
La jefa del departamento de Hemato-oncología del Hospital Nacional de Niños lamentó el fallecimiento del 15 % restante y recordó que ese tumor maligno, el más frecuente entre los infantes ticos, reportó allí 60 enfermos en 2023, mientras que este año la cifra ya va por 22.
El cáncer de sangre –explicó- puede presentarse en tres variantes, aunque la más común en este país es la leucemia, que afecta a los glóbulos blancos, pero está también el linfoma, que ataca el sistema linfático, y el mieloma a las células plasmáticas de la médula ósea.
La experta respaldó la instauración del Día Mundial del Cáncer de Sangre cada 28 de mayo porque está destinado a crear conciencia sobre esta enfermedad y apoyar a quienes la padecen, en un planeta donde cada 27 segundos un ser humano es diagnosticado con ella, sin poder prevenirse, sino solo disminuir factores de riesgo como la obesidad, el sedentarismo y la buena alimentación.
Ese tipo de cáncer –precisan estudios- empieza en tejidos de la sangre como la médula ósea y las células del sistema inmunitario y asume variantes como la leucemia, el linfoma y el mieloma múltiple. También se le llama cáncer hematológico, sanguíneo y neoplasia sanguínea maligna.
28 mayo 2024|Fuente: Prensa Latina |Tomado de |Noticia
abr
16
 El científico franco-canadiense Michel Sadelain recibió el sábado en Los Ángeles el «Óscar de la ciencia» por su investigación sobre la modificación genética de las células inmunitarias para combatir el cáncer.
El científico franco-canadiense Michel Sadelain recibió el sábado en Los Ángeles el «Óscar de la ciencia» por su investigación sobre la modificación genética de las células inmunitarias para combatir el cáncer.
El ingeniero genético obtuvo el Premio Revelación en una ostentosa ceremonia a la que asistieron gigantes tecnológicos como Elon Musk y Bill Gates, y celebridades como Jessica Chastain, Robert Downey Jr. y Bradley Cooper.
Su trabajo llevó al desarrollo de una nueva forma de terapia llamada CAR-T, que ha demostrado una eficacia excepcional contra ciertos cánceres de la sangre.
«Es un reconocimiento extraordinario», dijo Sadelain a la AFP en la alfombra roja del Museo de los Óscar. «Es un honor aún mayor porque (…) mis colegas científicos me dijeron durante mucho tiempo que nunca funcionaría».
Lanzado en 2010, el Premio Breakthrough recompensa a «las mentes más brillantes del mundo» en campos que incluyen las ciencias de la vida, la física fundamental y las matemáticas, y se presenta como la respuesta a los Nobel respaldada por Silicon Valley. Entre sus patrocinadores fundadores figuran Sergey Brin, Priscilla Chan y Mark Zuckerberg.
Sadelain compartirá el premio de 3 millones de dólares con el inmunólogo estadounidense Carl June, quien también dirigió una investigación innovadora en este campo, independientemente de su coganador.
«El mayor placer, sin embargo, es ver a los pacientes (…) que ya no tenían ninguna oportunidad y que nos lo agradecen porque hoy están vivos gracias a las células CAR-T», afirmó Sadelain.
Sadelain estudió medicina en París y luego inmunología en Canadá, antes de emprender una investigación postdoctoral en el Instituto Tecnológico de Massachusetts, en 1989.
Tras instalarse en el Centro Oncológico Memorial Sloan Kettering de Nueva York, desarrolló una forma de utilizar un virus desactivado para reprogramar genéticamente las células T humanas de modo que desarrollaran estructuras en forma de garras llamadas receptoras de antígenos y pudieran atacar a células cancerígenas específicas.
Más allá de reconocer el cáncer, estas células T receptoras de antígeno quimérico (CAR), como las nombró Sadelain, recibieron instrucciones genéticas para armar un ejército dentro del cuerpo que permitiera eliminar al enemigo.
Hay actualmente disponibles media docena de terapias con células CAR-T aprobadas en Estados Unidos y cientos de ensayos más están en marcha.
El tratamiento ha demostrado ser eficaz contra el linfoma, determinadas leucemias y el mieloma, un cáncer de la sangre grave y complejo. Sadelain espera que la investigación permita «aplicar este tratamiento a otros cánceres».
Uno de los principales desafíos es reducir el costo del tratamiento, de más de 500 000 dólares.
Otros 20 científicos fueron distinguidos el sábado con el Premio Breakthrough por investigaciones que incluyeron fármacos para tratar la causa subyacente de la fibrosis quística, un trastorno genético que afecta a los pulmones, y el descubrimiento de las causas genéticas más comunes de la enfermedad de Parkinson.
14 abril 2024|Fuente: AFP |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2023. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia

