abr
18
Los dolores de cabeza en muchos casos pueden llegar a ser inhabilitantes y es común que se produzcan siguiendo un patrón horario siendo los momentos más frecuentes a última hora de la noche o a primera hora de la mañana, concretamente el 71 por ciento de las personas tienen cefálea asociada a un patrón horario y el 50 por ciento migrañas, según ha revelado un meta-análisis publicado en la edición online de ´Neurology´, la revista médica de la Academia Americana de Neurología (Minnesota, Estados Unidos).
Los resultados de este estudio concluyen que tanto la cefalea como la migraña tienen fuertes vínculos con el sistema circadiano, el reloj interno que regula los procesos corporales de manera que estas afecciones se suelen producir a la misma hora del día.
En el caso de la cefalea en racimos, el metaanálisis halló que los ataques alcanzaban su punto álgido entre las últimas horas de la noche y las primeras horas de la mañana.
A lo largo del año, las personas sufrían más ataques en primavera y otoño. A nivel genético, la cefalea en brotes se ha asociado con dos genes circadianos principales, y cinco de los nueve genes que aumentan la probabilidad de padecer cefalea en brotes son genes con un patrón circadiano de expresión.
Las personas con cefalea en brotes también tenían niveles más altos de cortisol y niveles más bajos de melatonina que las personas sin cefalea en brotes.
En cuanto a la migraña, mientras que el pico de ataques durante el día era amplio, desde última hora de la mañana hasta primera hora de la tarde, había un punto circadiano bajo durante la noche, cuando se producían pocos ataques. La migraña también se ha asociado a dos genes circadianos centrales, y 110 de los 168 genes asociados a la migraña eran genes con un patrón circadiano de expresión.
Las personas con migraña tenían niveles más bajos de melatonina en la orina que las personas sin migraña. Además, los niveles de melatonina eran más bajos durante un ataque de migraña.
«Los datos sugieren que estos dos trastornos de cefalea son altamente circadianos en múltiples niveles, especialmente la cefalea en racimos», asegura el autor del estudio, el doctor Mark Joseph Burish, del Centro de Ciencias de la Salud de la Universidad de Texas en Houston, Texas, y miembro de la Academia Americana de Neurología.
El meta-análisis incluyó todos los estudios disponibles sobre cefalea en racimos y migraña que incluían características circadianas. Esto incluía información sobre el calendario de los dolores de cabeza durante el día y durante el año, así como estudios sobre si los genes asociados con el reloj circadiano son más comunes en las personas con estos dolores de cabeza.
Los investigadores también analizaron estudios sobre la cefalea en racimos y la migraña y las hormonas relacionadas con el sistema circadiano, como el cortisol y la melatonina.
El doctor Joseph Burish asegura que estos resultados refuerzan «la importancia del hipotálamo» -la zona del cerebro que alberga el reloj biológico primario- y «su papel en la cefalea en racimos y la migraña». Asimismo, plantea «la cuestión de la genética de los factores desencadenantes, como los cambios en el sueño, que son desencadenantes conocidos de la migraña y son señales para el ritmo circadiano del cuerpo».
Por último, estos resultados plantean la posibilidad de utilizar tratamientos circadianos para las cefaleas que podrían incluir «tanto tratamientos basados en el ritmo circadiano -como tomar medicamentos a determinadas horas del día- como tratamientos que provoquen cambios circadianos, algo que pueden hacer ciertos medicamentos», según explica el autor del estudio.
Abril 17/2023 (IMmédico) – Tomado de Atención primaria – Neurología. Copyright 2023: Publimas Digital
abr
18
Eli Lilly and Company ha anunciado que el Comité de Medicamentos de Uso Humano (CHMP) de la Agencia Europea del Medicamentos (EMA) ha emitido una opinión positiva para el uso de mirikizumab en pacientes adultos con colitis ulcerosa (CU) activa de moderada a grave que hayan tenido respuesta inadecuada, pérdida de respuesta o fueran intolerantes a la terapia convencional o a un tratamiento biológico.
Este dictamen marca el primer paso hacia la aprobación reglamentaria europea de mirikizumab, cuya información se remite ahora a la Comisión Europea para la decisión definitiva. Una vez aprobado, este fármaco será el primer antagonista de la interleucina-23p19 (IL-23p19) autorizado para el tratamiento de la CU activa de moderada a grave en la Unión Europea. Se espera que la decisión de la Comisión Europea llegue en los próximos dos meses.
«Los objetivos terapéuticos en la colitis ulcerosa están avanzando en los últimos años y en muchos casos no consiguen alcanzarse con los fármacos actuales o se pierde su eficacia con el tiempo», afirma la Dra. María Dolores Martín Arranz, jefa de Servicio de Digestivo del Hospital Universitario La Paz. En este contexto, «la aparición de moléculas con nuevos mecanismos de acción, más selectivas y seguras, añade oportunidades para mejorar la calidad de vida de nuestros pacientes, incluso en pacientes con otras enfermedades inmunomedidadas concomitantes», añade esta experta.
La opinión positiva se basó en los resultados del programa LUCENT, que incluía dos ensayos clínicos de fase 3 aleatorizados, doble ciego y controlados con placebo: el LUCENT-1, un estudio de inducción de 12 semanas de duración, y LUCENT-2, un estudio de mantenimiento de 40 semanas, constando en total un seguimiento de 52 semanas.
En el estudio de inducción LUCENT-1 se incluyeron 1.162 pacientes en la población de eficacia primaria. Los pacientes fueron aleatorizados para recibir mirikizumab 3:1 (300 mg) por vía intravenosa (IV) o placebo IV cada 4 semanas durante 12 semanas. Tras 12 semanas de tratamiento con mirikizumab, el 24.2% (n=210/868) de los pacientes alcanzaron el objetivo primario de remisión clínica, frente al 13.3% (n=39/294) que recibió placebo.
Los pacientes que lograron una respuesta clínica (63.5%, n=551/868) con mirikizumab en el estudio LUCENT-1 fueron re-aleatorizados 2:1 para recibir inyección subcutánea de mirikizumab (200 mg) o inyección subcutánea de placebo cada 4 semanas durante otras 40 semanas en el estudio LUCENT-2. De los pacientes de LUCENT-1 que lograron una respuesta clínica a las 12 semanas, el 49,9% (n=182/365) alcanzaron la remisión clínica, y el 43,3% (n=158/365) la remisión histológica-endoscópica mucosa al año, en comparación con placebo (25,1%, n=45/179 y 21,8%, n=39/179 para la remisión clínica y la remisión histológica-endoscópica mucosa, respectivamente).
Así mismo, los pacientes tratados con mirikizumab lograron una mayor reducción del sangrado rectal y de la frecuencia de deposiciones ya a las dos semanas del tratamiento. En los estudios LUCENT también se tuvieron en cuenta nuevos criterios de valoración, como la remisión y la gravedad de la urgencia intestinal, medida con la Escala de Calificación Numérica de la Urgencia (NRS) de 0-10 centrada en el paciente, siendo cero la ausencia de urgencia y 10 la peor urgencia posible. Así, en los pacientes tratados con mirikizumab se observó una reducción en la gravedad de la urgencia intestinal ya a las dos semanas de estudio. Tras el tratamiento con mirikizumab, el 42,9% (n=144/336) de los pacientes lograron la remisión de la urgencia intestinal al año, frente al 25% (n=43/172) de los tratados con placebo.
El programa de ensayos clínicos de fase 3 LUCENT también evaluó el perfil de seguridad de mirikizumab. Pocos pacientes interrumpieron el tratamiento debido a acontecimientos adversos, y la mayoría de los acontecimientos adversos emergentes fueron de leves a moderados. Las reacciones adversas notificadas con mayor frecuencia fueron infecciones de las vías respiratorias superiores, cefalea, artralgia, erupción cutánea y reacciones en el lugar de inyección.
«Mirikizumab puede convertirse en el primer y único antagonista de la IL-23p19 autorizado a nivel europeo para la colitis ulcerosa. El desarrollo clínico de este nuevo fármaco pone de manifiesto el continuo foco de Lilly para generar innovación relevante que contribuya a mejorar la salud de los pacientes, incidiendo en el tratamiento de los síntomas que más afectan a su calidad de vida», afirmó José Antonio Sacristán, director médico de Lilly España. «La opinión positiva del CHMP representa un hito importante en el tratamiento de la colitis ulcerosa en la Unión Europea, y pone de manifiesto el compromiso de Lilly de seguir aportando opciones terapéuticas innovadoras en el área de las enfermedades autoinmunes», concluye.
Abril 17/2023 (IMmedico) – Tomado de Farmacia Hospitalaria y Gastroenterología Digestivo. Copyright 2023: Publimas Digital.
abr
17
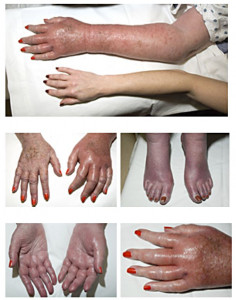 Se manifiesta como episodios de dolor ardiente asociado con pies rojos y calientes que ocasionalmente involucran las manos.
Se manifiesta como episodios de dolor ardiente asociado con pies rojos y calientes que ocasionalmente involucran las manos.
La eritromelalgia (EM) es una enfermedad debilitante rara caracterizada por episodios de dolor ardiente asociado con pies rojos y calientes y ocasionalmente las manos.
Durante los síntomas, los pies y las manos pueden estar hinchados aunque el edema no está universalmente presente o reportado.
El control endógeno de la temperatura, probablemente a través de la vasodilatación de las anastomosis arteriovenosas termorreguladoras, puede ser un factor clave en el mecanismo fisiopatológico de la eritromelalgia (EM). A menudo, se desencadenan episodios a partir de la actividad física y la exposición a temperaturas cálidas mientras que el dolor se alivia en forma característica por el enfriamiento de las zonas afectadas.
Debido a que los síntomas son intermitentes y los pies y las manos pueden parecer normales en la consulta, el diagnóstico puede ser omitido. Los pacientes suelen solicitar la atención médica de diversas especialidades, como atención primaria, dermatología, medicina vascular, neurología y medicina del dolor. Los pacientes tienen menor calidad de vida, aumento de la morbilidad y la mortalidad así como mayor riesgo de suicidio en comparación con la población general de EE. UU.
El tratamiento efectivo para el alivio de los síntomas es fundamental para evitar las complicaciones graves y mejorar los resultados. Para denominar la afección existen términos como EM primaria y EM secundaria pero su uso es variado y pueden dar lugar a confusión.
Convencionalmente, la denominación eritromelalgia secundaria se utiliza para la EM que tiene una causa subyacente identificable. El término EM primaria se utiliza para la EM sin una causa subyacente identificable (EM idiopática). También se ha utilizado el término EM primaria como sinónimo de EM heredada, para describir la EM en pacientes con antecedentes familiares de la enfermedad. Sin embargo, etiquetar la EM como primaria o secundaria no afecta mucho su manejo.
Tratamientos farmacológicos
La EM es una condición difícil de tratar. Se pueden utilizar tratamientos tópicos y sistémicos. El resultado de los tratamientos es muy variable. Muchos informes de tratamientos fueron descritos hace varios años (esta revisión bibliográfica abarca los años 1985-2021); hay pocos datos publicados que discutan la durabilidad de los tratamientos reportados.
Como tratamiento de primera línea se pueden usar medicamentos tópicos para alivio del eritema y el dolor, y quizás sea todo lo que se necesita para manejar esta condición. Para pacientes con EM secundaria por enfermedad mieloproliferativa, el tratamiento debe centrarse en abordar la causa subyacente.
La aspirina es el tratamiento sistémico de primera línea para pacientes con EM, particularmente aquellos que tienen enfermedades mieloproliferativas subyacentes. Entonces pueden considerarse otros medicamentos sistémicos.
La aplicación de un enfoque de equipo multidisciplinario es beneficioso para el cuidado de los pacientes con EM. Para pacientes que tienen EM severa, refractaria o con discapacidad, es necesaria la derivación a un centro de rehabilitación completa del dolor.
Los medicamentos tópicos pueden ser utilizados como tratamiento de primera línea para aliviar el eritema y el dolor y puede ser todo lo que se necesita para manejar esta condición. Muchos tratamientos tópicos se han utilizado para la EM, con varios niveles de eficacia. Algunos tratamientos pueden usarse para abordar principalmente el dolor asociado con la EM, mientras que otros pueden disminuir el enrojecimiento con la consiguiente disminución del dolor. Para evaluar la eficacia del medicamento tópico, debe ser utilizado durante al menos 4 semanas antes de cambiarlo por otro tratamiento.
Abril 17/2023 (IntraMed) – Tomado de Artículos. Copyright 1997-2023
abr
17
Varios ensayos clínicos y experimentos han demostrado que caminar tiene distintos beneficios físicos y mentales, incluso aunque los paseos sean breves
Paradójicamente, en el hiperactivo siglo XXI, pasear y divagar empieza a tener buena prensa. Preguntado un neurocientífico por los beneficios de andar sin rumbo, dedica 20 minutos a enumerar las buenas razones que tenemos para deambular entre 20 o 30 minutos cada día. “Pasear tiene dos vertientes, cuando lo haces por sitios conocidos y cuando vas por lugares nuevos. Si paseas por sitios que ya conoces, los primeros efectos positivos son los de activación cardiovascular: quien mueve las piernas, mueve el corazón. Mientras paseas, giras la cabeza: el campo visual va cambiando y se encuentran estímulos visuales a la derecha y a la izquierda. De esta manera, se activan ambos hemisferios cerebrales, el paseo los pone a hablar entre sí. Esto es un magnífico ejercicio, pues en el cerebro, un hemisferio suele dominar sobre el otro”, dice el doctor Bruno Ribeiro, profesor del Departamento de Anatomía Humana y Psicobiología de la Universidad de Murcia.
Ribeiro, con consulta de Desarrollo Cognitivo en Sha Wellness Clinic, explica que, si se hace de forma consciente “estando aquí y ahora”, el paseo se transforma en un acto meditativo. “Para eso, hay que abstraerse de pensamientos del pasado y del futuro y concentrarse en el presente. Es muy difícil, pero si se consigue, el paseo tendría todos los beneficios de una meditación. A veces, las personas con dificultades para hacer una meditación clásica pueden conseguirlo durante un paseo”.
Pasan aún más cosas en el cerebro cuando paseamos por sitios desconocidos, según indica Ribeiro, como que se libera dopamina, “un neurotransmisor que marca la novedad en el cerebro y sirve para identificar el peligro o para prestar atención. Un buen aporte diario de dopamina elevará otro neurotransmisor, la serotonina, que es la responsable del estado de ánimo. El paseo ayuda a mantener ambos neurotransmisores en niveles altos”.
Los flâneurs, aquellos románticos paseantes parisinos, fueron identificados por Charles Baudelaire como “observadores diletantes de la vida urbana”. Al principio se los consideraba gente vaga, sin oficio ni beneficio, hombres de poco provecho, dedicados a perder el tiempo. El Gran Diccionario Universal Larousse del siglo XIX de 1872 los describió de un modo ambivalente, inquietos y holgazanes a partes iguales. Pero por esa época también empezaron a aparecer los defensores del arte de pasear. El escritor y crítico literario Charles A. Sainte Beuve dejó escrito que la flânerie era “lo opuesto a no hacer nada”. Y Balzac, que deambular era “gastronomía para los ojos”.
¿Qué se sabe hoy de los beneficios de pasear? Varios ensayos clínicos y experimentos han demostrado que el deambular mental del caminante propicia la creatividad. La explicación es que como no se requiere un esfuerzo consciente para andar, la atención se libera, se abre a nuevas imágenes y asociaciones, la mente lo mezcla todo. Precisamente, es el estado perfecto para innovar. Lo comprobaron dos profesores de la Universidad de Stanford, Marily Oppezzo y Daniel Schwartz, en una serie de estudios en 2014 que midieron cómo caminar cambiaba en cada momento los niveles de creatividad. En los cuatro experimentos, 176 estudiantes tuvieron que completar varias tareas de pensamiento creativo mientras estaban sentados, andando sobre una cinta de correr o paseando por el campus. En una de las pruebas se debían buscar usos atípicos a objetos de la vida cotidiana, como un botón o un neumático. Lo que comprobaron fue que cuando los estudiantes andaban se les ocurrían hasta seis veces más usos para esos objetos que cuando hacían la prueba sentados. Sin embargo, en las pruebas que requerían una respuesta única y precisa se cometieron más errores cuando el grupo iba paseando. Los investigadores concluyeron que dejar la mente a la deriva en un mar de pensamientos era bueno para crear, pero no para encontrar una solución única a un problema.
Por dónde paseamos también importa. No es lo mismo andar por un bosque que hacerlo por una ciudad. Un estudio de la Universidad de Carolina del Sur, dirigido por el profesor Marc Berman, comprobó que los estudiantes que paseaban por una arboleda tenían un rendimiento mejor en una prueba de memoria respecto a los que andaban por la ciudad. Existe una pequeña, pero consistente, selección de trabajos que sugiere que deambular por espacios verdes puede resetear los recursos mentales que se agotan rápidamente en los entornos urbanos creados por el hombre. El argumento de sus autores es que la atención es un recurso limitado que se acaba a lo largo del día. Una esquina llena de gente, con ruido de tráfico, luces y vallas publicitarias consumiría nuestra atención rápidamente, mientras que en un paseo por la naturaleza, en un ambiente sin grandes estímulos, la mente podría desplazarse de una experiencia sensorial a otra y descansar.
Las personas que olvidan cosas con frecuencia también podrían mejorar su memoria con un breve paseo enérgico, pero en este caso la clave está en la palabra enérgico. Según Rong Zhang, profesor de Neurología en el Peter O’Donnell Jr. Brain Institute de UT Southwestern, en Dallas (Texas), para mejorar el flujo sanguíneo en el cerebro deberíamos aumentar el ritmo cardiaco durante el paseo. Esto significa sentir algo de dificultad para respirar y tener problemas para mantener una conversación. En su trabajo, un grupo de personas mayores y de mediana edad mejoró la memoria y la función cognitiva con una caminata de media hora durante cinco días a la semana. Un año después, un estudio de seguimiento corroboró estos resultados. Ambos trabajos sugieren que se necesita mantener estos niveles de actividad al menos durante un año para comenzar a notar mejoras en la memoria y la cognición.
Y si es de los que se queda atrapado en bucles de pensamientos rumiantes, pasear también es para usted. Una breve caminata será suficiente para cambiar el foco de la obsesión. En 2020, un estudio publicado en la revista The Journal of Environmental Psychology demostró que andar 30 minutos era suficiente para romper una espiral obsesiva de pensamiento negativo. “La caminata interrumpe el ciclo y nos saca del bucle de pensamientos, ya sea porque el paisaje redirige nuestra atención o porque el ejercicio físico exige cierta concentración”, escribieron los autores.
Para conseguir beneficios cardiovasculares y protección para algunos tumores y enfermedades crónicas, los paseos no tienen que ser muy largos. Según los resultados publicados recientemente por la revista British Journal of Sports Medicine, bastarían 75 minutos semanales de actividad física moderada, la mitad de la recomendación clásica de la OMS, para prevenir una de cada 10 muertes prematuras. Tras revisar 196 estudios con 30 millones de personas, los investigadores comprobaron que el ejercicio moderado frente a no hacer nada reducía en más de un 30% la probabilidad de una muerte prematura por cualquier causa, en un 29% la mortalidad por enfermedades cardiovasculares, y en un 15% las muertes por cáncer.
Otro trabajo llevado a cabo en 11 centros de Atención de Primaria en España analizó los mínimos necesarios para beneficiarse del ejercicio físico moderado, y concluyó que 50 minutos a la semana de caminar a buen ritmo reducía en un 30% la mortalidad. La importancia de este hallazgo es que para las personas que llevan años de vida sedentaria los beneficios empiezan a notarse con incrementos pequeños de actividad física. Si no se llega a los 150 minutos recomendados, andar 50 minutos semanales a buen paso empezaría a cambiar el estado de la cuestión. No hay un umbral mínimo para conseguir beneficios, siempre se gana paseando.
El filósofo francés Frédéric Gross, autor del ensayo Andar, una filosofía (Taurus), también cree que para pensar bien hay que levantarse de la silla y salir a pasear. “Para pensar libremente hay que hacerlo al aire libre, ligero, como el caminante”, escribe. En su libro cuenta los paseos, más que amortizados, de grandes pensadores como Nietzsche, Rousseau o Montaigne. Y no es que pensemos peor cuando estamos inactivos, pero se nos suelen ocurrir ideas estáticas. “A uno le vienen las ideas precisamente porque no las busca”, dice. Gross recomienda hacer apuntes durante los paseos, en la libreta o en el teléfono, porque son ideas buenas, dice, pero ligeras y frágiles, fáciles de olvidar. Y sería una pena porque, si hacemos caso a Nietzsche, “solo tienen valor los pensamientos que nos vienen a la cabeza mientras andamos”.
Abril 17/2023 (El país) – Tomado de la selección de Salud y Bienestar. Copyright 2021 EDICIONES EL PAÍS.Por qué pasear lo cura (casi) todo
abr
15
- Los investigadores estudiaron la frecuencia de las migrañas en las personas sometidas a cirugía de descompresión nerviosa.
- Descubrieron que quienes se someten a cirugía de descompresión nerviosa en determinadas zonas del cuerpo pueden tener hasta un 70% más de probabilidades de padecer migraña que quienes se someten a descompresión nerviosa en otras partes.
- Se necesitan más estudios para saber si la descompresión nerviosa puede tratar la migraña.
Los nervios de los brazos y las manos pueden comprimirse alrededor de los tejidos blandos y los músculos, lo que provoca dolor y pérdida de funcionalidad. Los distintos tipos de compresión nerviosa en estas zonas afectan a entre el 5% y casi el 9% de la población.
La descompresión quirúrgica es un tratamiento habitual de esta afección y puede producir una mejoría total o parcial de los síntomas.
Los nervios que rodean la cabeza también pueden estar comprimidos por los músculos, vasos y huesos circundantes. La descompresión de estos nervios puede mejorar o aliviar las migrañas y los dolores de cabeza.
El síndrome del túnel carpiano se produce cuando el nervio que va del antebrazo a la palma de la mano se comprime en la muñeca.
Un estudio transversal en el que participaron 25.880 personas reveló que el 34% de las personas con síndrome del túnel carpiano padecen migraña, frente al 16% de las que no padecen este síndrome.
Comprender si la compresión nerviosa alrededor de la cabeza está relacionada con la compresión nerviosa en las manos y los brazos podría mejorar la detección de estas afecciones en los pacientes.
Los investigadores examinaron la frecuencia del diagnóstico de migraña entre las personas sometidas a cirugía de descompresión nerviosa de brazos y manos.
Se observó que las personas con determinados tipos de compresión nerviosa eran más propensas a sufrir cefaleas migrañosas
La Dra. Chantel Strachan, internista de ColumbiaDoctors y profesora adjunta de medicina en el Centro Médico Irving de la Universidad de Columbia, en Nueva York, que no participó en el estudio, declaró a Medical News Today:
«No me apresuraría a recomendar la descompresión del túnel carpiano en todos los pacientes con migraña. La decisión de proceder al tratamiento quirúrgico de la compresión nerviosa es individualizada y debe discutirse estrechamente con el equipo de médicos que atienden al paciente.»
El estudio se publicó en la revista Plastic and Reconstructive Surgery.
Detalles del estudio sobre el síndrome del túnel carpiano
Para el estudio, los investigadores examinaron los datos de 9.558 personas que se sometieron a cirugía de descompresión nerviosa de los brazos y las manos entre 2009 y 2019.
Los investigadores también examinaron a los participantes en busca de un diagnóstico de migraña.
Alrededor del 71% de los participantes se sometieron a descompresión del nervio mediano. Es un procedimiento quirúrgico realizado en la muñeca para aliviar la presión sobre el nervio y así reducir los síntomas del síndrome del túnel carpiano.
Alrededor del 14% de los participantes se sometieron a una descompresión del nervio cubital. Es una descompresión del nervio del codo. Alrededor del 6,5% de los pacientes se sometieron a una cirugía de descompresión en varios puntos del cuerpo.
Al final, los investigadores descubrieron que los que se sometieron a descompresión del nervio mediano y a descompresión de múltiples nervios tenían un 30% y un 70% más de probabilidades de padecer migraña que los que se sometieron a descompresión del nervio cubital.
La edad avanzada y el sexo masculino se relacionaron independientemente con una menor incidencia de migraña. Por su parte, las afecciones psiquiátricas, la artritis reumatoide y el hipotiroidismo se relacionaron con tasas más elevadas de migraña.
Compresión nerviosa y migraña
Para entender la posible relación entre la descompresión nerviosa y la migraña, MNT habló con el Dr. Sean Ormond, médico especializado en anestesiología y tratamiento intervencionista del dolor.
Señaló que los factores subyacentes a la compresión nerviosa en los brazos y las manos y la migraña no se entienden completamenteFuente confiable, pero que existen varias teorías.
«Tanto los síndromes de compresión nerviosa de las extremidades superiores como la migraña pueden compartir factores de riesgo comunesTrusted Source, como la obesidad, el sedentarismo, las malas posturas o las lesiones por esfuerzo repetitivo», dijo Ormond.
«La compresión nerviosa [también] puede desencadenar una respuesta inflamatoria en la zona afectada. También se sabe que la inflamación desempeña un papel en la fisiopatología de la migraña. La presencia de inflamación en una zona del cuerpo podría contribuir a un aumento general de la inflamación, exacerbando potencialmente las migrañas», añadió.
Ormond señaló que una predisposición genética podría hacer a los individuos más susceptibles a la compresión del nervio superior y a la migraña, aunque se necesitan más investigaciones para confirmarlo.
Strachan señaló que el daño nervioso podría aumentar la sensibilidad al dolor entre los que padecen migraña.
Limitaciones del estudio sobre la migraña
Strachan señaló que, debido al diseño retrospectivo del estudio, los resultados apuntan a una correlación y no a una causalidad.
Añadió que los criterios utilizados para diagnosticar la migraña pueden haber variado según el proveedor y su subespecialidad, que incluía atención primaria, neurología y dolor
En el documento, los investigadores señalaron que existe un solapamiento general entre los síndromes de dolor crónico, por lo que es posible que la correlación entre la migraña y el dolor por compresión nerviosa se deba a otros factores.
Implicaciones del estudio
Cuando se le preguntó por las implicaciones del estudio, Ormond dijo: «Es importante señalar que la cirugía de descompresión nerviosa para el tratamiento de la migraña sigue siendo un enfoque relativamente novedoso, y su eficacia puede variar de una persona a otra».
«La investigación sobre esta opción de tratamiento está en curso y es posible que no todos los migrañosos sean candidatos adecuados para el procedimiento», añadió
«Es esencial que los pacientes que se planteen la cirugía de descompresión nerviosa para el tratamiento de la migraña hablen de los posibles riesgos y beneficios con sus profesionales sanitarios y sopesen las opciones frente a tratamientos más conservadores como los medicamentos y las modificaciones del estilo de vida», dijo Ormond.
Abril 15/2023 (MedicalNewsToday) – Tomado de Hedeache/Migraine. Copyright 2023 Healthline Media UK Ltd, Brighton, UK.
abr
14
Esta enfermedad afecta a más de seis millones de personas en el mundo, la gran mayoría en América Latina, pero sigue desatendida y estigmatizada. Los expertos trabajan para detectarla desde la atención primaria y favorecer su prevención y tratamiento.
Esta enfermedad afecta a más de seis millones de personas en el mundo, la gran mayoría en América Latina, pero sigue desatendida y estigmatizada. Los expertos trabajan para detectarla desde la atención primaria y favorecer su prevención y tratamiento
Silvia Gold, presidenta de la Fundación Mundo Sano, recuerda que unos educadores fueron a una escuela de América Latina a explicar cómo se transmite el Chagas y un alumno dijo: “Yo nací con esa enfermedad, pero me curaron”. Al día siguiente, los otros padres pidieron que el pequeño dejara de asistir a clase por miedo a que contagiara a sus hijos. Para esta bioquímica especializada en las patologías olvidadas por los sistemas sanitarios, la triste anécdota refleja los prejuicios y el desconocimiento que rodean esta dolencia en los 21 países en los que es endémica. También en zonas como España, donde está presente debido a los movimientos migratorios.
La realidad es que aquel niño latinoamericano difícilmente habría podido contagiar a sus compañeros de clase. El mal de Chagas infecta al ser humano mediante insectos, concretamente las vinchucas (una especie de chinche), que defecan en la piel de la persona y, cuando esta se rasca, el parásito que está en las heces, llamado Tripanosoma cruzi, entra en su organismo. La persona afectada puede transmitir la enfermedad si dona sangre u órganos, si está embarazada, cuando puede pasar al feto, y raramente por vía oral.
“Es una enfermedad ligada a la pobreza y muy estigmatizada y eso tiene repercusiones negativas en el diagnóstico. Solo una parte muy pequeña de los enfermos son identificados y tratados”, explica Quim Gascón, responsable del Programa Chagas en el Instituto de Salud Global (ISGlobal) de Barcelona.
Cada 14 de abril, fecha en que el investigador brasileño Carlos Ribeiro Justiniano Chagas diagnosticó el primer caso humano de la enfermedad en 1909, la Organización Mundial de la Salud (OMS) recuerda que esta patología es un desafío global, ya que hay entre seis y siete millones de personas infectadas en todo el mundo. Pero subraya que se puede tratar y, si se llega al paciente en la etapa inicial y en una edad temprana, la curación total es posible.
“En Argentina, entre un 3 y un 4% de la población tiene Chagas. Cualquier médico de familia, pediatra, matrona o ginecólogo debería poder atender la enfermedad, porque no es rara cuando la sufre tanta gente. Pero si se encapsula y se extrae del sistema de salud ordinario, el médico de atención primaria no piensa en ella, no la tiene en el radar. Por eso, nuestra prioridad es situar el Chagas como problema de salud pública en zonas endémicas y en las que no lo son”, afirma Gold.
“Cualquier médico de familia, pediatra, matrona o ginecólogo debería poder atender la enfermedad, porque no es rara cuando la sufre tanta gente”
Silvia Gold, presidenta de Mundo Sano
Hace 20 años, cuando María Guilda Romero llegó a España desde Bolivia, sentía un gran cansancio y que el corazón “se aceleraba mucho”. Tenía 37 años y para ganarse la vida cuidaba a una señora en Valencia. “Necesitaba trabajar y decidí no hacer caso al malestar”, explica a este diario. El diagnóstico de Chagas llegó cuando participó en una campaña de donación de sangre. “Entonces no había medicamento. Me curaron la anemia y me hicieron controles para todo lo demás. El fármaco llegó a España en 2008, lo tomé dos meses y mejoré rápidamente. Afortunadamente, ninguno de mis siete hijos nació con la enfermedad”, explica Romero, que hoy preside la Asociación de Chagas de la Comunidad Valenciana (Achacova), que suministra información a migrantes, instándoles a hacerse una prueba diagnóstica, y trabaja para que todos los médicos de cabecera de la región tengan presente la patología cuando reciben a un paciente de zonas endémicas.
“Hay una fase inicial aguda de la enfermedad, que dura entre dos y cuatro meses, pero luego se cronifica y puede permanecer silenciosa durante 20 o 25 años”, explica Gascón, de ISGlobal. Aproximadamente, un 30% de las personas afectadas desarrollará complicaciones graves, principalmente de corazón, digestivas o neurológicas, y el resto puede vivir sin síntomas toda su vida. Por ello, salvo en el caso de los bebés infectados por sus madres, al resto de enfermos se llega cuando el Chagas ya se ha cronificado o cuando sus efectos son graves. La Organización Panamericana de la Salud (OPS) calcula que, en el mejor de los escenarios, solo se identifica un 10% de los casos en el mundo.
“En las zonas endémicas, la gente infectada puede morir porque no tiene acceso a un marcapasos o a una cirugía intestinal. En pleno siglo XXI, la gente fallece por estas razones. Es claramente una enfermedad desatendida que torna muy vulnerables a las personas con pocos recursos y que no interesa a las comunidades farmacéuticas”, lamenta Miriam Navarro, doctora en Medicina y epidemióloga del Centro de Salud Pública en Elche, en Alicante.
El Chagas forma parte del grupo de 20 enfermedades que la OMS califica de desatendidas y que espera a eliminar a medio plazo, ya que afectan a más de 1.000 millones de personas en áreas tropicales y fundamentalmente empobrecidas. Pero la realidad es que la dolencia está presente en muchos países. En España hay unas 55.000 personas afectadas, prácticamente todas procedentes de alguno de los 21 países de América Latina donde el Chagas es endémico, según un estudio de 2022 realizado por Navarro y otros expertos. Un 70% de los casos en España no están diagnosticados y un porcentaje aún mayor no recibe el tratamiento adecuado, señala la experta. Debido a los movimientos de población, hoy también hay casos de Chagas en Estados Unidos, Italia o Suiza. En todo el mundo, se registran cada año 30.000 nuevas infecciones, mueren 10.000 personas y alrededor de 9.000 niños nacen con el parásito, según la OPS. La entidad de la ONU calcula además que unos 70 millones de personas en las Américas viven expuestas a esta dolencia.
De madres a hijos
La presidenta de Mundo Sano admite que en los últimos años ha habido “muchos progresos” y en América Latina, la transmisión vectorial, es decir, del insecto al hombre, se ha reducido. Ahora, las campañas de prevención de Chagas se centran en la transmisión vertical, es decir, de la madre al bebé. En un mundo ideal, sería necesario realizar la prueba diagnóstica a todas las mujeres jóvenes de zonas endémicas para poder tratarlas antes de un posible embarazo, ya que está demostrado que en ese caso no podrán transmitirlo al feto. En el mundo real, el objetivo es realizar esta prueba, simple y barata, al menos a todas las mujeres embarazadas de zonas endémicas. De esta forma, si dan positivo, se puede hacer el análisis al bebé al nacer y aplicar el tratamiento, tanto a la madre como al hijo.
En América Latina esta prueba prenatal es obligatoria en varios países, aunque según los expertos, no siempre se realiza. En España se practica en algunas comunidades autónomas y es inminente que el Ministerio de Sanidad la incluya en los cribados que se hacen a las embarazadas procedentes de zonas endémicas. En Murcia, por ejemplo, estas pruebas prenatales han logrado cortar totalmente la transmisión congénita de la enfermedad, algo inédito en el mundo. “Podemos adelantarnos a la enfermedad. Gracias a estas pruebas de detección han aumentado de forma considerable el número de bebés diagnosticados y tratados”, celebra la doctora Navarro.
“Creemos que es posible eliminar totalmente la enfermedad de Chagas. ¿Por qué nos centramos en transmisión materno-infantil? Porque de todas es la más injusta y la que más sentimientos despierta. ¿Qué futura madre a la que le dicen que tiene un parásito que puede hacer daño a su bebé no va a hacer lo necesario para evitarlo? Pero esto es el inicio del ovillo. Lo que pretendemos es tirar de ese hilo y que la patología pase a ser un problema de salud pública”, insiste Gold, presidenta de la Fundación Mundo Sano.
Navarro subraya que “la forma de abordar una enfermedad desatendida debe ser multidisciplinar y desde diferentes ángulos”. Esa visión global incluye, entre otros, formar al personal sanitario, desde enfermeras hasta especialistas, para que sepan identificar rápidamente a un posible afectado, educar al paciente para que deje atrás la vergüenza y el silencio en medio de los que vive su enfermedad, y mejorar la seguridad en las casas, por ejemplo, fumigando o mejorando el aislamiento.
Tratamiento
El Chagas se trata con dos fármacos que se toman por un corto periodo de tiempo. En bebés y jóvenes la curación es total, generalmente. En personas de edad avanzada y con síntomas muy claros, los medicamentos pueden ayudar a frenar el avance del parásito, pero la prioridad es tratarlas de los problemas cardiacos o intestinales que les ha generado la infección. Para Gascón, del Instituto de Salud Global, entre las asignaturas pendientes frente a la enfermedad está la investigación para ofrecer nuevos fármacos, ya que, aunque los actuales salvan vidas todos los días, entre un 15 y un 20% de los pacientes deja de tomarlos por los efectos adversos que producen. También es necesario mejorar los biomarcadores para saber de una manera más rápida si el paciente ha eliminado el parásito. “En este momento, el único marcador es la serología, que puede tardar hasta 20 años en dar negativo. Es decir, solo al cabo de muchos años podemos decir que hemos curado a una persona”, explica.
Pero el experto del ISGlobal también celebra que en los últimos años ha habido avances importantes. “Por ejemplo, recientemente se descubrieron unas formas latentes del parásito en animales que podrían explicar por qué a veces los tratamientos fallan, porque estas formas durmientes resisten”, explica.
Para Gold, de Fundación Mundo Sano, los pequeños triunfos contra la enfermedad se resumen en la imagen de un niño de siete años, infectado y tratado después de que su madre diera positivo al quedarse embarazada de nuevo y someterse a un cribado. “Un día te envían la serología negativa de ese pequeño, que tenía un 30% de posibilidades de desarrollar una enfermedad cardiaca en su vida adulta, y ese es el mejor momento del mundo”.
Abril 14/2023 (El País) – Tomado de la selección de noticias de Salud. Copyright 2021 Ediciones EL PAÍS.

