ago
8
 El Centro Europeo para la Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) ha registrado recientemente casos humanos de infección por el virus del Nilo Occidental (VNO) procedentes de Austria, Hungría y Rumanía, que se unen así a España, Francia, Italia y Grecia, que ya habían notificado casos en semanas anteriores.
El Centro Europeo para la Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) ha registrado recientemente casos humanos de infección por el virus del Nilo Occidental (VNO) procedentes de Austria, Hungría y Rumanía, que se unen así a España, Francia, Italia y Grecia, que ya habían notificado casos en semanas anteriores.
El primer caso notificado en países de la Unión Europea/Espacio Económico Europeo en 2024 se produjo en abril en España, concretamente en Sevilla, con un paciente que comenzó a desarrollar síntomas en marzo de 2024. Se notificaron casos adicionales con aparición de síntomas en junio y julio de 2024. En Italia, el primer caso de VNO se notificó en junio en la ciudad de Módena. Más tarde, el 5 de julio, Grecia notificó su primer caso de VNO de 2024.
En lo que respecta a España, este mismo lunes, la Consejería de Salud y Consumo de la Junta de Andalucía, a través de la Dirección General de Salud Pública y Ordenación Farmacéutica, confirmó nueve nuevos casos de VNO en dos personas de Los Palacios y Villafranca, otras tres de Dos Hermanas, otro par de Coria del Río y otro en La Puebla del Río; si bien seis de ellos ya se encuentran de alta.
Sin embargo, los casos ascienden a un número más elevado con toda seguridad, ya que, en la mayoría de las ocasiones, esta enfermedad cursa sin síntomas (80 % de los casos) o como un cuadro gripal por el que los pacientes no acuden al médico.
De hecho, de los 20 casos detectados en 2023, cinco se diagnosticaron porque eran personas donantes de sangre que desconocían estar infectadas, según informaron fuentes del Ministerio de Sanidad en el pasado mes de junio, en el marco de la presentación de la tercera parte de su ‘Plan de vigilancia, prevención y control de las enfermedades transmitidas por vectores’.
En humanos, el período de incubación va de dos a 14 días, aunque en inmunodeprimidos puede ser de hasta 21 días. En caso de producirse manifestaciones clínicas, estas pueden ser variadas, desde fiebre y mialgias hasta manifestaciones neurológicas graves. Estas últimas se producen en menos del 1 % de los infectados y pueden cursar con meningitis, encefalitis y/o parálisis flácida aguda.
La encefalitis es más frecuente que la meningitis. La parálisis flácida aguda es una presentación relativamente frecuente en personas jóvenes sanas. Puede haber afectación digestiva, y se han descrito, aunque con poca frecuencia, miocarditis, pancreatitis y hepatitis fulminante.
Según Sanidad, alrededor de un 10 % de las formas neurológicas pueden ser mortales, con mayor riesgo a mayor edad, en hombres, receptores de órgano sólido, si existe consumo excesivo de alcohol y quienes padecen diabetes, enfermedad renal crónica, enfermedad cardiovascular, hipertensión, cáncer o inmunosupresión. El riesgo de secuelas existe en el 30-60 por ciento de los casos con manifestaciones neurológicas.
Sin embargo, reiteran que la enfermedad podría cursar con una meningoconcefalitis «en una minoría muy pequeña». «Por cada caso conocido de virus del Nilo Occidental, hay 100 que no se conocen», detallaron estas mismas fuentes en el mes de junio.
EL VIRUS DEL NILO, ENDÉMICO EN ESPAÑA
España presenta en la actualidad una situación endémica de la enfermedad debido a que reúne unas condiciones favorables para el mantenimiento y la circulación del virus, como son la gran variedad de posibles reservorios, la proximidad a zonas endémicas como África, las características ecológicas y climáticas, las rutas migratorias de aves procedentes de áreas afectadas y la presencia de vectores competentes ampliamente difundidos por la geografía española.
Todo ello hace que, en la época de riesgo, época de actividad del vector, se puedan dar brotes tanto en animales como en personas en diversas zonas de la península que cuentan con las condiciones idóneas –grandes poblaciones de mosquitos, pequeñas áreas urbanas en entornos agrícolas o naturales y explotaciones de équidos, entre otros–.
El riesgo se considera mayor en las áreas geográficas en las que se ha detectado la presencia del virus, ya sea mediante estudios de investigación independientes o mediante los sistemas de vigilancia animal, humana o entomológica.
Así las cosas, en el año 2020 se detectó un aumento marcado de la incidencia de la enfermedad en España, con 77 casos humanos (56 en Sevilla, 15 en Cádiz y seis en Badajoz). De ellos, el 97 % cursaron con meningoencefalitis y ocho de ellos fallecieron, según se recoge en la segunda parte del informe ‘Plan de vigilancia, prevención y control de las enfermedades transmitidas por vectores’, al que ha tenido acceso Europa Press. En el año 2021 se confirmaron seis casos humanos con meningoencefalitis, todos ellos repartidos en municipios de la provincia de Sevilla.
En 2022 se notificaron cuatro casos humanos autóctonos, de los que 3 casos fueron identificados en dos regiones donde previamente no se habían identificado casos humanos: Tarragona y Córdoba.
En resumen, en España existen zonas de circulación conocida del virus del Nilo Occidental desde hace décadas, como son en Andalucía las marismas del Guadalquivir, en Sevilla, y la comarca de La Janda, en Cádiz, en Extremadura en determinadas áreas lacustres, y en Cataluña en el Delta del Ebro, aunque no se puede descartar la aparición de nuevas detecciones en el resto de la geografía española. Sin embargo, Sanidad considera este riesgo como «inexistente».
CÓMO SE PRODUCE EL CONTAGIO
En las regiones templadas y subtropicales, la mayoría de las infecciones presentan una marcada estacionalidad, desde verano hasta principios de otoño. Los sitios donde se producen los brotes se encuentran a lo largo de las principales rutas de las aves migratorias.
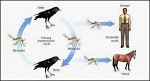
En las zonas endémicas, el virus se mantiene en un ciclo zoonótico entre aves y mosquitos. Las aves actúan como reservorios del VNO, amplificándolo sin padecer la mayoría de las especies la enfermedad clínica, por lo que contribuyen a su mantenimiento y difusión de forma silente.
Las aves migratorias pueden transportar al virus a largas distancias. Los mosquitos hembra infectados pueden transmitir el VNO a través de la picadura tanto a humanos como a équidos, que son las especies de mamíferos más susceptibles a la enfermedad. Se comportan como hospedadores accidentales, puesto que la viremia es corta y de bajo nivel, insuficiente para que el virus se transmita de nuevo a los mosquitos. Es decir, un mosquito que pique a una persona infectada no trasladará la enfermedad.
La transmisión de persona a persona se considera muy poco frecuente y solo puede ocurrir por transfusión de sangre y sus componentes o trasplante de órganos, por vía transplacentaria o por exposición accidental.
06 agosto 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
7
 El organismo de salud pública de Grecia emitió hoy una advertencia sobre el virus del Nilo Occidental
El organismo de salud pública de Grecia emitió hoy una advertencia sobre el virus del Nilo Occidental
La circulación del virus es intensa durante la actual temporada de transmisión de 2024, con el número de casos registrados más alto en comparación con los cinco años anteriores para el mismo período de tiempo, indicó la Organización Nacional de Salud Pública Helénica.
Si bien la distribución geográfica del virus es amplia, con casos ya registrados en cinco regiones de Grecia, se esperan más casos en el país y otras naciones europeas, agregó.
Ante este panorama, la organización recomendó a los ciudadanos adoptar medidas de protección contra los mosquitos, entre ellas el uso de repelentes de insectos, mosquiteros y estar atentos a los cuerpos de agua estancada.
El virus del Nilo Occidental se transmite con mayor frecuencia a través de la picadura de un mosquito infectado.
Sus síntomas incluyen fiebre, dolor de cabeza, dolores corporales, vómitos, diarrea o erupciones cutáneas.
06 agosto 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
12
 El virus del Nilo Occidental ha reaparecido este verano en Andalucía con dos casos registrados en la localidad sevillana de Dos Hermanas, uno de ellos mortal, una mujer de 72 años con patologías previas graves.
El virus del Nilo Occidental ha reaparecido este verano en Andalucía con dos casos registrados en la localidad sevillana de Dos Hermanas, uno de ellos mortal, una mujer de 72 años con patologías previas graves.
Estas son algunas claves de la enfermedad.
El virus del Nilo es una enfermedad transmitida fundamentalmente por la picadura de mosquitos que transcurre en el 80 % de los casos sin síntomas, mientras que el otro 20 % de los afectados desarrolla una enfermedad viral grave, según la Organización Mundial de la Salud.
Leve en humanos, la fiebre del Nilo Occidental se caracteriza por síntomas parecidos a la gripe: fiebre, dolor de cabeza y en las articulaciones, vómitos, erupción cutánea e inflamación de los ganglios linfáticos; síntomas que duran entre 3 y 6 días, y luego desaparecen sin mayores consecuencias.
Sin embargo, aproximadamente una de cada 150 personas infectadas desarrolla la enfermedad en su expresión más grave, lo que da lugar a encefalitis o meningitis (inflamación del cerebro o los tejidos circundantes), que pueden llevar a daño cerebral y a la muerte.
Dolor de cabeza, fiebre elevada, rigidez de nuca, desorientación, coma, convulsiones, debilidad muscular y parálisis, son algunos de los síntomas de la afección grave.
Las personas con mayor riesgo de sufrir la versión agresiva de la enfermedad son los mayores de 50 años y quienes hayan padecido enfermedades severas.
El periodo de incubación del virus dura entre 3 y 14 días; y su máxima incidencia se registra a finales de agosto y principios de septiembre. Posteriormente, el riesgo disminuye a medida que el clima se vuelve más frío y los mosquitos comienzan a desaparecer.
Perteneciente al género de los flavivirus, el virus del Nilo Occidental tiene su principal reservorio en las aves, por lo que se disemina cuando un mosquito -generalmente del género culex- pica a un ave infectada y luego lo inocula a una persona.
Tanto el ser humano como el caballo son hospederos finales, es decir que se infectan pero no propagan la infección.
En casos excepcionales la enfermedad puede transmitirse por transfusiones y trasplantes, pero no por contacto directo.
No existe una vacuna para las personas (sí la hay para la afección equina), por lo que la mejor forma de prevención es evitar las picaduras de los mosquitos, para lo que se recomienda protegerse, utilizar repelentes y eliminar recipientes con agua estancada para evitar que los mosquitos se reproduzcan.
El virus del Nilo Occidental se encuentra presente en África, partes de Europa, Oriente Medio, Asia occidental, América y Australia.
Se aisló por primera vez en 1937 en Uganda, concretamente en una mujer del distrito del Nilo Occidental (del que toma el nombre) y en 1953 se identificó en aves del delta del Nilo.
En la década de los 90 resurgió a consecuencia de la sequía en África, de donde pasó a Estados Unidos en 1999, año en que se detectaron los primeros casos en Nueva York.
Desde entonces el virus es endémico en EE.UU., donde cada año se registran casos.
Los peores brotes, hasta el momento, se produjeron en 2002, con 4 156 casos y 284 muertos, y 2003, año en que se registraron 9 862 casos y 264 muertes, según los Centros para el Control y la Prevención de Enfermedades (CDC, en inglés) de Estados Unidos.
En Europa, Grecia registró 306 casos de infección en 2018, de los que fallecieron 41 personas, todos mayores de 63 años.
Ese mismo año, Rumanía contabilizó sus primeros tres casos, y en España fue entonces cuando ya se identificó, por primera vez, la presencia del mosquito de origen asiático Aedes japonicus, capaz de transmitir, entre otras enfermedades, el virus del Nilo Occidental.
Precisamente en España, la fiebre del Nilo se cobró en 2020 siete víctimas mortales (cuatro en Sevilla y tres en Cádiz), en el mayor brote registrado en Andalucía hasta esa fecha, en el que se notificaron 76 casos (40 confirmados y 36 probables).
10 julio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
28
 Este trabajo, para el que se requiere una importante potencia informática, podría ayudar contra otras enfermedades causadas por virus similares, como el zika y la fiebre amarilla.
Este trabajo, para el que se requiere una importante potencia informática, podría ayudar contra otras enfermedades causadas por virus similares, como el zika y la fiebre amarilla.
Los flavivirus (dengue, zika, virus del Nilo Occidental, fiebre amarilla…) infectan las células humanas por un proceso llamado endocitosis (fusionan su membrana con la pared celular en función de la acidez que detectan). Conocer este mecanismo es clave para obtener fármacos antivirales que eviten la infección y, dado que la interacción entre los virus y las células sanas se produce a través de proteínas muy complejas, para entender el proceso es necesario simular por ordenador cómo se produce la interacción química entre sus moléculas.
Con este enfoque, un estudio de la Universidad Miguel Hernández (UMH) de Elche, publicado en la revista Biochimica Biophysica Acta Biomembranes, ha revelado la secuencia específica de la proteína E del virus del dengue donde se produce la interacción con las células humanas y, por tanto, hacia dónde deberían dirigirse los fármacos para prevenir la infección, según destaca José Villalaín, líder del estudio y profesor de Bioquímica y Biología Molecular de la UMH.
¿Cuál es el punto de partida del proyecto? El virus del dengue ya es endémico en nuestro país, al detectarse casos autóctonos. Según Villalaín, investigador del Instituto de Desarrollo, Investigación e Innovación en Biotecnologías Sanitaria de la Universidad Miguel Hernández (IdiBE), es de esperar que se produzcan cada vez más casos debido a las altas temperaturas y a las inundaciones periódicas que favorecen la extensión y propagación de los mosquitos Aedes aegypti o Aedes albopictus, cuya picadura puede transmitir la enfermedad.
Anteriores publicaciones de Villalaín demostraron que la proteína E del virus del dengue, responsable de la entrada del virus en la célula huésped, tiene tres puntos de unión a las membranas biológicas. A partir de ese conocimiento, ya que la fusión de las membranas es el primer y más importante paso en la infección del virus del dengue, era necesario «afinar» aún más dónde podía producirse el proceso.
Primera vacuna que protege contra el dengue con independencia de infecciones previas
‘Luz verde’ de la EMA a la vacuna tetravalente contra el dengue de Takeda
Cataluña confirma un nuevo caso de dengue no importado en España
Este estudio se ha realizado mediante dinámica molecular, un proceso de «simulación virtual» de la interacción entre proteínas que requiere tanta potencia informática que resulta necesario un conjunto de ordenadores para llevar a cabo el experimento. En estas simulaciones, se puede ver cómo se comporta cada átomo que compone las proteínas del virus y, por tanto, estudiar en detalle tanto la interacción entre moléculas como lo que ocurre dentro de las mismas.
Para este tipo de investigaciones, la UMH cuenta con un clúster de computación científica, un grupo de ordenadores unidos mediante una red de alta velocidad, gestionada por el Servicio de Innovación y Planificación Tecnológica. Según Villalaín, «se analizaron diversas conformaciones proteicas del sensor de pH y su interacción con diferentes lípidos de la membrana. Debido a la complejidad de los sistemas la toma de datos duró unos seis meses».
Gracias a esa labor, se ha demostrado que existe una secuencia específica de la proteína E del virus del dengue que es responsable tanto de la interacción proteína-proteína como proteína-membrana, fundamental en el proceso de activación proteica y en la consecuente fusión de las membranas viral y celular. Ese segmento, además de funcionar como sensor de pH, es decir, ser capaz de detectar la entrada del virus dentro del endosoma tardía, se une a la biomembrana de la célula con una alta afinidad y gran especificidad, lo que lo convierte en una diana terapéutica fundamental con la cual atacar al virus. Respecto al resultado, Villalaín destaca que «no se sabía si solo funcionaba como sensor de pH y/o además interaccionaba con la membrana de un modo específico, como así se ha demostrado».
Aplicación a otros virus similares
La importancia adicional del trabajo radica en que este segmento, encontrado también en otros tipos similares de virus, podría ayudar a encontrar moléculas antivirales que también serían efectivas contra las infecciones de virus similares al dengue, como el zika o la fiebre amarilla. Ese hallazgo, en definitiva, «nos descubre una nueva diana para poder inhibir la entrada del virus del dengue y, posiblemente, la de otros flavivirus». En todas estas patologías, recuerda, «no existen vacunas, son ineficientes o incluso producen efectos secundarios a determinados tipos de paciente». Todo ello podría ayudar a «conseguir un antiviral de efecto genérico contra los flavivirus», además de «estar preparados para nuevos tipos de virus emergentes de la misma familia que, posiblemente, a medio y largo plazo puedan ser generadores de nuevas enfermedades».
Fuente: Diario Médico

