dic
30
 Autoridades de Salud exhortaron a la población a implementar acciones preventivas para protegerse de infecciones respiratorias y otros padecimientos ante las bajas temperaturas predominantes hoy en México.
Autoridades de Salud exhortaron a la población a implementar acciones preventivas para protegerse de infecciones respiratorias y otros padecimientos ante las bajas temperaturas predominantes hoy en México.
A través de un comunicado, la Secretaría de Salud enfatizó que, a lo largo del año, se han promovido campañas para reforzar medidas de higiene esenciales, como el lavado frecuente de manos, el estornudo de etiqueta y evitar cambios bruscos de temperatura.
Según resaltó, se trata de elementos fundamentales para prevenir enfermedades como las ya mencionadas y reducir los riesgos asociados a la temporada invernal.
La jefa del servicio de Neumología Pediátrica del Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas, Claudia Garrido, subrayó la importancia de utilizar cubrebocas en caso de presentar síntomas de enfermedad.
También instó a estas personas a evitar lugares concurridos para interrumpir las cadenas de transmisión de infecciones respiratorias.
«En esta temporada invernal, es crucial que la población se abrigue adecuadamente para protegerse del frío», agregó.
La especialista también destacó la relevancia de mantener completos los esquemas de vacunación, pues estas medidas resultan clave para prevenir padecimientos o disminuir la gravedad de los síntomas en caso de presentar alguno.
Asimismo, hizo un llamado a proteger a los grupos más vulnerables, incluyendo a niños menores de cinco años, personas adultas mayores de 65 y aquellas que padecen enfermedades pulmonares o crónicas, como diabetes e hipertensión.
Para este viernes, el Servicio Meteorológico Nacional pronosticó ambiente gélido, con temperaturas mínimas de -15 a -10 °C y heladas en montañas de Chihuahua y Durango y ambiente muy frío y mínimas de -10 a -5 grados con heladas en sierras de Baja California y Sonora.
Asimismo, se prevé que los termómetros marcaran de -5 a cero grados en regiones de Aguascalientes, Baja California Sur, Coahuila, Estado de México, Guanajuato, Hidalgo, Jalisco, Michoacán, Nayarit, Oaxaca, Puebla, Querétaro, San Luis Potosí, Sinaloa, Tlaxcala, Veracruz y Zacatecas.
También se esperaba de cero a cinco grados en zonas de esta capital, Morelos, Nuevo León y Tamaulipas.
27 diciembre 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
dic
25
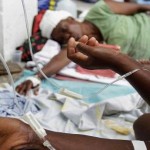 La mayoría de los centros para el tratamiento del cólera en Yemen estarán cerrados antes de finalizar el año por falta de fondos, aunque encaran el mayor brote mundial, advirtió hoy la Organización de Naciones Unidas.
La mayoría de los centros para el tratamiento del cólera en Yemen estarán cerrados antes de finalizar el año por falta de fondos, aunque encaran el mayor brote mundial, advirtió hoy la Organización de Naciones Unidas.
La representación del organismo en Ginebra publicó este lunes un resumen sobre las alertas de varias instituciones, entre ellas, la Organización Mundial de la Salud (OMS) y la Oficina de Coordinación de la Ayuda Humanitaria (OCHA).
Entre marzo y noviembre de 2024, 47 instalaciones para el tratamiento de diarrea y 234 unidades de rehidratación oral dejaron de trabajar debido a la carencia de recursos financieros y otras 56 lo harán antes de fin de año, lo que supone el cierre del 84 % de los centros del país, indicó la fuente.
Según valoró, esta nación del Oriente Medio registra «una transmisión persistente de cólera durante muchos años, incluyendo el brote más grande registrado en la historia reciente, entre 2017 y 2020″.
Con una población de 34 millones de habitantes, Yemen reportó hasta el 1 de diciembre, unos 249 900 casos sospechosos de cólera y 861 muertes asociadas desde el inicio del año, ejemplificó.
Esto representa el 35 % de la carga mundial de cólera y el 18 % de la mortalidad, según las cifras proporcionadas por la OMS.
«El brote de enfermedades transmitidas por el agua como el cólera y la diarrea acuosa aguda impone una carga adicional sobre un sistema de salud ya sobrepasado, que enfrenta múltiples brotes de enfermedades», dijo el representante de la OMS y jefe de misión en Yemen, Arturo Pesigan, citado en la nota.
De acuerdo con el experto, el déficit de suministros de agua potable segura, las prácticas de higiene comunitaria deficientes y el acceso limitado a un tratamiento oportuno dificultan aún más los esfuerzos para prevenir y controlar la enfermedad.
Sin embargo, la respuesta al cólera en territorio yemenita enfrenta un déficit de financiamiento de 20 millones de dólares, señala la publicación de ONU en Ginebra.
En general, los recortes en el financiamiento obligaron a clausurar programas vitales, mientras el número total de personas necesitadas aumentó de 18,2 millones a 19,5 millones desde principios de año, advierten cifras de la OCHA.
La situación económica del país sigue en retroceso: el Banco Mundial prevé una contracción adicional del 1 % en el Producto Interno Bruto (PIB) en 2024, sumada al desplome del 54 % en el PIB real per cápita desde 2015, explica la nota.
23 diciembre 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
dic
25
 Un total de 840 profesionales sanitarios han publicado una carta abierta en la que manifiestan su rechazo a cumplir con la nueva ley que deja sin atención sanitaria a los extranjeros no residentes en Portugal que ha presentado la coalición de centro-derecha gobernante, Alianza Democrática, con el apoyo del partido de ultraderecha Chega.
Un total de 840 profesionales sanitarios han publicado una carta abierta en la que manifiestan su rechazo a cumplir con la nueva ley que deja sin atención sanitaria a los extranjeros no residentes en Portugal que ha presentado la coalición de centro-derecha gobernante, Alianza Democrática, con el apoyo del partido de ultraderecha Chega.
Los firmantes se comprometen «seguir proporcionando cuidados a todas las personas, sin discriminación, teniendo en cuenta la protección de la salud de la población y la ética y deontología que rigen las profesiones, que podrán justificar acciones de desobediencia civil», según el texto, difundido en redes sociales.
«Usuarios de aquí y de otros lugares, nuestra puerta está abierta a todos. Y así seguirá», subraya la carta abierta.
Acusan además al Gobierno de «agravar las desigualdades» y de dificultar la lucha contra enfermedades contagiosas. La consideran discriminatoria, anticonstitucional y contraria a los tratados internacionales.
La modificación se incluye en la Ley de Bases de la Salud aprobada el pasado 19 de diciembre con el apoyo de la Alianza Democrática –Partido Social Demócrata, Centro Democrático Social-Partido Popular (CDS-PP) y Partido Popular Monárquico (PPM)–, así como por Chega.
El texto aprobado y propuesto por Chega veta el acceso de extranjeros no residentes en Portugal salvo en casos de emergencia o pagando el coste del servicio para evitar su «utilización abusiva».
23 diciembre 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
dic
19
 El gobernador del estado norteamericano de California, Gavin Newsom, declaró hoy emergencia ante la continua propagación de la gripe aviar H5N1 en esa parte del oeste país.
El gobernador del estado norteamericano de California, Gavin Newsom, declaró hoy emergencia ante la continua propagación de la gripe aviar H5N1 en esa parte del oeste país.
A pesar de los intensos esfuerzos por contener el virus, Newsom dijo que la medida ya era necesaria porque se había expandido más allá del Valle Central a cuatro lecherías en la zona sur del estado.
«Esta declaración es una acción dirigida a garantizar que las agencias gubernamentales tengan los recursos y la flexibilidad que necesitan para responder rápidamente a este brote», subrayó el gobernador demócrata en un comunicado de prensa.
Aclaró, no obstante, que «si bien el riesgo para el público sigue siendo bajo, continuaremos tomando todas las medidas necesarias para prevenir la propagación de este virus».
Una declaración de emergencia permite la liberación de más fondos para la respuesta a la eventual contingencia.
De los 61 casos humanos confirmados de gripe aviar en Estados Unidos en lo que va de año, 34 fueron registrados en California.
Según los Centros para el Control y la Prevención de Enfermedades (CDC) la mayoría de ellos se diagnosticó en trabajadores de granjas lecheras.
La agencia federal de salud confirmó este miércoles el primer caso grave de gripe aviar en el territorio nacional, en un paciente hospitalizado en Luisiana, quien -a tono con los informes- estuvo expuesto a aves enfermas y muertas.
El mayor productor de lácteos de Estados Unidos es California. Es responsable de más del 18 % de toda la leche del país.
A finales de agosto se notificó por primera vez aquí la gripe aviar en el ganado lechero.
La orden de emergencia hizo que el Departamento de Alimentos y Agricultura de California tenga bajo vigilancia a 985 de las más de 1 100 lecherías del estado; 614 de esas instalaciones están en cuarentena.
18 diciembre 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
dic
19
 Los Centros para el Control y la Prevención de Enfermedades (CDC) confirmaron hoy el primer caso grave de gripe aviar en los Estados Unidos.
Los Centros para el Control y la Prevención de Enfermedades (CDC) confirmaron hoy el primer caso grave de gripe aviar en los Estados Unidos.
La agencia federal de salud notificó este miércoles que el paciente fue hospitalizado en Luisiana, pero no proporcionó detalles de su identidad.
Los datos genómicos mostraron que el enfermo fue infectado con una versión del virus que recientemente se descubrió que se estaba propagando en aves silvestres y aves de corral en el país, así como en algunos casos humanos en Canadá y el estado de Washington, reseñó ABC News.
Los signos y síntomas de infección en humanos a menudo incluyen dolor de garganta, tos, fiebre, secreción o congestión nasal, dolor de cabeza, dolores musculares o corporales, fatiga y dificultad para respirar, según los CDC. La sintomatología menos común incluye náuseas, vómitos, diarrea y convulsiones.
Las infecciones pueden variar desde la ausencia de síntomas o una enfermedad leve, como síntomas similares a los de la gripe, hasta una enfermedad más grave, como la neumonía, que podría requerir hospitalización.
De acuerdo con la entidad federal, desde abril se han notificado 61 casos humanos de gripe aviar en Estados Unidos.
18 diciembre 2024|Fuente: Prensa Latina |Tomado de |Noticia
dic
18
 Autoridades del Sistema Nacional para la Prevención, Mitigación y Atención de Desastres (Sinapred) de Nicaragua, anunciaron hoy el cuarto ejercicio nacional de protección de la vida en situaciones multiamenazas.
Autoridades del Sistema Nacional para la Prevención, Mitigación y Atención de Desastres (Sinapred) de Nicaragua, anunciaron hoy el cuarto ejercicio nacional de protección de la vida en situaciones multiamenazas.
En conferencia de prensa el director del Sinapred, Guillermo González, precisó que esa actividad, cuyo objetivo es poner a prueba la capacidad de respuesta de las instituciones y la población ante situaciones de riesgo, se realizará el próximo día 19.
El ejercicio contará con la participación de más de 700 000 personas en unos 400 escenarios, y según el funcionario, dan cumplimiento a una orientación del presidente Daniel Ortega y de la vicemandataria Rosario Murillo.
González explicó que en este ejercicio pondrán en práctica mecanismos de preparación para inundaciones repentinas, sobre todo en áreas urbanas, teniendo en cuenta que el período de lluvias en el centro del país y en el Caribe se extiende hasta los meses de febrero y marzo.
Además, se enfocarán en el tema de los terremotos y sus efectos secundarios como incendios y el derrumbe de infraestructura que provoca graves afectaciones a las personas.
Otro de los escenarios será la erupción repentina de un volcán que, aunque no es frecuente en Nicaragua, el titular de Sinapred destacó la importancia de estar preparados, pues hay ciudades ubicadas a los pies de esos colosos como Granada y Chinandega.
Durante el ejercicio, el último de este año, las autoridades pondrán a prueba los mecanismos de alerta temprana y movilización de la población o conglomerados.
De igual modo, verificarán la apropiación de las familias y comunidades de las medidas de autoprotección, la evacuación ordenada a sitios seguros en especial en respuesta a tsunamis; así como constatar los conocimientos y habilidades de las brigadas comunitarias y municipales de salvamento y rescate, entre otras acciones.
16 diciembre 2024|Fuente: Prensa Latina |Tomado de |Noticia

