sep
24
 Del 12 al 18 de septiembre de 2024 se notificaron en Italia 51 nuevos infectados con el virus del Nilo Occidental, y las muertes aumentaron a 16, frente a las 13 informadas en el parte anterior, alertan hoy las autoridades sanitarias.
Del 12 al 18 de septiembre de 2024 se notificaron en Italia 51 nuevos infectados con el virus del Nilo Occidental, y las muertes aumentaron a 16, frente a las 13 informadas en el parte anterior, alertan hoy las autoridades sanitarias.
Una nota divulgada por el Instituto Superior de Sanidad (ISS), publicada en el sitio digital del canal televisivo RAI News, apunta además que esta enfermedad ya se encuentra presente en 11 regiones del país y se elevan a 382 los enfermos reportados desde mayo de este año.
El boletín del ISS precisa que de ese total de casos, 222 se manifestaron de forma neuroinvasiva, es decir, con síntomas de meningitis o encefalitis, y el mayor número, ascendente a 131, se registró en la norteña región de Emilia-Romaña.
También se afectaron Véneto, Campania y Lombardía, con 12, 11 y nueve, respectivamente, así como Friuli-Venecia Julia, con cinco, Abruzos, Calabria y Apulia, con dos, además de Cerdeña y Lacio, con uno cada una.
De las muertes ocurridas, siete se produjeron en Véneto, tres en Piamonte y Emilia-Romaña así como una en Friuli-Venecia Julia y Calabria, respectivamente, agrega la fuente.
22 septiembre 2024|Fuente: Prensa Latina |Tomado de |Noticia
ago
27
 Al menos 216 casos del virus del Nilo Occidental se notificaron en Estados Unidos desde principio de año hasta hoy, con 142 casos de ellos neuroinvasivos, según los Centros para el Control y la Prevención de Enfermedades.
Al menos 216 casos del virus del Nilo Occidental se notificaron en Estados Unidos desde principio de año hasta hoy, con 142 casos de ellos neuroinvasivos, según los Centros para el Control y la Prevención de Enfermedades.
Los casos se diagnosticaron en 33 estados de la Unión y se indica que el virus, que se transmite a través de picadura de mosquitos infectados y presenta su actividad más intensa en los meses de agosto y septiembre, suele causar la hospitalización aquí de unas 1 000 personas cada año con la forma más grave.
Los datos circularon en medios locales luego de informes de que el doctor Anthony Fauci, exdirector del Instituto Nacional de Alergias y Enfermedades Infecciosas, se recupera tras ser internado a causa del patógeno.
Un portavoz dijo que espera el completo restablecimiento de Fauci, un funcionario de salud pública de larga trayectoria que se convirtió en un nombre conocido al ser parte del Grupo de Trabajo sobre Coronavirus de la Casa Blanca.
El virus del Nilo Occidental se detectó en el país en 1999 y las personas que lo contraen no muestran síntomas o presentan algunos que son leves como fiebre, dolor de cabeza y en el cuerpo, erupción cutánea o ganglios linfáticos inflamados.
Sin embargo, si entra al cerebro puede resultar mortal, porque provoca la inflamación de ese órgano vital (encefalitis) o la inflamación del tejido que rodea el cerebro y la médula espinal, llamada meningitis. Los más vulnerables son las personas mayores y aquellos con sistemas inmunitarios débiles y los protocolos indican que no existen vacunas o tratamientos específicos para la enfermedad en humanos.
Se estima que, en aproximadamente uno de cada 150 casos, el virus invade el cerebro y el sistema nervioso.
Cada año, en Estados Unidos mueren alrededor de 100 personas a causa de infecciones por el virus del Nilo Occidental.
25 agosto 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
16
 Como ocurre con muchos problemas, y no solo derivados de enfermedades, en el caso del virus del Nilo la prevención es clave para atajar un problema que este año ya se ha cobrado tres vidas en la provincia de Sevilla, con lo que pelear contra las larvas en primavera sería más efectivo que contra los insectos en verano.
Como ocurre con muchos problemas, y no solo derivados de enfermedades, en el caso del virus del Nilo la prevención es clave para atajar un problema que este año ya se ha cobrado tres vidas en la provincia de Sevilla, con lo que pelear contra las larvas en primavera sería más efectivo que contra los insectos en verano.
Así lo defiende el profesor de investigación del CSIC en la Estación Biológica de Doñana, Jordi Figuerola, quien ha señalado la importancia de seguir ejemplos como el de la Diputación de Huelva, que desde hace muchos años tiene instaurado un sistema de trabajo para el control de los mosquitos que funciona durante todo el año, y no en momentos concretos del verano cuando hay una mayor población en determinados núcleos.
Ubicada en la Isla de la Cartuja de Sevilla, la Estación Biológica de Doñana (EBD) es un instituto de investigación dedicado al estudio de la ecología, la evolución y la conservación de la biodiversidad, perteneciente al Consejo Superior de Investigaciones Científicas (CSIC), y allí trabajan unas 250 personas en distintas labores. Una de ellas es identificar los puntos donde hay una mayor proliferación de estos insectos, para atacarlos en su terreno e intentar evitar que lleguen a los núcleos de población.
Para Figuerola, está claro que es «mucho más fácil matar a la larva, porque tiene que estar en el agua sí o sí», de modo que «se pueden concentrar los tratamientos en las pocas zonas que tienen agua» y pelear contra ellas en su terreno antes de desarrollar el ejemplar adulto.
Medidas de control en los arrozales
Aunque el virus del Nilo parece algo nuevo, en la EBD lo identificaron hace más de diez años. La experiencia de los expertos marca que se han identificado las zonas que están más expuestas a estos casos, «y una de las que está claramente más expuesta es la del cultivo del arroz del Bajo Guadalquivir», lo que indica que hay que adoptar «medidas para controlar a los mosquitos en estos arrozales, antes de que se empiecen a detectar los primeros casos en humanos».
Para Jordi Figuerola, el asunto no tiene matices: «Si el arroz se inunda a finales de mayo o principios de junio, a mediados de junio, se tendrían que iniciar ya los tratamientos con larvicidas para evitar la proliferación de mosquitos en estas zonas, al menos en los arrozales más cercanos a las zonas habitadas. Y estos tratamientos se tendrían que repetir varias veces al año».
Se trataría de imitar un ejemplo que está funcionando, el de la Diputación de Huelva, provincia en la que «todos los municipios de costa tenían graves problemas de molestias debido a los mosquitos, y por esa razón crearon este servicio de control», que cada año emplea a entre 50 y 60 personas para realizar los tratamientos.
De hecho, el servicio de control de mosquitos de la Diputación de Huelva trabaja incluso en invierno, «identificando las zonas más problemáticas por la presencia de larvas, viendo maneras de evitar que se vuelva a repetir la situación», un servicio que es financiado al 80 % por la Diputación de Huelva y los municipios cubren el 20 % restante del coste del funcionamiento.
Con este método es más fácil trabajar, porque se ataca a la larva en el agua, donde «se pueden concentrar los tratamientos», ya que «al tener que estar en el agua es mucho más sencillo que cuando son adultos, que vuelan, se pueden esconder, y hay que tener en cuenta que el producto que se usa para matar adultos tiene que entrar en contacto con el cuerpo del mosquito», de modo que puede eludirlo «si está refugiado en una tubería, debajo de una planta, de una hoja o en un agujero del tronco, y por mucho que tú tires producto», ese mosquito, cuando el veneno se deposite, «sale volando y no le ha pasado nada».
Prevención y vacuna
En los pueblos de la provincia de Sevilla más afectados se ha creado una plataforma con epicentro en La Puebla del Río. Su portavoz, Juan José Sánchez, reclama varias medidas, «aparte de la fumigación anual», como que haya mejores protocolos de actuación en los centros médicos, que puedan contar con una analítica que identifique la enfermedad, y se puedan tener cifras reales de los infectados.
Pero, además, recuerda la importancia de investigar una vacuna «que está testada en la tercera fase, y que por temas económicos no se ha desarrollado», un tratamiento de choque como ocurrió con el coronavirus que terminaría con la pesadilla que se vive en casi 15 pueblos de la provincia sevillana.
14 agosto 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
8
 El Centro Europeo para la Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) ha registrado recientemente casos humanos de infección por el virus del Nilo Occidental (VNO) procedentes de Austria, Hungría y Rumanía, que se unen así a España, Francia, Italia y Grecia, que ya habían notificado casos en semanas anteriores.
El Centro Europeo para la Prevención y Control de Enfermedades (ECDC, por sus siglas en inglés) ha registrado recientemente casos humanos de infección por el virus del Nilo Occidental (VNO) procedentes de Austria, Hungría y Rumanía, que se unen así a España, Francia, Italia y Grecia, que ya habían notificado casos en semanas anteriores.
El primer caso notificado en países de la Unión Europea/Espacio Económico Europeo en 2024 se produjo en abril en España, concretamente en Sevilla, con un paciente que comenzó a desarrollar síntomas en marzo de 2024. Se notificaron casos adicionales con aparición de síntomas en junio y julio de 2024. En Italia, el primer caso de VNO se notificó en junio en la ciudad de Módena. Más tarde, el 5 de julio, Grecia notificó su primer caso de VNO de 2024.
En lo que respecta a España, este mismo lunes, la Consejería de Salud y Consumo de la Junta de Andalucía, a través de la Dirección General de Salud Pública y Ordenación Farmacéutica, confirmó nueve nuevos casos de VNO en dos personas de Los Palacios y Villafranca, otras tres de Dos Hermanas, otro par de Coria del Río y otro en La Puebla del Río; si bien seis de ellos ya se encuentran de alta.
Sin embargo, los casos ascienden a un número más elevado con toda seguridad, ya que, en la mayoría de las ocasiones, esta enfermedad cursa sin síntomas (80 % de los casos) o como un cuadro gripal por el que los pacientes no acuden al médico.
De hecho, de los 20 casos detectados en 2023, cinco se diagnosticaron porque eran personas donantes de sangre que desconocían estar infectadas, según informaron fuentes del Ministerio de Sanidad en el pasado mes de junio, en el marco de la presentación de la tercera parte de su ‘Plan de vigilancia, prevención y control de las enfermedades transmitidas por vectores’.
En humanos, el período de incubación va de dos a 14 días, aunque en inmunodeprimidos puede ser de hasta 21 días. En caso de producirse manifestaciones clínicas, estas pueden ser variadas, desde fiebre y mialgias hasta manifestaciones neurológicas graves. Estas últimas se producen en menos del 1 % de los infectados y pueden cursar con meningitis, encefalitis y/o parálisis flácida aguda.
La encefalitis es más frecuente que la meningitis. La parálisis flácida aguda es una presentación relativamente frecuente en personas jóvenes sanas. Puede haber afectación digestiva, y se han descrito, aunque con poca frecuencia, miocarditis, pancreatitis y hepatitis fulminante.
Según Sanidad, alrededor de un 10 % de las formas neurológicas pueden ser mortales, con mayor riesgo a mayor edad, en hombres, receptores de órgano sólido, si existe consumo excesivo de alcohol y quienes padecen diabetes, enfermedad renal crónica, enfermedad cardiovascular, hipertensión, cáncer o inmunosupresión. El riesgo de secuelas existe en el 30-60 por ciento de los casos con manifestaciones neurológicas.
Sin embargo, reiteran que la enfermedad podría cursar con una meningoconcefalitis «en una minoría muy pequeña». «Por cada caso conocido de virus del Nilo Occidental, hay 100 que no se conocen», detallaron estas mismas fuentes en el mes de junio.
EL VIRUS DEL NILO, ENDÉMICO EN ESPAÑA
España presenta en la actualidad una situación endémica de la enfermedad debido a que reúne unas condiciones favorables para el mantenimiento y la circulación del virus, como son la gran variedad de posibles reservorios, la proximidad a zonas endémicas como África, las características ecológicas y climáticas, las rutas migratorias de aves procedentes de áreas afectadas y la presencia de vectores competentes ampliamente difundidos por la geografía española.
Todo ello hace que, en la época de riesgo, época de actividad del vector, se puedan dar brotes tanto en animales como en personas en diversas zonas de la península que cuentan con las condiciones idóneas –grandes poblaciones de mosquitos, pequeñas áreas urbanas en entornos agrícolas o naturales y explotaciones de équidos, entre otros–.
El riesgo se considera mayor en las áreas geográficas en las que se ha detectado la presencia del virus, ya sea mediante estudios de investigación independientes o mediante los sistemas de vigilancia animal, humana o entomológica.
Así las cosas, en el año 2020 se detectó un aumento marcado de la incidencia de la enfermedad en España, con 77 casos humanos (56 en Sevilla, 15 en Cádiz y seis en Badajoz). De ellos, el 97 % cursaron con meningoencefalitis y ocho de ellos fallecieron, según se recoge en la segunda parte del informe ‘Plan de vigilancia, prevención y control de las enfermedades transmitidas por vectores’, al que ha tenido acceso Europa Press. En el año 2021 se confirmaron seis casos humanos con meningoencefalitis, todos ellos repartidos en municipios de la provincia de Sevilla.
En 2022 se notificaron cuatro casos humanos autóctonos, de los que 3 casos fueron identificados en dos regiones donde previamente no se habían identificado casos humanos: Tarragona y Córdoba.
En resumen, en España existen zonas de circulación conocida del virus del Nilo Occidental desde hace décadas, como son en Andalucía las marismas del Guadalquivir, en Sevilla, y la comarca de La Janda, en Cádiz, en Extremadura en determinadas áreas lacustres, y en Cataluña en el Delta del Ebro, aunque no se puede descartar la aparición de nuevas detecciones en el resto de la geografía española. Sin embargo, Sanidad considera este riesgo como «inexistente».
CÓMO SE PRODUCE EL CONTAGIO
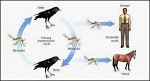
En las regiones templadas y subtropicales, la mayoría de las infecciones presentan una marcada estacionalidad, desde verano hasta principios de otoño. Los sitios donde se producen los brotes se encuentran a lo largo de las principales rutas de las aves migratorias.
En las zonas endémicas, el virus se mantiene en un ciclo zoonótico entre aves y mosquitos. Las aves actúan como reservorios del VNO, amplificándolo sin padecer la mayoría de las especies la enfermedad clínica, por lo que contribuyen a su mantenimiento y difusión de forma silente.
Las aves migratorias pueden transportar al virus a largas distancias. Los mosquitos hembra infectados pueden transmitir el VNO a través de la picadura tanto a humanos como a équidos, que son las especies de mamíferos más susceptibles a la enfermedad. Se comportan como hospedadores accidentales, puesto que la viremia es corta y de bajo nivel, insuficiente para que el virus se transmita de nuevo a los mosquitos. Es decir, un mosquito que pique a una persona infectada no trasladará la enfermedad.
La transmisión de persona a persona se considera muy poco frecuente y solo puede ocurrir por transfusión de sangre y sus componentes o trasplante de órganos, por vía transplacentaria o por exposición accidental.
06 agosto 2024|Fuente: Europa Press |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
ago
7
 El organismo de salud pública de Grecia emitió hoy una advertencia sobre el virus del Nilo Occidental
El organismo de salud pública de Grecia emitió hoy una advertencia sobre el virus del Nilo Occidental
La circulación del virus es intensa durante la actual temporada de transmisión de 2024, con el número de casos registrados más alto en comparación con los cinco años anteriores para el mismo período de tiempo, indicó la Organización Nacional de Salud Pública Helénica.
Si bien la distribución geográfica del virus es amplia, con casos ya registrados en cinco regiones de Grecia, se esperan más casos en el país y otras naciones europeas, agregó.
Ante este panorama, la organización recomendó a los ciudadanos adoptar medidas de protección contra los mosquitos, entre ellas el uso de repelentes de insectos, mosquiteros y estar atentos a los cuerpos de agua estancada.
El virus del Nilo Occidental se transmite con mayor frecuencia a través de la picadura de un mosquito infectado.
Sus síntomas incluyen fiebre, dolor de cabeza, dolores corporales, vómitos, diarrea o erupciones cutáneas.
06 agosto 2024|Fuente: Prensa Latina |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia
jul
12
 El virus del Nilo Occidental ha reaparecido este verano en Andalucía con dos casos registrados en la localidad sevillana de Dos Hermanas, uno de ellos mortal, una mujer de 72 años con patologías previas graves.
El virus del Nilo Occidental ha reaparecido este verano en Andalucía con dos casos registrados en la localidad sevillana de Dos Hermanas, uno de ellos mortal, una mujer de 72 años con patologías previas graves.
Estas son algunas claves de la enfermedad.
El virus del Nilo es una enfermedad transmitida fundamentalmente por la picadura de mosquitos que transcurre en el 80 % de los casos sin síntomas, mientras que el otro 20 % de los afectados desarrolla una enfermedad viral grave, según la Organización Mundial de la Salud.
Leve en humanos, la fiebre del Nilo Occidental se caracteriza por síntomas parecidos a la gripe: fiebre, dolor de cabeza y en las articulaciones, vómitos, erupción cutánea e inflamación de los ganglios linfáticos; síntomas que duran entre 3 y 6 días, y luego desaparecen sin mayores consecuencias.
Sin embargo, aproximadamente una de cada 150 personas infectadas desarrolla la enfermedad en su expresión más grave, lo que da lugar a encefalitis o meningitis (inflamación del cerebro o los tejidos circundantes), que pueden llevar a daño cerebral y a la muerte.
Dolor de cabeza, fiebre elevada, rigidez de nuca, desorientación, coma, convulsiones, debilidad muscular y parálisis, son algunos de los síntomas de la afección grave.
Las personas con mayor riesgo de sufrir la versión agresiva de la enfermedad son los mayores de 50 años y quienes hayan padecido enfermedades severas.
El periodo de incubación del virus dura entre 3 y 14 días; y su máxima incidencia se registra a finales de agosto y principios de septiembre. Posteriormente, el riesgo disminuye a medida que el clima se vuelve más frío y los mosquitos comienzan a desaparecer.
Perteneciente al género de los flavivirus, el virus del Nilo Occidental tiene su principal reservorio en las aves, por lo que se disemina cuando un mosquito -generalmente del género culex- pica a un ave infectada y luego lo inocula a una persona.
Tanto el ser humano como el caballo son hospederos finales, es decir que se infectan pero no propagan la infección.
En casos excepcionales la enfermedad puede transmitirse por transfusiones y trasplantes, pero no por contacto directo.
No existe una vacuna para las personas (sí la hay para la afección equina), por lo que la mejor forma de prevención es evitar las picaduras de los mosquitos, para lo que se recomienda protegerse, utilizar repelentes y eliminar recipientes con agua estancada para evitar que los mosquitos se reproduzcan.
El virus del Nilo Occidental se encuentra presente en África, partes de Europa, Oriente Medio, Asia occidental, América y Australia.
Se aisló por primera vez en 1937 en Uganda, concretamente en una mujer del distrito del Nilo Occidental (del que toma el nombre) y en 1953 se identificó en aves del delta del Nilo.
En la década de los 90 resurgió a consecuencia de la sequía en África, de donde pasó a Estados Unidos en 1999, año en que se detectaron los primeros casos en Nueva York.
Desde entonces el virus es endémico en EE.UU., donde cada año se registran casos.
Los peores brotes, hasta el momento, se produjeron en 2002, con 4 156 casos y 284 muertos, y 2003, año en que se registraron 9 862 casos y 264 muertes, según los Centros para el Control y la Prevención de Enfermedades (CDC, en inglés) de Estados Unidos.
En Europa, Grecia registró 306 casos de infección en 2018, de los que fallecieron 41 personas, todos mayores de 63 años.
Ese mismo año, Rumanía contabilizó sus primeros tres casos, y en España fue entonces cuando ya se identificó, por primera vez, la presencia del mosquito de origen asiático Aedes japonicus, capaz de transmitir, entre otras enfermedades, el virus del Nilo Occidental.
Precisamente en España, la fiebre del Nilo se cobró en 2020 siete víctimas mortales (cuatro en Sevilla y tres en Cádiz), en el mayor brote registrado en Andalucía hasta esa fecha, en el que se notificaron 76 casos (40 confirmados y 36 probables).
10 julio 2024|Fuente: EFE |Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2024. Agencia Informativa Latinoamericana Prensa Latina S.A.|Noticia

