may
16
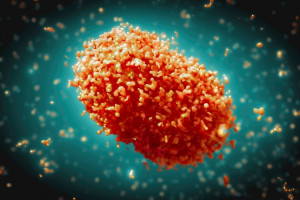
Los virus de la viruela son famosos por su capacidad de permanecer en el medio ambiente durante mucho tiempo. Un estudio realizado por el Departamento de Virología Molecular y Médica de la Universidad Ruhr de Bochum (Alemania) ha demostrado que la temperatura es un factor importante en este proceso: a temperatura ambiente, un virus de la viruela del mono capaz de replicarse puede sobrevivir en una superficie de acero inoxidable hasta once días, y a cuatro grados centígrados hasta un mes.
Desde 2022, el virus de la viruela del mono se transmite cada vez con más frecuencia de un huésped humano a otro. Aunque las infecciones se producen principalmente por contacto físico directo, también es posible contraer el virus a través de superficies contaminadas, por ejemplo en el hogar o en habitaciones de hospital.
Los investigadores estudiaron los plazos exactos de permanencia en el ambiente del virus de la viruela de mono. Lo aplicaron a placas de acero inoxidable desinfectadas y almacenándolas a diferentes temperaturas: a cuatro grados, a 22 grados, que corresponde aproximadamente a la temperatura ambiente, y a 37 grados. Determinaron la cantidad de virus infeccioso tras distintos periodos de tiempo, que iban desde 15 minutos a varios días o semanas.
Los virus siguen siendo infecciosos durante mucho tiempo
Independientemente de la temperatura, hubo pocos cambios en la cantidad de virus infeccioso durante los primeros días. A 22 y 37 grados, la concentración de virus no disminuyó significativamente hasta pasados cinco días. A 37 grados, no se detectó ningún virus capaz de reproducirse después de seis o siete días, a 22 grados pasaron de diez a once días hasta que ya no fue posible la infección.
A cuatro grados, la cantidad de virus sólo descendió bruscamente a los 20 días, y a los 30 ya no había peligro de infección. «Esto concuerda con nuestra experiencia de que las personas pueden seguir contrayendo la viruela del mono a través de las superficies del hogar después de casi dos semanas», afirma el profesor Eike Steinmann, jefe del Departamento de Virología Molecular y Médica.
Para reducir el riesgo de infección en caso de brote, es muy importante desinfectar las superficies. Por ello, los investigadores probaron la eficacia de cinco desinfectantes comunes.
Descubrieron que los desinfectantes a base de alcohol o aldehídos reducían de forma fiable el riesgo de infección. Sin embargo, un desinfectante a base de peróxido de hidrógeno no inactivó el virus con suficiente eficacia en el estudio. «Nuestros resultados respaldan la recomendación de la OMS de utilizar desinfectantes de superficies a base de alcohol», afirma Toni Meister.
El equipo publicó sus conclusiones en la revista Journal of Infectious Diseases.
Mayo 15/2023 (MedicalXpress) – Tomado de Diseases, Conditions, Syndromes Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
may
10
Investigadores de la Facultad de Artes y Ciencias de la Universidad de Pensilvania y de la Queen’s University de Canadá han elaborado un modelo teórico de transmisión de la enfermedad Covid-19 que tiene en cuenta los efectos de la dinámica social y, en concreto, el modo en que las normas sociales afectan a las Intervenciones No Farmacéuticas (INF), como el enmascaramiento y el distanciamiento social.
La investigación, publicada en Proceedings of the National Academy of Sciences, muestra que la conformidad social crea una especie de «adherencia» por la que los individuos se niegan a cambiar su uso de las INF si difiere de lo que hacen los demás.
Los investigadores pretendían comprender mejor cómo la priorización del riesgo y las normas sociales afectan a la adopción de las INF durante una pandemia. Para ello, desarrollaron un modelo que tiene en cuenta el riesgo de infección, el coste de las INF y el coste social de desviarse de las normas de uso de las INF. El modelo describe la dinámica de umbral en el número de individuos necesarios para apoyar un cambio de comportamiento, lo que crea «puntos de inflexión» en la adopción de comportamientos INF donde un pequeño cambio en la prevalencia de la enfermedad puede causar un cambio significativo en el comportamiento de la población.
«Nuestro modelo descubrió que pequeños cambios en determinados factores, como la eficacia de las INF, la tasa de transmisión y los costes de las intervenciones, pueden provocar grandes cambios en la tasa de propagación de la enfermedad, o tasa de ataques», afirma Akçay.
Explica que esto se debe en parte a que la gente es conformista y, por tanto, lenta a la hora de adoptar nuevos comportamientos como el uso de mascarillas, hasta que la enfermedad alcanza niveles tan altos que la percepción del riesgo anula la conformidad, momento en que la población se vuelca. El conformismo también funciona en sentido contrario; el nuevo comportamiento persiste más tiempo en la población de lo que lo haría si la gente sólo se preocupara de sus riesgos y costes individuales. Esto crea olas de infección y de comportamiento ante INF distintas.
Según el equipo, los resultados ponen de manifiesto una compleja relación entre las normas sociales y la propagación de la enfermedad. Explican que al realizar una simulación epidemiológica sin uso de INF al principio de la epidemia, obtuvieron una tasa de ataques previsiblemente alta y, con el tiempo, los individuos empezaron a utilizar INF por temor al riesgo de infección.
Sin embargo, el inicio del uso del INF se produce mucho más tarde, cuando los parámetros del coste de desviarse de las normas sociales se fijan más altos «porque si nadie se enmascara no quieres ser la primera persona», afirma Akçay.
«Así que aumentar este parámetro provoca un retraso en el enmascaramiento, lo que hace que la primera oleada de la epidemia sea mucho más alta de lo que habría sido si los individuos reaccionaran a sus niveles de riesgo. Por otra parte, cuando realizamos la simulación con enmascaramiento y el número de casos empezó a descender, se produjo una reticencia a dejar de enmascararse porque nadie quería ser la primera persona en dejar de hacerlo, lo que denominamos pegajosidad.»
Morsky explica que el modelo estuvo motivado inicialmente por algunos resultados de un estudio anterior que investigaba las normas sociales y sus efectos en relación con el comportamiento de reciprocidad, donde el comportamiento conformista puede inducir ciclos de auge y caída en comunidades cooperativas. En este caso, el comportamiento conformista hace que las oleadas epidémicas sean intrínsecamente más distintas de lo que habrían sido de otro modo, inclusive en ausencia de factores externos como la variación estacional de las tasas de transmisión.
Akçay afirma que la información sobre estas tendencias y dinámicas sociales puede ser útil para los responsables políticos que sopesan decisiones sobre cómo responder al comportamiento humano.
Mayo 10/2023 (MedicalXpress) – Tomado de Diseases, Conditions, Syndromes – Health informatics Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
abr
27
Los científicos están desentrañando el complejo misterio que subyace a cómo el sistema inmunitario monta una potente defensa contra uno de los asesinos más implacables del mundo: los parásitos mortales que causan la peor forma de malaria.
En dos estudios no relacionados entre sí, ambos publicados en Science Translational Medicine, los científicos llegaron a la misma conclusión: las células asesinas naturales del sistema inmunitario, que se encuentran entre los primeros respondedores críticos durante la proliferación del parásito, son clave para el control de la infección transmitida por mosquitos.
Como parte del estudio, los científicos de Kenia recurrieron a voluntarios adultos a los que se infectó intencionadamente, en condiciones clínicas estrictas, con la especie más mortífera del organismo causante de la malaria. La investigación, de gran alcance, evaluó la infección y la respuesta de las células asesinas naturales en los voluntarios.
En otra rama del estudio, el equipo examinó muestras de sangre de niños que residen en una región de Kenia donde la malaria es endémica. Y en una última parte de su investigación, los científicos analizaron los ataques de las células asesinas naturales a los parásitos de la malaria en placas de laboratorio.
En el segundo estudio, dirigido por científicos de California, un equipo internacional de investigadores identificó una población única de células asesinas naturales que surge en niños expuestos a la malaria en una región endémica de Uganda.
África es el continente más afectado del planeta por esta enfermedad transmitida por mosquitos, según la Organización Mundial de la Salud, que también destacó que la propagación de la malaria está impulsada por un portador muy eficaz, el mosquito Anopheles gambiae. Se trata de un mosquito nocturno que pica entre las 10 de la noche y las 4 de la madrugada, cuando la gente suele estar dormida y es poco probable que los aplasten.
Y lo que es peor, este mosquito es portador del parásito del paludismo más letal, el Plasmodium falciparum. Entre las cuatro especies de parásitos del paludismo que infectan al ser humano, el P. falciparum se asocia a una infección grave y una elevada mortalidad. El grupo más perjudicado es el de los niños menores de 5 años.
En 2019, el año más reciente para estadísticas completas, se estima que 386.000 personas murieron de malaria en África y 274.000 eran niños, según la OMS.
Tras años de intentos fallidos de desarrollo de vacunas, están surgiendo varias inmunizaciones y una desarrollada en el Reino Unido por la Universidad de Oxford y el gigante farmacéutico GlaxoSmithKline, ha sido aprobada en Ghana y Nigeria. La vacuna se diseñó para niños de entre cinco meses y tres años. Como parte de la nueva investigación en Kenia, se estudiaron catorce vacunas en fase de investigación para determinar su papel a la hora de provocar una respuesta de las células asesinas naturales.
«Las células asesinas naturales son potentes efectores inmunitarios», escribe Dennis Odera, autor principal de la investigación keniana, al describir los asesinos naturales, una clase de componentes del sistema inmunitario que atacan y eliminan las células infectadas. Los asesinos naturales se llaman así porque su principal especialidad es matar, una tarea mediada por potentes moléculas contenidas en los lisosomas de los asesinos. Estos cuerpos son orgánulos secretores escondidos dentro de los asesinos naturales que liberan compuestos agresivos. Estas sustancias químicas se liberan cuando los asesinos naturales se encuentran con sus objetivos mortales.
Odera y sus colegas observaron que las células asesinas naturales median en las respuestas inmunitarias contra Plasmodium falciparum utilizando múltiples funciones efectoras: Golpean al parásito con sustancias químicas agresivas y señalan el ataque de moléculas inflamatorias, que literalmente aumentan la temperatura, haciendo que las condiciones dentro del cuerpo sean difíciles para los organismos infecciosos.
Entender cómo responde el sistema inmunitario al P. falciparum ayuda a comprender mejor la compleja biología del organismo y su actividad en el torrente sanguíneo humano. Estudiar el organismo activo y sus encuentros con el sistema inmunitario humano aporta nuevos conocimientos para desarrollar la próxima generación de vacunas.
«Nueve de las 14 vacunas candidatas indujeron células asesinas naturales dependientes de anticuerpos», añadió Odera, refiriéndose a los anticuerpos que se desarrollaron en respuesta a la vacunación y que, a su vez, señalaron la actividad de las células asesinas naturales.
Hubo un componente de laboratorio en la investigación, que permitió a Odera y sus colegas observar las células asesinas naturales en acción: cómo responden a los merozoitos en cultivo. Lo que el equipo vio fue el equivalente biológico de la guerra química.
Las células asesinas naturales liberaban compuestos antimicrobianos mediante un proceso denominado degranulación. La molécula inflamatoria interferón-gamma subió la temperatura. Al liberar compuestos antimicrobianos y una avalancha de moléculas inflamatorias, como el interferón-gamma, Odera y sus colaboradores vieron cómo se podía impedir que los parásitos de la malaria siguieran invadiendo los glóbulos rojos.
En la parte del estudio dedicada a la infección controlada por paludismo en humanos, el equipo observó que los adultos keniatas que no desarrollaron fiebre albergaban mayores cantidades de células asesinas naturales dependientes de anticuerpos que los que necesitaron tratamiento. A continuación, el equipo examinó 293 muestras de niños que vivían en Junju y descubrió que las células asesinas naturales dependientes de anticuerpos aumentaban con la edad y se disparaban durante las infecciones por P. falciparum.
Un mayor número de células asesinas naturales dependientes de anticuerpos se correlacionaba con un menor riesgo de paludismo clínico y síntomas, lo que sugiere que las células asesinas naturales desempeñan un papel clave en el refuerzo de la inmunidad contra el paludismo.
Dirigido por investigadores de la Universidad de Stanford, el trabajo científico destaca cómo una población especial de células asesinas naturales favorece la capacidad del sistema inmunitario para proteger al organismo de los parásitos de la malaria. «Es probable que las células asesinas naturales desempeñen un papel importante en la inmunidad contra la malaria», afirma Maureen Ty, de Stanford, autora principal de un estudio en el que participaron investigadores de Uganda y Australia.
El eje de su investigación fue la identificación de un subconjunto atípico de células asesinas naturales, un grupo denominado CD56neg. Estas células se expanden durante exposiciones repetidas al parásito.
«Comprender los factores que impulsan la programación de este subconjunto único de células [asesinas naturales] ayudará a guiar la traslación terapéutica, incluida la mejora de la protección inducida por vacunas», concluyó Ty.
Puede acceder al enlace para seguir leyendo. El artículo está en inglés
Abril 27/2023 (MedicalXpress) – Tomado de Diseases, Conditions, Syndromes-Immunology Copyright Medical Xpress 2011 – 2023 powered by Science X Network.
Traducción realizada con la versión gratuita del traductor www.DeepL.com/Translator
abr
15
Reliquias de virus antiguos -que han pasado millones de años escondidos dentro del ADN humano- ayudan a nuestro cuerpo a combatir el cáncer, según señala un estudio llevado a cabo por investigadores del Instituto Francis Crick, en Reino Unido.
La investigación mostró que los restos latentes de estos viejos virus se despiertan cuando las células cancerosas se salen de control.
Y esto ayuda involuntariamente al sistema inmunitario a atacar el tumor.
El equipo quiere ahora aprovechar este descubrimiento para diseñar vacunas que puedan potenciar el tratamiento contra el cáncer, o incluso prevenirlo.
Células B
Los investigadores habían notado un vínculo entre una mejor supervivencia frente al cáncer de pulmón y una parte del sistema inmunológico, llamadas células B, que se agrupan alrededor de los tumores.
Las células B son la parte de nuestro cuerpo que fabrica anticuerpos y son más conocidas por su papel en la lucha contra las infecciones, como la covid.
Qué estaban haciendo exactamente en el cáncer de pulmón era un misterio, pero una serie de intrincados experimentos con muestras de pacientes y pruebas con animales demostraron que todavía estaban intentando combatir virus.
«Resultó que los anticuerpos están reconociendo restos de lo que se denomina retrovirus endógenos«, le explicó a la BBC el profesor Julian Downward, director asociado de investigación en el Instituto Francis Crick.
Los retrovirus se las ingenian para deslizar una copia de sus instrucciones genéticas dentro de las nuestras.
- Más del 8% de lo que consideramos como ADN «humano» tiene en realidad este origen viral.
- Algunos de estos retrovirus se convirtieron en parte integrante de nuestro código genético hace decenas de millones de años y los compartimos con nuestros parientes evolutivos, los grandes simios.
- Otros retrovirus pueden haber entrado en nuestro ADN hace unos miles de años.
Con el tiempo, algunas de estas instrucciones foráneas, han sido cooptadas y tienen propósitos útiles dentro de nuestras células, pero otras están estrictamente controladas para evitar que se propaguen.
Sin embargo, el caos domina dentro de una célula cancerosa cuando crece sin control y el control estricto de estos antiguos virus se pierde.
Engaño
Estas antiguas instrucciones genéticas ya no pueden resucitar virus completos, pero pueden crear fragmentos de virus que son suficientes para que el sistema inmunitario detecte una amenaza viral.
Esto «engaña al sistema inmunitario haciéndole creer que las células tumorales están infectadas y trata de eliminar el virus, por lo que es una especie de sistema de alarma», explica el profesor George Kassiotis, jefe de inmunología retroviral en el centro de investigación biomédica.
Los anticuerpos convocan a otras partes del sistema inmunitario que eliminan las células «infectadas»: el sistema inmunitario está tratando de detener un virus, pero en este caso está eliminando las células cancerosas.
Kassiotis dice que se trata de un cambio de rol notable para los retrovirus.
En su apogeo, «podrían haber estado causando cáncer en nuestros antepasados» debido a la forma en que invaden nuestro ADN, pero ahora nos protegen del cáncer, «lo cual me parece fascinante», añade.
El estudio, publicado en la revista Nature, describe cómo sucede esto naturalmente en el cuerpo, pero los investigadores quieren aumentar ese efecto mediante el desarrollo de vacunas que le enseñen al cuerpo a buscar retrovirus endógenos.
«Si podemos hacer eso, entonces no solo podemos pensar en vacunas terapéuticas, sino también en vacunas preventivas«, señala Kassiotis.
Prevención
La investigación surgió del estudio TracerX que ha estado rastreando los cánceres de pulmón con un detalle sin precedentes, y recientemente mostró la capacidad «casi infinita» de evolución del cáncer.
Esto llevó a los investigadores que hicieron el ensayo a centrar más su atención en la prevención del cáncer, ya que era muy difícil de detener.
«Todos tenemos ADN viral antiguo en nuestros genes, heredado de nuestros antepasados, y esta fascinante investigación ha destacado el papel que desempeña en el cáncer y cómo nuestro sistema inmunológico puede reconocer y destruir células cancerígenas», señaló la doctora Claire Bromley, de Cancer Research UK.
En su opinión, se necesita «más investigación» para desarrollar una vacuna contra el cáncer, pero «no obstante, este estudio se suma al creciente cuerpo de investigación que algún día podría hacer realidad este enfoque innovador para el tratamiento del cáncer».
Abril 15/2023 (BBC) – Tomado de Salud y Ciencia. Copyright 2023 BBC.
abr
15
La epidemia por viruela del mono o monkeypox, desencadenada el año pasado, pudo declinar por dos factores. Por un lado, la consecución de una inmunidad de grupo y, por otro, por un cambio de comportamiento entre la población con más prácticas de riesgo de contraer dicha enfermedad.
Así lo sostienen un grupo de investigadores belgas que presentan sus conclusiones en el Congreso Europeo de Microbiología Clínica y Enfermedades Infecciosas (Eccmid) que comienza hoy sábado, en Copenhague.
Hasta el brote de monkeypox en 2022 no se había documentado un comportamiento similar de esta infección viral con una transmisión sostenida de persona a persona fuera de África.
El número total de casos registrados en todo el mundo superó los 85.000 casos, con la población de hombres que tienen sexo con hombres como la de mayor incidencia. Los casos aumentaron rápidamente desde mayo de 2022, para comenzar a disminuir unos meses después.
Las razones por las que el brote disminuyó no están claras. El investigador Christophe Van Dijck, del Instituto de Medicina Tropical de Amberes, Bélgica, sostiene que el rápido aumento de casos en mayo de 2022 probablemente fue causado por “una transmisión viral eficiente durante el contacto sexual entre personas con una alta rotación de parejas en una densa y geográficamente extendida red sexual”.
El conocimiento insuficiente de la enfermedad, así como la transmisión asintomática y presintomática, pueden haber favorecido la propagación de la misma, según plantean los responsables de este trabajo.
La posterior disminución de la epidemia después de julio de 2022 sigue sin explicarse suficientemente. Las hipótesis de partida que se plantean son un cambio de comportamiento en la población en riesgo y la adquisición de inmunidad inducida por vacunación o infección.
Disminución de casos antes de la vacunación
“Sin embargo, en la mayoría de los países, incluida Bélgica, la disminución de los casos de monkeypox ya había comenzado antes de que se vacunara a una proporción sustancial de la población en riesgo”, por lo que Van Dijk y su equipo se plantearon la hipótesis de que la epidemia disminuyó debido a un cambio en el comportamiento de la población en riesgo.
Una infección ‘vistosa’
Santiago Melón, jefe de Servicio de Virología del Hospital Universitario Central de Asturias (HUCA) destaca, a la hora de interpretar las conclusiones de este estudio, el hecho de que se trata de una infección “muy vistosa”, en el sentido de que se manifiesta con síntomas llamativos que no invitan al mantenimiento de relaciones sexuales.
Para obtener más información, utilizaron dos conjuntos de datos recopilados en el Instituto de Medicina Tropical en 2022. Todos los participantes dieron su consentimiento informado. El primer conjunto de datos provino de un cuestionario que completaron las personas con monkeypox en el momento del diagnóstico.
Abril 14/2023 (Diario Médico) – Tomado de la selección de noticias de Congreso Europeo de Microbiología Clínica y Enfermedades Infecciosas en la sección de Microbiología y Enfermedades Infecciosas. Copyright Junio 2018 Unidad Editorial Revistas, S.L.U.
abr
15
La última actualización del estudio de coinfección VIH/VHC de Gesida confirma la tendencia en descenso, situando la tasa de pacientes coinfectados por debajo del 1%.
El estudio de prevalencia de coinfección por VHC en personas con VIH en España realizado por Gesida, el Grupo de Estudio del Sida de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (Seimc) concluye que cada vez menos personas con VIH en nuestro país están afectadas también por una infección por el virus de la hepatitis C. En concreto, el estudio revela una tasa del 0,85%, un 96,1% menor que en 2015.
Esta actualización, apunta el experto en VIH Juan Berenguer, científico en el Instituto de Investigación Sanitaria Gregorio Marañón, y coautor principal el estudio, es la octava que se realiza, desde la primera, en 2002. La segunda actualización de este estudio se realizó en 2009, y las seis restantes entre 2015 y 2021. La pandemia de covid-19 impidió su realización en 2020.
No obstante, la robustez de los datos aportados por esta investigación de Gesida permite afirmar que la estrategia de microeliminación de la hepatitis C en la población con VIH está cada vez más cerca.
‘Sencillamente espectaculares’
“Los datos de finales de 2021 del estudio de prevalencia de coinfección VIH/VHC son sencillamente espectaculares e indican que prácticamente estamos logrando el ansiado objetivo de la eliminación del VHC entre las personas con VIH”, corrobora a este medio Juan Berenguer.
El amplio acceso a los antivirales de acción directa frente al VHC en nuestro país es “la causa principal del descenso drástico en la prevalencia de infección activa por VHC en personas con VIH” constatada en este registro.
Así lo refleja también la tendencia que se observa en los años posteriores al lanzamiento de esos tratamientos. A finales de 2015 la infección por virus C en personas con VIH alcanzaba una prevalencia del 22,1%, mientras que en 2019 se situó en 2,2%, es decir, un 90% menos.
Aun con estas buenas cifras, el especialista matiza que “de todas formas, no debemos olvidarnos del VHC, ni bajar la guardia mientras existan personas en situación de riesgo de infección por prácticas sexuales de alto riesgo de transmisión, en muchas ocasiones asociadas al consumo de drogas por vía parenteral”.
Y recuerda que “a pesar de los logros alcanzados, el VHC ha dejado un legado pues una proporción significativa de personas con VIH curadas de la hepatitis C tenían una cirrosis hepática en el momento de la curación y deberán permanecer en programas de cribado de carcinoma hepatocelular”.
Camino a la eliminación
Desde la Alianza para la Eliminación de las Hepatitis Víricas en España (Aehve), su coordinador Javier García-Samaniego, comenta a DM que “el trabajo realizado con las personas coinfectadas por VIH y VHC es justamente el camino que debemos seguir para eliminar la hepatitis C en otras poblaciones vulnerables, donde se ha avanzado también mucho desde la puesta en marcha del Plan estratégico para el abordaje de la Hepatitis C en el SNS (PEAHC), pero aún seguimos siquiera sin recuperar el ritmo prepandemia en poblaciones como los usuarios de drogas por vía parenteral (UDVP), que concentran la mayor parte del reservorio del virus”.
En cambio, el jefe de Hepatología del Hospital Universitario La Paz, en Madrid, muestra su satisfacción con la buena marcha de la iniciativa #HepCityFree, promovida por la Aehve, en la que participa la Asociación Española para el Estudio del Hígado (AEEH), junto a otras sociedades científicas y asociaciones de pacientes comprometidas con el objetivo de la eliminación, y que cuenta con la colaboración de las compañías Gilead y Abbvie.
Los primeros resultados de esta iniciativa desplegada en Sevilla (la primera de las 17 ciudades en adherirse) se presentaron recientemente en el congreso de la AEEH, en Madrid. Gracias al programa, se consiguió detectar y empezar a tratar en Sevilla 283 casos de hepatitis C: 34 en centros de adicciones, centros de ITS y personas sin hogar, y 249 tras una revisión de datos en centros de salud.
Para los autores del estudio, los resultados de #HepCityFree en Sevilla demuestran la eficacia de la coordinación autonómica y municipal y de la colaboración con organizaciones sociales y sin ánimo de lucro, subrayando que aumentar las posibilidades de detección del VHC fuera de un centro sanitario y facilitar el acceso rápido y sencillo a la dispensación del tratamiento es la clave para lograr la eliminación en los colectivos más vulnerables.
Además, siete de las ciudades que participan en la iniciativa ya han desplegado las acciones de microeliminación que contempla el programa en centros que atienden a colectivos vulnerables de competencia municipal (inmigrantes, población sin hogar, usuarios de drogas), revisión de historias clínicas, telemedicina, formación y sensibilización, y que han permitido ya el diagnóstico y tratamiento de 3.600 personas. “Comprometer a las ciudades con la eliminación de la hepatitis C es factible y viable a pesar de que las competencias sanitarias descansen en las comunidades autónomas”, concluyen los autores de este estudio.
Abril 15/2023 (Diario Médico) – Tomado de la selección de noticias de Microeliminación en la sección de Microbiología y Enfermedades Infecciosas. Copyright Junio 2018 Unidad Editorial Revistas, S.L.U.