jun
2
Casi 1,7 millones de personas se han recuperado de la COVID-19 en todo el mundo, pero muchas sufren efectos secundarios de los que aún se conoce poco. El jefe de servicio de Neumología del Hospital Clínico Universitario de Valencia lidera un proyecto que pretende saber de forma precoz quiénes pueden presentar alteraciones funcionales respiratorias a corto y medio plazo.
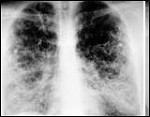 Las infecciones virales respiratorias no suelen dejar secuelas pulmonares, pero no ocurre lo mismo con las infecciones por coronavirus. En la epidemia del síndrome agudo respiratorio severo de 2003, causado por el SARS-CoV-1, se observaron diferentes grados de fibrosis pulmonares residuales en los pacientes que sobrevivieron a la enfermedad, según las pruebas de imagen y los test de función pulmonar.
Las infecciones virales respiratorias no suelen dejar secuelas pulmonares, pero no ocurre lo mismo con las infecciones por coronavirus. En la epidemia del síndrome agudo respiratorio severo de 2003, causado por el SARS-CoV-1, se observaron diferentes grados de fibrosis pulmonares residuales en los pacientes que sobrevivieron a la enfermedad, según las pruebas de imagen y los test de función pulmonar.
Aunque aún existe poca literatura científica al respecto sobre los efectos secundarios del SARS-CoV-2, la hipótesis es que teniendo en cuenta la experiencia previa, alrededor de un tercio de los pacientes que ingresará por neumonía COVID-19 presentará alteraciones fibróticas pulmonares.
“Los pacientes quedan con secuelas pulmonares. Esto ya se conocía de las anteriores epidemias de coronavirus como el SARS-CoV-1 en 2003 y MERS en 2012”
Para confirmar este porcentaje, se ha lanzado un proyecto liderado por Jaime Signes-Costa Miñana (Gata de Gorgos, Alicante, 1963), coordinador del Grupo de Investigación en Enfermedades Respiratorias del Instituto de Investigación Sanitaria (INCLIVA) y jefe de servicio de Neumología del Hospital Clínico de Valencia. El estudio cuenta con la participación de 10 hospitales valencianos, uno madrileño, dos murcianos y uno andaluz y con la financiación del Instituto de Salud Carlos III.
¿Qué tipo de alteraciones se han empezado a constatar en los pacientes ya recuperados de COVID-19?
Los pacientes quedan con secuelas pulmonares. Esto ya se conocía de las anteriores epidemias de coronavirus como el SARS-CoV-1 en 2003 y MERS en 2012. Cualquier virus, como el de la gripe, puede provocar una neumonía bilateral o severa, pero parece que estos virus ponen en marcha algunos mecanismos inflamatorios que no ponen otros virus.
¿Cuál es el principal objetivo del proyecto que acaba de iniciarse?
La idea es saber si los pacientes que han tenido neumonía y que han ingresado por este motivo en los hospitales españoles van a desarrollar una fibrosis pulmonar a medio y largo plazo. El objetivo es controlar a esos pacientes en consultas externas como se está haciendo, pero también medir los test de capacidad pulmonar para ver si ha habido alguna merma en la capacidad funcional de estas personas y si quedan alteraciones radiográficas después de curarse. En ese caso se solicita un TAC torácico de alta resolución para comprobar si hay cambios fibróticos.
¿Hasta ahora qué han ido observando?
Lo que hemos visto es que cuando los pacientes son dados de alta les quedan secuelas en las radiografías. No es una curación completa, al menos en el momento que se les da el alta. Habitualmente en las neumonías bacterianas los pacientes se curan antes de lo que estamos viendo ahora.
En función de lo que ya han podido constatar con los anteriores coronavirus, ¿cuánto tiempo pueden durar estos efectos secundarios? ¿Es posible que los pacientes los arrastren toda su vida?
Eso queremos dilucidar. Se ha visto que un porcentaje no desdeñable de pacientes, cercano al 20 % de los que tuvieron el primer SARS, seguían presentando algunas alteraciones en las radiografías o en el TAC. Eso es lo que queremos ver ahora, si eso persiste en el tiempo o si va tendiendo hacia la mejoría. Y sobre todo determinar el porcentaje, ya que en España estamos hablando de centenares de miles de personas afectadas.
¿Qué tipo de pacientes tienen más riesgo de sufrir estas secuelas pulmonares?
Cuanto más severa es la neumonía, más riesgo existe. Dentro del protocolo, nosotros hemos incluido pacientes que han ingresado por neumonía bilateral. El 80 % u 85 % de los pacientes que ha tenido el SARS-CoV-2 lo ha pasado en casa, entonces ese 15 % o 20 % que ha ingresado lo ha hecho con una neumonía bilateral, la mayoría ha ido a servicios de neumología o a UCI (y luego a servicios de neumología), es el que queremos seguir estudiando.
Además de la severidad de la neumonía, ¿influyen otros factores como la edad?
Es una buena pregunta porque se ha visto que los fenómenos fibróticos, similar al proceso de cicatrización de una herida cuando se forma un queloide, además de la idiosincrasia de cada persona, están asociados a la edad. Cuanto más viejo eres, peor cicatrizas, tanto en la piel como en los pulmones. Si tienes una exposición a un virus, como este coronavirus, tu pulmón siente el daño y luego se intenta recuperar. Esa recuperación puede equivocarse de camino e irse a otra zona donde está la fibrosis, la cicatriz de los pulmones. Eso está totalmente asociado a la edad. Por eso queremos comprobar que las personas que se han curado del todo son las más jóvenes y, como sospechamos, que cuanto mayor eres, más posibilidades tienes de quedarte con secuelas.
¿Qué otros efectos secundarios pueden aparecer cuando las personas se curan de COVID-19?
De lo que más se quejan los pacientes que vemos en consulta es de fatiga y cansancio. Esto es parte de la infección por el virus. Tienen la sensación de que un tren les ha pasado por encima, según cuentan. Poco a poco se van recuperando. Este es la secuela más frecuente y después la afectación pulmonar, probablemente. También aparece la anosmia, de la que tardan algunas semanas en recuperarse. Pero lo que nos da miedo es que la dificultad de respirar que aparece cuando hay afectación mantenida en los pulmones tarde en irse. No lo sabemos aún, por eso queremos medir la función pulmonar al mes del alta, y controlarla a los tres, a los seis y a los 12 meses, a ver si se recupera la capacidad pulmonar o si algunas personas no son capaces de recuperarla totalmente.
¿Cuándo creen que obtendrán los primeros resultados de este estudio?
El estudio otorgado por el Instituto de Salud Carlos III nos obliga a presentar resultados a los seis meses, así que en ese momento ya tendremos los resultados preliminares. La intención de nuestro centro, que lidera el proyecto, es mantener el estudio hasta 12 meses.
¿De qué manera estos resultados ayudarán a la prevención, diagnóstico, o tratamiento de los pacientes hospitalizados con COVID-19?
Si nosotros describiésemos en qué tipo de enfermo es más probable que se provoque una fibrosis o cambios fibróticos pulmonares, en caso de tener otra oleada de infecciones por este u otro coronavirus, que es lo que se presupone, podríamos reconocer a los enfermos en el momento del diagnóstico para utilizar tratamientos o poner algún tipo de medida para evitar que desarrollasen una fibrosis.
“Queremos comprobar que las personas que se han curado del todo son las más jóvenes y que cuanto mayor eres, más posibilidades tienes de quedarte con secuelas”
¿Se podrá aplicar a otros pacientes independientemente de este coronavirus?
Sí, hay otro valor añadido en este estudio. Como vamos a analizar biomarcadores de fibrogénesis, una serie de proyectos químicos que son capaces de desencadenar una fibrosis, los podremos utilizar si aparecen alterados en pacientes que tienen fibrosis pulmonar idiopática (sin causa aparente), que es una enfermedad poca frecuente pero terrible porque los pacientes sin motivo van haciendo cicatrices en los pulmones hasta que acaban en insuficiencia respiratoria. Los datos que obtengamos en este estudio aportarán conocimiento sobre patologías con mal pronóstico que habitualmente controlamos en las consultas.
Pero, por ahora, nos queda mucho por saber. Los expertos coinciden en que hay poca literatura científica al respecto.
Sí, el SARS-CoV-1 afectó a menos de 9 000 personas y el SARS-CoV-2 lleva más de 4,9 millones en todo el mundo. La afectación no puede ser la misma. Cualquier porcentaje bajo de pacientes afectados en 4,9 millones de personas representa a miles de pacientes, y es de lo que tenemos miedo.

