mar
22
 Los virus son las entidades biológicas más abundantes de la Tierra y se encuentran en casi todos los ecosistemas. Se trata de pequeños agentes infecciosos que se multiplican dentro de las células de todo tipo de seres vivos, desde plantas y hongos hasta bacterias, e incluso otros virus. Hasta nosotros, los seres humanos, ofrecemos un ecosistema ideal para su multiplicación.
Los virus son las entidades biológicas más abundantes de la Tierra y se encuentran en casi todos los ecosistemas. Se trata de pequeños agentes infecciosos que se multiplican dentro de las células de todo tipo de seres vivos, desde plantas y hongos hasta bacterias, e incluso otros virus. Hasta nosotros, los seres humanos, ofrecemos un ecosistema ideal para su multiplicación.
No todos los virus provocan enfermedades. Algunos forman parte de nuestra flora microbiológica natural y nos ayudan a realizar distintas funciones, al igual que lo hacen las bacterias que forman parte de nuestro sistema digestivo.
En cuanto a los que nos hacen enfermar, suelen tener un gran impacto, tanto en términos de salud como económicos. Prevenir y controlar las enfermedades que causan es una prioridad para muchos países, sobre todo tras la pandemia de covid-19 ocasionada por el SARS-CoV-2.
Lo que ocurre durante las infecciones virales
Nuestro sistema inmune trata de protegernos de los virus que nos rodean. Cuando enfermamos (infecciones agudas), se dedica a producir anticuerpos y células para combatir la infección. En la mayoría de las ocasiones, nuestro cuerpo logra vencer al virus y nos recuperamos. Este es el caso de las infecciones causadas por el virus de la gripe, el virus SARS-CoV-2 (covid-19) o el rotavirus (causante de gastroenteritis), entre otros.
¿Quiénes somos?
Sin embargo, en algunas ocasiones nuestro sistema inmune no es capaz de eliminar estos virus, que permanecen en nuestro organismo durante largos periodos de tiempo, a menudo años, o incluso durante toda la vida. Hablamos entonces de infecciones crónicas, entre las que podemos destacar a las infecciones por el virus de la hepatitis C o el virus del sida.
En otros casos, los virus pueden esconderse de nuestro sistema inmune y permanecer en un estado inactivo denominado “latencia” dentro de las células o en localizaciones de difícil acceso al sistema inmune como el sistema nervioso central (médula espinal o cerebro). En algunas ocasiones, pueden activarse y causar recidivas, como ocurre en el caso del virus de Epstein-Barr, o enfermedades crónicas, como el virus de la hepatitis B.
Afortunadamente, hoy en día existen tratamientos para combatir algunas de estas infecciones graves, ya sea para eliminar el virus causante de la infección o para controlar su replicación en caso de que no sea posible eliminarlo.
Qué ocurre después de eliminar la infección: huella viral
Hablamos de memoria inmunológica para referirnos a la capacidad que tienen algunas de las células producidas por nuestro sistema inmune de permanecer tras la infección para, en futuras infecciones, responder de manera más rápida. Coloquialmente se conoce como “hacerse inmune”, y es la base de la inmunidad adquirida.
Sin embargo existe un concepto que va aún más lejos: la huella viral. Se trata de una serie de respuestas inmunológicas a largo plazo, incluso años después de que la infección se haya resuelto o el virus haya entrado en estado de latencia, que pueden desequilibrar nuestro sistema inmune, haciéndolo más débil (inmunosupresión) o más reactivo de lo normal.
También se ha observado que los virus pueden acelerar los procesos de envejecimiento del sistema inmune (inmunosenescencia), donde hay una acumulación progresiva de células envejecidas que no son capaces de cumplir correctamente su función inmune.
Estos procesos relacionados con el envejecimiento forman parte de un círculo vicioso que deteriora el funcionamiento del sistema inmunitario. Por un lado, las células senescentes acumuladas liberan moléculas que provocan inflamación, entre otros efectos. Por otro, la inflamación que se produce altera al sistema inmune, contribuyendo a la inmunosenescencia.
La huella viral puede condicionar el riesgo de futuras enfermedades
Todo este impacto en el sistema inmune deja a las personas en situación de vulnerabilidad frente a otras infecciones. Además, y más allá del conocido síndrome de fatiga posviral, aumenta el riesgo de desarrollar distintas enfermedades como las cardiovasculares, diabetes, trastornos neurológicos y desarrollo de tumores, entre otras.
Estas enfermedades se han relacionado con una gran variedad de virus. Por ejemplo, el virus Epstein-Barr, el virus de la hepatitis C o el VIH/SIDA pueden aumentar el riesgo de enfermedades cardiovasculares y diabetes tipo 2. Otros, como el virus de la gripe o el virus Epstein-Barr, se han visto asociados a trastornos neurológicos como la depresión, la esquizofrenia, el alzhéimer y la esclerosis múltiple.
Algunos virus también aumentan el riesgo de desarrollar ciertos tipos de cáncer. Es el caso del virus del sida (asociado a cáncer de hígado, pulmón o linfoma de Hodgkin), los virus de la hepatitis B y C (asociado a carcinoma hepatocelular, linfoma no-Hodgkin o cáncer de cabeza y cuello), el papilomavirus (asociado a carcinoma cervical, esofágico o anal), el virus Epstein-Barr (asociado a carcinoma nasofaríngeo, cáncer de colon y linfoma de Burkitt) o el virus linfotrópico de células T humanas (asociado a varios tipos de leucemias y linfomas).
Para colmo, las infecciones virales pueden dejar huellas de formas más sutiles. Por ejemplo, se ha observado que algunas infecciones virales pueden alterar la microbiota intestinal. Esta microbiota está muy relacionada con el sistema inmunitario, y cambios en ella pueden aumentar el riesgo de enfermedades autoinmunes y alergias a largo plazo.
Actualmente, muchos investigadores estudian cómo los virus dejan huellas duraderas en nuestro cuerpo y su relación con la salud a largo plazo. Invertir en esta línea de investigación resulta crucial para saber cómo las infecciones virales afectan a nuestro sistema inmunitario a corto, medio y largo plazo. Pero también para encontrar nuevos biomarcadores para identificar a las personas que tienen más riesgo de sufrir complicaciones después de una infección. Solo así podremos desarrollar estrategias de prevención y tratamiento eficaces.
19 marzo 2024| Fuente: The conversation| Tomado de| Medicina| Salud
mar
18
 Un equipo del Instituto de Salud Carlos III (ISCIII), en colaboración con el Hospital Sant Joan de Déu de Barcelona, ha llevado a cabo una investigación sobre los virus presentes en el líquido cefalorraquídeo (LCR) de niños y niñas afectados de meningitis y encefalitis de origen desconocido y diagnosticadas gracias a nuevos métodos de secuenciación masiva.
Un equipo del Instituto de Salud Carlos III (ISCIII), en colaboración con el Hospital Sant Joan de Déu de Barcelona, ha llevado a cabo una investigación sobre los virus presentes en el líquido cefalorraquídeo (LCR) de niños y niñas afectados de meningitis y encefalitis de origen desconocido y diagnosticadas gracias a nuevos métodos de secuenciación masiva.
Artículo publicado en el European Journal of Clinical Microbiology & Infectious Diseases, se han podido detectar diversos virus que podrían estar involucrados en el desarrollo de esta enfermedad, algunos de ellos no relacionados anteriormente con esta patología. Entre los virus detectados se localizaron seis parechovirus A, tres enterovirus A-CD, cuatro poliomavirus 5, tres virus herpes-7, dos virus BK, un virus herpes simple1, un virus de la varicela zóster, dos citomegalovirus, un virus de Epstein Barr, un virus de la gripe A, un rinovirus y 13 retrovirus endógenos K113.
David Tarragó, del Centro Nacional de Microbiología del ISCIII, y uno de los autores principales del trabajo, explica que el objetivo era lograr un mayor conocimiento de gran parte de las meningoencefalitis que se producen en niños y niñas y de las que se desconoce el origen, es decir, el agente etiológico que las produce.
E análisis de una cohorte de niños y niñas ingresados por meningoencefalitis no filiadas, diagnosticados mediante secuenciación masiva con apoyo de un método de enriquecimiento viral mediante captura por sondas, se ha podido detectar diversos virus que podrían estar involucrados en el desarrollo de esta enfermedad».
La meningoencefalitis se caracteriza por la inflamación de las meninges y el encéfalo. Puede ser de origen infeccioso, causada por microorganismos como virus, bacterias y parásitos, aunque la causa también puede no ser una infección.
La enfermedad está asociada a tasas elevadas de mortalidad, aunque el pronóstico depende del diagnóstico precoz, el estado inmunológico de la persona afectada y la virulencia del agente infeccioso. No siempre es sencillo conocer qué patógeno ha causado una meningoencefalitis, ya que es complicado aislar del cerebro los posibles microorganismos causantes.
Virus no relacionados
El estudio liderado desde el ISCIII y los pediatras del Hospital Sant Joan de Déu de Barcelona, ha analizado 39 casos de meningoencefalitis pediátrica, de etiología desconocida, ingresados entre 2021 y 2022. Se utilizó una tecnología de secuenciación genómica mejorada mediante captura por hibridación, denominada HCSS, lo que permitió detectar presencia de virus en 30 de las muestras de LCR.
Los autores señalan que varios de estos virus no suelen localizarse en los paneles diagnósticos utilizados en casos de meningoencefalitis, «aunque también se detectaron virus ya conocidos por su relación con la patología. Pero, lo más interesante es que alguno de los virus descubiertos no se ha relacionado nunca con la enfermedad».
Varios de estos hallazgos se confirmaron posteriormente mediante PCR específica, el método habitual para tratar de localizar los agentes patógenos que pueden causar la enfermedad.
Con esta investigación, la búsqueda de virus ha podido ampliarse para comprender mejor esta grave enfermedad pediátrica. «El análisis es crucial para identificar las causas de la enfermedad y desarrollar estrategias efectivas de prevención y tratamiento», se subraya en el trabajo.
Los autores añaden que el procesamiento de la ingente cantidad de datos proporcionados por la secuenciación masiva requiere colaboración multidisciplinar, ya que «supone un difícil reto al interpretar los resultados, que deben siempre consensuarse entre microbiólogos, bioinformáticos y clínicos especializados.
Ver artículo: Launes C, Camacho J, Pons Espinal M, López Labrador Z, Esteva C, Cabrerizo M, et al. Hybrid capture shotgun sequencing detected unexpected viruses in the cerebrospinal fluid of children with acute meningitis and encephalitis. Eur J Clin Microbiol Infect Dis (2024). https://doi.org/10.1007/s10096-024-04795-x
16 marzo 2024|Fuente: Diario Médico| tomado de| Microbiología y enfermedades infecciosa
mar
16
 La República del Congo ha registrado sus primeros casos de mpox en varias regiones, señaló el ministerio de salud, lo que revela la forma en que la enfermedad podría estar propagándose en toda África desde que se confirmó por primera vez la transmisión del virus por vía sexual en el continente el año pasado.
La República del Congo ha registrado sus primeros casos de mpox en varias regiones, señaló el ministerio de salud, lo que revela la forma en que la enfermedad podría estar propagándose en toda África desde que se confirmó por primera vez la transmisión del virus por vía sexual en el continente el año pasado.
El mpox es un virus que se origina en animales salvajes y ocasionalmente pasa a las personas, quienes pueden contagiarlo a otras. El virus se conocía anteriormente como viruela símica debido a que se observó por primera vez en monos de laboratorio.
La Organización Mundial de la Salud dijo en noviembre que había confirmado por primera vez la trasmisión sexual de mpox en el vecino país del Congo. Científicos africanos advirtieron que esto podría hacer que la enfermedad fuera difícil de contener.
El ministerio de salud de la República del Congo publicó su informe el miércoles. En dicho informe se indica que se han reportado al ministerio cerca de 43 casos en nueve de los 12 departamentos del país. El gobierno no ha emitido ningún comentario adicional a la publicación, que no fue distribuida oficialmente a los medios y parece estar destinada al uso interno.
El mpox provocó preocupación mundial en un brote ocurrido en 2022, en el que la enfermedad se propagó a más de 100 países, principalmente a través de relaciones sexuales entre hombres gay o bisexuales. Por décadas, el mpox ha sido endémico de varias partes del centro y el oeste de África, pero la mayoría de los casos se relacionaban con una infección por roedores, lo que limitaba la propagación de la enfermedad.
La OMS declaró el brote como emergencia mundial y hasta la fecha se han presentado más de 90.000 casos. En el Congo, donde se confirmó por primera vez la transmisión sexual, se han detectado más 12.500 casos y 580 muertes, en el brote más grande del que se tiene registro. Previamente, la OMS advirtió que la trasmisión sexual podría significar que la enfermedad se propaga en otras partes del continente. En África, es probable que las cifras sean mayores, según los expertos, debido a que las instalaciones de pruebas son limitadas y las víctimas podrían evitar mostrarse debido a los prejuicios y las leyes draconianas contra las comunidades LGBTQ+. Mientras que el brote de mpox dio lugar a campañas masivas de vacunación en Europa y América del Norte, en África no se tienen esos planes.
15 marzo 2024 | Fuente: AP | Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A
mar
5
 1 de marzo de 2024, Port St. Lucie, Florida: Investigadores de la Clínica Cleveland han descubierto un mecanismo clave utilizado por el virus del herpes asociado al sarcoma de Kaposi (KSHV), también conocido como herpesvirus humano 8 (HHV8), para inducir cáncer. La investigación apunta a nuevas opciones de tratamiento eficaces para los cánceres asociados al KSHV, como el sarcoma de Kaposi, el linfoma de derrame primario y la enfermedad de Castleman multicéntrica asociada al HHV8.
1 de marzo de 2024, Port St. Lucie, Florida: Investigadores de la Clínica Cleveland han descubierto un mecanismo clave utilizado por el virus del herpes asociado al sarcoma de Kaposi (KSHV), también conocido como herpesvirus humano 8 (HHV8), para inducir cáncer. La investigación apunta a nuevas opciones de tratamiento eficaces para los cánceres asociados al KSHV, como el sarcoma de Kaposi, el linfoma de derrame primario y la enfermedad de Castleman multicéntrica asociada al HHV8.
El virus herpes asociado al sarcoma de Kaposi (KSHV), activa una vía específica para impulsar la infección viral persistente y el crecimiento celular, allanando el camino para la formación de tumores.
Nuestros hallazgos tienen implicaciones significativas: los virus causan entre el 10% y el 20% de los cánceres en todo el mundo, un número que aumenta constantemente a medida que se realizan nuevos descubrimientos. El tratamiento de los cánceres inducidos por el virus con terapias estándar contra el cáncer puede ayudar a reducir los tumores que ya están allí, pero no soluciona el problema subyacente del virus», dijo Jun Zhao, Ph.D., del Centro de Investigación e Innovación de la Florida de la Clínica Cleveland. «Comprender cómo los patógenos transforman una célula sana en una célula cancerosa descubre vulnerabilidades explotables y nos permite fabricar y reutilizar medicamentos existentes que pueden tratar eficazmente las neoplasias malignas asociadas a virus».
El estudio de Nature Communications, dirigido por el Dr. Zhao, revela que KSHV manipula dos enzimas humanas llamadas CDK6 y CAD para remodelar la forma en que las células humanas producen nuevos nucleótidos, los componentes básicos del ADN y el ARN, y procesan la glucosa. Los cambios en la forma en que crecen las células infectadas y la persistencia del KSHV ponen a las células en un riesgo mucho mayor de formar tumores y desempeñan un papel crucial en la causa del cáncer.
El equipo demostró que el virus activa una vía específica que impulsa el metabolismo y la proliferación celular. La inhibición de este proceso con los medicamentos existentes para el cáncer de mama aprobados por la FDA redujo la replicación del KSHV, bloqueó la progresión del linfoma y redujo los tumores existentes en modelos preclínicos.
Al igual que otros herpesvirus, el KSHV a menudo no presenta síntomas al principio y permanece en el cuerpo después de la infección primaria. El virus permanece latente, suprimido por el sistema inmunitario. Sin embargo, el KSHV puede reactivarse cuando la inmunidad se debilita, como en las personas mayores, las personas con VIH/SIDA y los receptores de trasplantes. En estos grupos de alto riesgo, el virus ahora activo puede desencadenar cánceres agresivos.
Los cánceres inducidos por KSHV son de acción rápida, agresivos y difíciles de tratar. Se estima que el 10% de las personas en América del Norte y el norte de Europa tienen KSHV, pero esto se extiende por todo el mundo. Se estima que más del 50% de las personas en partes del norte de África tienen el virus. Los expertos estiman que estas tasas son más altas, ya que el KSHV a menudo no se diagnostica debido a la falta de síntomas. Estos hallazgos tienen implicaciones que van más allá de KSHV; los investigadores pueden aplicar el conocimiento sobre el KSHV a otros virus asociados con el cáncer que podrían usar el mismo proceso para causar cáncer.
Para comprender los procesos metabólicos de las células y descubrir las vulnerabilidades del virus, el Dr. Zhao colaboró con Michaela Gack, Ph.D., directora científica del Centro de Investigación e Innovación de Florida.
Las células cancerosas que se replican rápidamente reprograman el metabolismo para impulsar el crecimiento. Mientras tanto, la mayoría de los virus no pueden producir energía o las moléculas necesarias por sí mismos, por lo que dependen de las células humanas para que hagan el trabajo por ellos. El equipo descubrió que el virus se apodera de la proteína huésped CDK6 y CAD, lo que hace que las células infectadas produzcan metabolitos adicionales, lo que permite una replicación más rápida del virus y una proliferación descontrolada de las células.
Ver artículo: Wan Q, Tavakoli L, Yu Anrew, Zhou R, Liu Q, Feng S, et al. DHijacking of nucleotide biosynthesis and deamidation-mediated glycolysis by an oncogenic herpesvirus. Nature Communications[Internet].2024[citado 2 mar 2024],15(1442). DOI https://doi.org/10.1038/s41467-024-45852-5
01 marzo| Fuente: EureKalert| Tomado de | Comunicado de prensa
feb
29
 La prevalencia del Virus del Papiloma Humano (VPH) es mayor en hombres que en mujeres. Mientras en ellas baja con la edad, en ellos permanece estable a lo largo de toda su vida, motivo por el que nunca ‘existe el riesgo cero’ de contagiarse, incluso entre parejas estables, pero sí de prevenir sus estragos vacunándose.
La prevalencia del Virus del Papiloma Humano (VPH) es mayor en hombres que en mujeres. Mientras en ellas baja con la edad, en ellos permanece estable a lo largo de toda su vida, motivo por el que nunca ‘existe el riesgo cero’ de contagiarse, incluso entre parejas estables, pero sí de prevenir sus estragos vacunándose.
Este virus, que es la infección de transmisión sexual (ITS) más común, es responsable del 5 % de todos los tumores a nivel mundial; está detrás del 100 % de los cánceres escamosos anales y de la práctica totalidad de los de cuello de cérvix, del 78 % de los de vagina, del 25 % de los de vulva y del 90 % de las verrugas genitales.
No existe el riesgo cero, y con cada relación sexual, existe la posibilidad de transmisión, incluso en los casos de parejas estables, ha enfatizado Jesús de la Fuente, coordinador de la Unidad de Patología de Tracto Genital Inferior-VPH del Hospital Infanta Leonor de Madrid.
La ausencia de riesgo cero se explica por dos motivos:
La falta de síntomas y la latencia del virus, que hace que una persona que se infectó en un momento determinado mantenga el virus en estado de reposo y pueda a su vez transmitirlo posteriormente. Se da la circunstancia que, en el caso de los hombres, la cantidad de VPH que mantienen es mayor: las mujeres alcanzan su mayor prevalencia entre los 25 y los 30 años, pero va cayendo hasta quedarse entre el 8 y el 10 % a los 50.
La prevalencia de los hombres es de entre un 35 % y un 50 % de media, y se mantiene estable a lo largo de toda la vida’. En 2007 se recomendó la vacunación en chicas adolescentes; en 2018 se aprobó en población con condiciones de riesgo de ambos sexos y desde 2022 se aconseja a los adolescentes varones a los 12 años.
Con esta vacuna, se puede lograr que enfermedades como el cáncer de cérvix ‘pasen a la historia de la medicina’, ha subrayado el presidente de la Asociación Española de Vacunología (AEV), Jaime Pérez.
Pero es importante que lo hagan no solo las chicas: la vacunación universal permite no solo la protección directa de los chicos, ya que hay cánceres que se dan también en hombres, sino también disminuir la circulación del virus, con lo que se logra la protección pasiva de las chicas; y llegar a colectivos a los que no es fácil, como los hombres que tienen sexo con otros hombres (HSH). La cobertura vacunal en chicas es buena, alcanzando en primera dosis el 91 % y del 83 % en segunda; aunque no hay datos de todo el territorio de la vacunación en chicos, en algunas comunidades se ha observado un porcentaje algo menor, de hasta un 5 % menos.
En España no hay datos aún sobre la incidencia de la vacuna en el desarrollo de cáncer, aunque algunos internacionales apuntan a que ninguna chica inmunizada desarrolló después un tumor de este tipo.
Resultan fundamentales los programas de cribado, que han tenido un gran impacto en países como España; sin embargo, no hay que olvidar que el cáncer de cervix es la cuarta causa de muerte de las mujeres en el mundo, ha puntualizado Ana Santaballa, jefa de la sección de Cáncer de Mama y Tumores Ginecológicos del Hospital La Fe de Valencia. Esta experta ha querido hacer hincapié en la importancia de la detección precoz, pues en sus primeras fases, el cáncer de cérvix puede ser curado con cirugía; cuando ya es metastásico o en recaída, ‘el tratamiento es mucho más complejo’ y los síntomas de la enfermedad ‘son devastadores’ para la mujer.
28 febrero 2024 | Fuente: EFE| Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A
nov
28
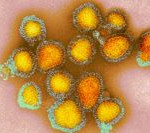 Se ha detectado un primer caso humano de la cepa de gripe A(H1N2)v, una variedad similar a un virus que circula actualmente entre los cerdos, y que el paciente en cuestión había experimentado una enfermedad leve y totalmente recuperada.
Se ha detectado un primer caso humano de la cepa de gripe A(H1N2)v, una variedad similar a un virus que circula actualmente entre los cerdos, y que el paciente en cuestión había experimentado una enfermedad leve y totalmente recuperada.
La Agencia de Seguridad Sanitaria del Reino Unido (UKHSA, por sus siglas en inglés) dijo que el caso fue detectado como parte de las labores nacionales de observación rutinaria de la gripe y que se desconocía la fuente de la infección.
‘Esta es la primera vez que detectamos este virus en humanos en el Reino Unido, aunque es muy similar a los virus que se han detectado en cerdos’, dijo la directora de incidentes de la UKHSA, Meera Chand.
Las autoridades están siguiendo a los contactos estrechos del caso, afirmó el comunicado, y añadió que la situación está siendo abordada con una mayor supervisión en consultorios y hospitales de North Yorkshire, una región del norte de Inglaterra.
En 2009, una pandemia de gripe porcina infectó a millones de personas. Fue causada por un virus que contenía material genético de virus que circulaban en cerdos, aves y humanos.
La UKHSA dijo que, basándose en información preliminar, la infección detectada recientemente en Gran Bretaña era diferente de los aproximadamente 50 casos humanos de la cepa encontrados en otras partes del mundo desde 2005.
28 noviembre 2023 (Reuters) – Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A.

