abr
26
Una mayor alergia a alimentos y consumo de medicamentos, secundarios a la longevidad, posibles causas del incremento de esa grave reacción.
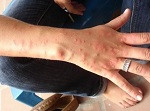 La anafilaxia es una reacción alérgica grave cuyos síntomas y signos aparecen de forma rápida, en cuestión de minutos, por lo que es vital identificar esas señales, conocer claramente el protocolo de actuación y proceder de forma rápida para garantizar la supervivencia. En España, incidencia de anafilaxia oscila entre los 50 y los 112 episodios por cada 100 000 personas al año. Es más frecuente en edad pediátrica y adultos jóvenes, pero puede ocurrir a cualquier edad.
La anafilaxia es una reacción alérgica grave cuyos síntomas y signos aparecen de forma rápida, en cuestión de minutos, por lo que es vital identificar esas señales, conocer claramente el protocolo de actuación y proceder de forma rápida para garantizar la supervivencia. En España, incidencia de anafilaxia oscila entre los 50 y los 112 episodios por cada 100 000 personas al año. Es más frecuente en edad pediátrica y adultos jóvenes, pero puede ocurrir a cualquier edad.
En el 80 % de los casos, afecta a la piel, pero también son manifestaciones típicas las que afectan al aparato respiratorio o al sistema circulatorio. Aunque varían con la edad, las causas más frecuentes de anafilaxia son los medicamentos (31-62 %), los alimentos (23-34 %); y, en menor medida, las picaduras de insectos (8-14 %).
Pero, ¿qué caracteriza a este fenómeno para no ser confundido con otro tipo de reacción? Según señala Victoria Cardona, jefa del Servicio de Alergología del Hospital Universitario Valle de Hebrón de Barcelona, una anafilaxia es una reacción alérgica generalizada, que se instaura de forma rápida y que puede progresar en su gravedad, incluso hasta amenazar la vida del paciente y se ven afectados diversos sistemas del organismo.
Múltiples manifestaciones
“Típicamente se presentan síntomas cutáneos, siendo los más típicos el picor (que frecuentemente se inicia en las palmas de las manos y las plantas de los pies), enrojecimiento o urticaria, que se suele generalizar. No obstante, en una proporción de alrededor del 15 al 20 % de las anafilaxias aparecen sin afectación de la piel. Además, se pueden presentar síntomas respiratorios, cardiovasculares o digestivos. Los respiratorios pueden iniciarse con congestión nasal, estornudos o picor en los ojos, si bien los más preocupantes son la hinchazón de la vía aérea, dificultando el paso de aire, o el broncoespasmo, con disminución del calibre de los bronquios, de forma similar a una crisis de asma, que puede conducir al ahogo. A nivel cardiovascular, puede dar lugar a palpitaciones, alteración del ritmo cardíaco, o caída de la tensión arterial, que puede desencadenar mareo o pérdida de conocimiento. Cuando afecta al aparato digestivo suele producir náuseas, vómitos, dolor abdominal intenso o diarreas”, indica la especialista que ha participado en una sesión formativa sobre anafilaxia.
Aunque depende de la edad del paciente, en nuestro país, en niños, los alimentos son la causa más frecuente, destacando la leche y el huevo en la primera infancia; en niños mayores lo son el pescado y los frutos secos. En pacientes adultos, la primera causa de anafilaxia son los medicamentos, y entre ellos destacan las penicilinas. En tercer lugar, ya a cierta distancia, se sitúan las picaduras de abejas y avispas, señala la alergóloga.
Uno de los hechos que más preocupa a los profesionales es que un fenómeno que hace años no era demasiado frecuente, ha aumentado su incidencia en la última década, lo que se “debe al incremento de la alergia a alimentos y, probablemente, al aumento del uso de fármacos, secundaria a la mayor longevidad”, considera Cardona, quien subraya que de ahí la importancia de que se refuerce el aprendizaje de este cuadro, sobre todo, en personas que ya han experimentado anteriormente algún episodio anafiláctico.
Historia clínica y pruebas específicas
De esta forma, y después de un evento de anafilaxia, lo más importante es que el paciente sea evaluado por un especialista en alergia, para realizar una buena historia clínica. “En la mayoría de casos, con lo que nos cuenta el paciente, podemos sospechar la posible causa de la anafilaxia. Entonces, se debe confirmar la alergia a dicha sustancia. Esto se realiza mediante pruebas cutáneas de alergia o mediante análisis de sangre».
En algunos casos, después de estas pruebas aún no queda claro cuál ha sido la causa. Entonces puede ser necesario realizar unas pruebas de exposición que «consisten en volver a poner en contacto al paciente con la posible causa, evidentemente con todas las precauciones necesarias y dependiendo de la gravedad de la reacción que ha ocurrido previamente. Se realiza en el hospital, controlando todos los síntomas del paciente, así como sus constantes vitales, y administrando de forma progresiva las dosis del alérgeno para confirmar si lo tolera o no”.
Una buena historia clínica puede detectar la causa, pero en otros casos, es necesario recurrir a pruebas cutáneas de alergia o de exposición a alergenos
Además, los profesionales aplican medidas específicas para evitar o minimizar el riesgo de aparición de un nuevo episodio de anafilaxia que consisten en evitar el alérgeno causante o modificar la respuesta del sistema inmunitario para que lo toleren. “Así, en el caso de alimentos o medicamentos, el alergólogo le indicará al paciente cuáles debe evitar, incluyendo aquellos que pueden provocar reacciones cruzadas, ya que se parecen mucho al alérgeno culpable. Para inducir la tolerancia se utilizan las vacunas, la inmunoterapia. Por ejemplo, en el caso de alergia a picaduras de abejas o avispas, que no son fácilmente evitables, se aplica este tratamiento”.
Ahondar en su origen
Los profesionales consideran que es necesario ahondar con mayor precisión en qué mecanismos intervienen en su origen. En la actualidad existen múltiples líneas de investigación, algunas de las cuales se centran “en el modo de activación de las células responsables de la reacción, para poder definir posibles estrategias de tratamiento o de prevención. Otras persiguen identificar pruebas diagnósticas rápidas y fiables para poder diagnosticar las reacciones anafilácticas en el momento en que se producen. También destacan las que investigan posibles tratamientos ‘preventivos’, que bloqueen una posible reacción, como los anticuerpos anti-IgE, como el omalizumab, o moléculas anti-receptores celulares de activación”.
La mayoría de los pacientes con reacciones anafilácticas se recuperan completamente tras el tratamiento. Sin embargo, existe un pequeño porcentaje en el que la evolución es rápida y grave, pudiendo comprometer la vida. Es por esto por lo que se considera necesaria una actuación rápida y enérgica para tratarla. Para ello, “la adrenalina el mejor tratamiento, ya que actúa de forma casi inmediata”, señala Cardona, quien insiste que, aunque la mortalidad por anafilaxia es baja, “debemos trabajar para que sea cero”.
Explica así que todas las sociedades científicas recomiendan usarla de forma precoz en caso de una reacción anafiláctica. Para facilitar que pueda iniciar el tratamiento el propio paciente o sus cuidadores, se han diseñado los autoinyectores, “dispositivos de fácil manejo por parte de personas que no sean profesionales sanitarios, minimizando la posibilidad de error. Llevan una dosis fija de adrenalina, que debe ser la adecuada para el peso del paciente. Son infinitamente superiores en facilidad y seguridad respecto a otros sistemas como pueden ser un vial con una jeringa o incluso la jeringa precargada. Por lo tanto, no deben ser sustituidos por otros dispositivos, ya que esto incrementa el riesgo para el paciente en caso de reacción”.
Los autoinyectores de adrenalina no deben ser sustituidos por otros dispositivos, ya que esto puede incrementar el riesgo para el paciente en caso de reacción
Su prescripción parece clave en todos los que hayan presentado anafilaxias previas o pacientes con alergia a alimentos y asma moderado o severo asociado. También puede considerarse en casos de pacientes con reacciones alérgicas sistémicas previas leves o moderadas, especialmente si viven lejos de un centro sanitario o en viajes prolongados fuera del país.
En estos momentos, y según la alergóloga, se están estudiando otras formas de administración de la adrenalina, “para evitar tener que inyectar el fármaco. Entre ellas destacan la inhalación intranasal y la vía sublingual, pero aún no están disponibles en el mercado”.

