sep
1
Una nueva investigación que publica STEM CELLS Translational Medicine supone la promesa de un gran avance en la curación de las úlceras crónicas del pie debidas a la diabetes.
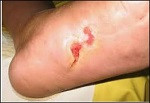 El estudio, realizado por investigadores de la Universidad de California, es el primero en demostrar cómo un andamio bioingeniería compuesto de células madre mesenquimales humanas (CMM) combinado con timolol, un medicamento comúnmente utilizado para tratar el glaucoma, mejoró la curación y disminuyó inflamación en las heridas de ratones diabéticos hasta en un 75 por ciento en los grupos de control.
El estudio, realizado por investigadores de la Universidad de California, es el primero en demostrar cómo un andamio bioingeniería compuesto de células madre mesenquimales humanas (CMM) combinado con timolol, un medicamento comúnmente utilizado para tratar el glaucoma, mejoró la curación y disminuyó inflamación en las heridas de ratones diabéticos hasta en un 75 por ciento en los grupos de control.
Las úlceras crónicas del pie son algunas de las complicaciones más peligrosas y comunes de la diabetes, y afectan hasta a una cuarta parte de los 25 millones de personas que viven con diabetes solo en los Estados Unidos, según la Asociación Americana de Diabetes.
La asociación también predice que el 30 por ciento de estos casos eventualmente conducirán a la amputación. Aún más alarmante es la tasa proyectada de mortalidad a cinco años de quienes se someten a una amputación: 48 por ciento, una estadística a la par con el cáncer de colon.
Tratar a estos pacientes e intentar que sanen es lo que me impulsó a trabajar en este problema, explica Roslyn Rivkah Isseroff, profesora de dermatología en UC Davis, jefa del Servicio de Dermatología en VA Northern California Healthcare System y jefa de la clínica de curación de heridas, quien dirigió el estudio junto con Jan Nolta, director del Programa de Células Madre en la Escuela de Medicina de UC Davis y su Instituto de Curaciones Regenerativas.
La tasa de curación es bastante triste lo que ha provocado una investigación intensa en busca de alternativas terapéuticas, explica el doctor Nolta. Varias terapias celulares para tratar las úlceras de pie diabético ya han sido aprobadas por la Administración de Alimentos y Medicamentos (FDA), pero las tasas de curación muestran solo una mejora modesta en comparación con el estándar de atención de estas lesiones.
Sin embargo, continúa, ninguno de estos productos está compuesto principalmente por células madre. Las terapias basadas en células madre pueden ofrecer ventajas sobre las terapias celulares actualmente disponibles al regular la respuesta inmune e inflamatoria anormal típica de las úlceras.
Estudios previos realizados por el equipo de UC Davis mostraron que el 85 por ciento de las células madre aplicadas a andamios se localizan en el lado de la siembra y son retenidas y viables en cultivo durante 15 días. Su trabajo también demostró que el tratamiento previo de la hipoxia, es decir, privar a las células madre de oxígeno, aumentó su supervivencia y mejoró la retención celular en el sitio de la herida.
El pre acondicionamiento hipóxico disminuye el consumo de glucosa por las células, lo que resulta en una supervivencia más prolongada en un ambiente deficiente en nutrientes, explica Nolta.
La idea de agregar timolol a este último estudio surgió de otro estudio realizado por investigadores de UC Davis en el que mostraron cómo el tejido de la herida genera una hormona del estrés llamada catecolamina y que la catecolamina perjudica la curación. La catecolamina juega un papel importante en la respuesta del cuerpo al estrés al elevar la presión arterial y los niveles de glucosa en la sangre. Se sabe que el timolol revierte los efectos negativos de la catecolamina y, por lo tanto, mejora la curación.
Para llevar a cabo su último estudio, el equipo de investigación sembró células madre recogidas de la médula ósea de donantes humanos sanos, en andamios de matriz circular. Se probaron varias concentraciones en un esfuerzo por determinar la dosis óptima. A continuación, los andamios se incubaron en timolol al 1 por ciento de oxígeno (hipoxia) en el medio de cultivo células madre.
Los andamios se aplicaron luego a las heridas de un grupo de ratones diabéticos. El grupo de control de ratones fueron tratados con un andamio de matriz solamente (sin células madre o timolol). La idea era ver lo efectivas que eran las propias células de los animales en la reconstrucción del tejido dañado en comparación con las heridas tratadas con matriz de células madre y timolol.
Además, varias de las heridas tratadas con la matriz recibieron una aplicación diaria de timolol (se probaron diferentes dosis) para medir cómo el fármaco afectó el proceso de curación.
Siete días después se analizaron los resultados. Los investigadores descubrieron que todos los andamios de matriz que usan la combinación de células madre con hipocondicionamiento y preacondicionamiento de timolol mostraron una epitelización de la herida significativamente mejorada (es decir, reparación de tejidos), en más del 70 por ciento, en relación con el grupo de matriz sola. Las aplicaciones adicionales de timolol aplicadas a la combinación matriz / células madre también aumentaron la reepitelización, en casi un 75 por ciento en comparación con los controles no tratados con timolol.
En general, la combinación de células madre y timolol mejoró con éxito la cicatrización de heridas y redujo la respuesta inflamatoria en los ratones, resume Nolta. Esto sugiere que este enfoque único podría proporcionar respuestas curativas superiores en humanos con heridas diabéticas.
agosto 31/ 2020 (Europa Press) – Tomado de la Selección Temática sobre Medicina de Prensa Latina. Copyright 2019. Agencia Informativa Latinoamericana Prensa Latina S.A.
Referencia Bibliográfica:
Hsin‐ya Yang H., Fierro F., So M. Yoon D.J., Nguyen A.V., Gallegos A., Bagood M.D., Rojo‐Castro T., Alan Alex A., Stewart H., Chigbrow M., Dasu M.R:, Peavy T.R., Soulika A.M., Nolta J.A., Isseroff R.R.: Combination product of dermal matrix, human mesenchymal stem cells, and timolol promotes diabetic wound healing in mice. STEM CELLS Translational Medicine. 2020

